Специалистам
Полезная информация для каждого
Долихоколон и долихосигма
Долихоколон или долихосигма — патологическое состояние, на фоне которого удлиняется тот или иной отдел ободочной кишки. Наиболее часто в патологию вовлекается сигмовидная часть органа и брыжейка. Заболевание врожденное, но в некоторых случаях манифестирует не в детстве, а в среднем или старшем возрасте. В настоящее время причины формирования болезни остаются неизвестными.
Первый клинический признак, на фоне которого возникает дополнительная симптоматика, — нарушение процесса опорожнения кишечника, чему очень часто сопутствует повышенное газообразование. Крайне редко болезнь протекает совершенно бессимптомно.
Установить правильный диагноз может гастроэнтеролог только когда пациент пройдет ряд инструментальных обследований. В качестве вспомогательных методов диагностирования выступают лабораторные тесты и манипуляции первичной диагностики.
Лечение патологии выполняется при помощи как консервативных, так и хирургических методов, однако вопрос об операции решается в индивидуальном порядке.
Опираясь на международную классификацию заболеваний десятого пересмотра, аномалия строения и функционирования кишечника обладает отдельным шифром. Код по МКБ-10 будет Q43.8.
Неправильное анатомическое строение ободочной кишки (одного из отделов толстого кишечника) считается довольно распространенной патологией. Отклонение встречается практически у каждого второго ребенка, страдающего хроническим нарушением акта дефекации (запорами).
Крайне редко заболевание протекает так, что симптомы не выражены вовсе — долихоколон у детей распространен сильнее, у взрослых частота встречаемости составляет лишь 25 %.
В норме объемы сигмовидного отдела толстого кишечника должны варьироваться от 24 до 46 сантиметров — длина, отличающаяся от указанной нормы в большую сторону, представляет собой долихоколон или долихосигму.
Основные причины заболевания остаются для специалистов из области гастроэнтерологии белым пятном.
· влияние на организм беременной женщины и на плод неблагоприятных источников с экологической, физической и химической природой;
· перенесенные будущей матерью в период беременности любые инфекции;
· бесконтрольное использование медикаментов и пристрастие к вредным привычкам во время вынашивания плода.
Когда симптомы патологии не проявлялись с самого рождения ребенка, спровоцировать их манифестацию в зрелом возрасте могут такие состояния:
· малоподвижный образ жизни — недостаток физической активности в жизни человека наблюдается лишь в 3 ситуациях: специфические условия труда, тяжелые заболевания, ограничивающие подвижность пациента, банальные лень и нежелание;
· неправильное питание и строгое вегетарианство;
· нарушение обмена веществ;
· подверженность частым стрессам или нервным перенапряжениям;
· фиброз в толстом кишечнике — происходит замещение нормальной ткани органа соединительными клетками;
· активный рост мышечных волокон в ободочной кишке или брыжейке;
· скопление большого количества тканевой жидкости в кишечнике.
Не последнее место в формировании болезни занимает многолетний стаж выкуривания сигарет или распития спиртных напитков, несостоятельность иммунной системы и иммунодефицитные состояния.
Если заболевание не было диагностировано в младенчестве, наиболее часто клинические проявления развиваются у лиц старше 40-летнего возраста.
Главные разновидности болезни заключаются в существовании нескольких степеней тяжести.
Выделяют такие стадии долихоколона (долихосигма):
1. Компенсированная. Выражается периодическим возникновением проблем с дефекацией. Продолжительность отсутствия самостоятельного отхождения каловых масс может достигать 3 суток. Улучшить качество жизни людей можно при помощи соблюдения щадящего рациона и применения легких веществ со слабительным эффектом. Общее состояние здоровья не ухудшается.
2. Субкомпенсированная. Отличается ярким проявлением неспецифических клинических признаков. Использование медикаментов не приводит к нормализации акта дефекации — для этого применяются очистительные клизмы.
3. Декомпенсированная. Самая тяжелая форма нарушения анатомического строения кишечника у взрослых и детей. Запоры в среднем продолжаются примерно неделю, а болезненность различной степени выраженности тревожит постоянно. В клинической картине отмечаются симптомы интоксикации и непроходимости кишечника. Для осуществления опорожнения обращаются к сифонным клизмам.
По варианту протекания долихоколон кишечника бывает:
· без проявления каких-либо клинических признаков — наиболее редкая разновидность;
· с нарушением прохождения фекалий по толстому кишечнику;
· долихосигма с осложнениями.
Наиболее специфический симптом — удлиненная ободочная кишка приобретает S-образную форму или формирует несколько, реже — одну петлю. Специфика болезни в том, что обнаружить признак можно только во время прохождения инструментальных диагностических обследований.
Что касается внешних проявлений, степень болезни диктуется несколькими факторами:
· протяженность удлинения сигмовидной кишки или брыжейки;
· уровень нарушения тонуса и перистальтики пораженного органа;
· адаптационные реакции организма.
Основной признак — проблемы с опорожнением кишечника (периодические или продолжительные запоры). Чем тяжелее протекает патология, тем большим будет промежуток отсутствия самостоятельного отхождения каловых масс.
Сопутствующие симптомы долихоколона-долихосигмы:
· болезненность в области живота — очаг находится с левой нижней стороны передней стенки брюшной полости или в околопупочной зоне, в некоторых случаях локализация болей остается неопределенной;
· обильное газообразование и потоотделение;
· болезненный внешний вид — одутловатость лица и появление темных «мешков» под глазами;
· высыпания на кожном покрове неясной этиологии гнойного характера;
· приступы тошноты, заканчивающиеся рвотой, не приносящей облегчения самочувствия;
· снижение аппетита или полное отвращение к пище;
· вялость и слабость организма;
· бледность кожных покровов;
· сухость и языка и белый налет;
· повышенная ломкость ногтевых пластин и выпадение волос;
· неприятный запах изо рта;
· снижение массы тела;
· формирование геморроя наружной или внутренней локализации;
· варикозное расширение вен нижних конечностей;
· урчание и бурление в животе;
· присутствие патологических примесей в испражнениях.
Все симптомы болезни наблюдаются как у детей, так и у взрослых.
Клинические признаки неспецифичны и могут наблюдаться при протекании некоторых болезней ЖКТ. Процесс установления правильного диагноза всегда должен носить комплексный характер.
Прежде всего клиницист (гастроэнтеролог или педиатр) в обязательном порядке должен лично провести ряд манипуляций, направленных на работу с пациентом:
ознакомление с историей болезни — для обнаружения патологических или физиологических факторов, влияющих на манифестацию симптоматики в зрелом возрасте;
изучение жизненного анамнеза — пациенту необходимо сообщить информацию относительно протекания периода вынашивания ребенка, предоставить сведения о пищевом поведении и образе жизни;
тщательный физикальный осмотр, включающий глубокое прощупывание и простукивание живота;
детальный опрос больного — для установления первого времени возникновения и интенсивности выраженности симптоматической картины.
Наиболее информативные лабораторные исследования:
анализ испражнений на дисбактериоз и скрытую кровь;
микроскопическое изучение фекалий — для поиска яиц или частичек гельминтов, простейших;
общий анализ крови и урины.
Инструментальная диагностика при долихоколоне у детей и взрослых будет представлена следующими процедурами:
ультрасонография органов брюшной полости, в частности толстого кишечника;
ирригоскопия — рентгеноскопия кишечника с применением контрастного вещества;
Удлинение сигмовидного отдела толстого кишечника следует дифференцировать с болезнями с практически аналогичной клинической картиной:
хроническое воспаление придатка слепой кишки;
болезнь Гиршпрунга — основное отличие от долихоколона заключается в более мягком проявлении симптоматики;
язвенный колит, в том числе и неспецифический;
После того как диагноз будет окончательно подтвержден, пациентам назначают консервативное лечение:
прием лекарственных препаратов;
народные средства (только после одобрения лечащего врача);
Лечение подразумевает, что больным человеком будет соблюдаться определенная диета.
Медикаментозная терапия направлена на прием таких препаратов:
пробиотиков и пребиотиков;
электростимуляция толстой кишки;
Операция при долихоколоне выполняется довольно часто. Показаниями к хирургическому вмешательству:
неэффективность консервативных методов лечения;
формирование нерасправляемых петель или перегибов сигмовидной кишки.
Хирургическое лечение предполагает осуществление проктосигмоидэктомии (частичного или полного иссечения пораженного органа).
Игнорирование симптоматики и отсутствие лечения долихоколона чревато возникновением осложнений. Долихосигма имеет такие последствия:
синдром раздраженного кишечника;
дискинезия желчных путей;
завороты, перегибы и инвагинация сигмовидного отдела толстого кишечника;
ПРОФИЛАКТИКА И ПРОГНОЗ
Чтобы не проявилась долихосигма, нужно соблюдать общие профилактические меры:
контроль над адекватным протеканием периода вынашивания ребенка;
отказ от пагубных пристрастий;
сбалансированное и здоровое питание;
избегание физического и эмоционального перенапряжения;
постоянное укрепление иммунной системы;
регулярное массирование живота у детей;
ведение активного образа жизни;
систематическое прохождение полного профилактического осмотра в клинике.
Исход долихоколона в большинстве ситуаций благоприятный. В некоторых случаях людям показано пожизненное диетическое питание. Формирование осложнений происходит довольно часто, но от последствий, практически не угрожающих жизни человека, можно избавиться при помощи операции.
1. Колопроктология / Б.Н. Жуков, В.Н. Шобаев, В.Р. Исаев, Н.А. Лысов. – Самара: СамГМУ, 1999. – 130с. 616.34 К61
2. Основы колопроктологии / под ред. Г.И. Воробьева. – 2-е изд., доп. – М.: МИА, 2006. – 431с. 616.34 О-75
3. Болезни органов пищеварения: руководство по гастроэнтерологии для врачей / Л.Н. Валенкевич, О.И. Яхонтова. – СПб.: Издательство ДЭАН, 2006. – 655с. 616.3 В15
4. Гастроэнтерология и гепатология: диагностика и лечение: руководство для врачей / под ред. А.В. Калинина, А.И. Хазанова; Гл. воен. клин. госпиталь им. Н.Н. Бурденко. – М.: Миклош, 2007. – 600с. 616.3 Г22
5. Наглядная гастроэнтерология / С. Кешав; пер. с англ. С.В.Демичева; под ред. В.Т. Ивашкина. – М.: ГЭОТАР-Медиа, 2005. – 135с. 616.3 К37
6. Наиболее распространенные заболевания желудочно-кишечного тракта и печени: справ. для практикующих врачей / В.Т. Ивашкин, Т.Л. Лапина, А.В. Охлобыстин, А.О. Буеверов. – М.: Литтерра, 2008. – 170с. 616.3 Н20
Введение в гастроэнтерологию: учеб. пособие / Е.С. Рысс. – М.: СпецЛит, 2005. – 175с. 616.3 Р95
Первая частная лаборатория, выполняющая полный спектр микробиологических исследований на территории Перми и Пермского края. Лаборатория оснащена современным оборудованием, персонал лаборатории – врачи и лаборанты высшей квалификационной категории, что позволяет нам гарантировать высокий уровень и качество выполнения анализов.
Долихосигма
Питание при долихосигме
И вот именно благодаря информативным методам исследования всё чаще стали выявлять патологическое увеличение длины сигмовидной кишки как у взрослых, так и у детей.
В норме у взрослого человека длина петли сигмовидной кишки в среднем равняется 24-46 см: такая кишка расценивается как нормосигма. При длине сигмовидной кишки менее 24 см говорят о брахисигме, при длине более 46 см – о долихосигме. При долихосигме происходит удлинение без изменения диаметра просвета и толщины стенок. Удлиненная сигмовидная кишка при этом часто имеет повышенную подвижность, что сопровождается нарушением формирования и пассажа каловых масс. Сочетание же удлинения сигмовидной кишки с ее расширением и утолщением стенок обозначается как мегадолихосигма.
Частота долихосигмы достигает 25% населения, однако предполагается, что из-за стертости клинических проявлений и сложности диагностики патология выявляется далеко не во всех случаях. В педиатрии долихосигма обнаруживается у 40% детей, страдающих запорами. До настоящего времени в проктологии (науке о заболеваниях толстого кишечника) не решен вопрос о том, следует ли считать долихосигму пороком развития толстой кишки или индивидуальным вариантом нормы. С одной стороны, долихосигма встречается у 15% совершенно здоровых детей, что дает основание считать ее вариантом нормы. С другой стороны, удлинение сигмовидной кишки часто сопровождается органическими и функциональными нарушениями дистального отдела толстой кишки, что заставляет думать об аномалии развития. Вероятно, что долихосигма является своеобразным фоном для развития клинической патологии.
Долихосигма может быть как врождённой, так и приобретённой. А вот причины её возникновения до сих пор остаются неясными. Предполагается, что врожденное нарушение роста и фиксации сигмовидного отдела толстой кишки может быть связано с наследственностью; воздействием на плод неблагоприятных экологических, физических, химических факторов; инфекционными заболеваниями будущей мамы, приемом беременной некоторых лекарств.
Приобретенная долихосигма возникает вследствие нарушений пищеварения, связанных с процессами длительного брожения и гниения в кишечнике. Обычно этому подвержены люди старше 45-50 лет, ведущие малоподвижный образ жизни, занятые сидячей работой, злоупотребляющие мясной пищей и углеводами, часто испытывающие стрессы. Вместе с тем, некоторые авторы полагают, что долихосигма всегда является врожденной аномалией, а проблемы с пищеварением вызывают лишь манифестацию клинических проявлений при имеющихся анатомических предпосылках.
При долихосигме назначается диета, массаж, ЛФК, физиотерапия; при длительных запорах – слабительные и клизмы. В случае хронической непроходимости кишечника выполняется резекция долихосигмы.
И вот именно диета играет важную роль в облегчении жизни при долихосигме. Ведущая роль в терапевтических мероприятиях отводится 
Сразу хочу сказать, что все эти советы касаются людей с сохранённой моторикой сигмовидной кишки, потому что при атонии кишечника рекомендации по увеличению продуктов, содержащих больше клетчатки (пищевых волокон), приводит к ухудшению состояния – сигмовидная кишка заполняется клетчаткой, увеличивается в объёме, и… останавливается. И тогда необходимы препараты, улучшающие моторику кишечника.
А вот рекомендации по оптимизации питьевого режима – это первое, что должен выполнять человек с долихосигмой.
Сколько же жидкости требуется? Минимум 2,5 литра, и лучше всего — вода! О том сколько и как пить, мы уже говорили в теме «Вы не голодны, у вас…жажда!»
Для устранения запоров предназначена диета № 3. Её эффект достигается за счёт применения группы пищевых продуктов, способствующих опорожнению кишок, которые следует использовать дифференцированно в зависимости от причины запора.
1. Продукты, богатые растительной клетчаткой (овощи, фрукты, ягоды в сыром, вареном и печеном виде, морская капуста, хлеб из муки грубого помола, ржаной хлеб, хлеб «Здоровье», барвихинский, докторские хлебцы, рассыпчатые гречневая и перловая каши и др.) и соединительной тканью (жилистое мясо, хрящи, кожа рыб, птицы и др.), дают большое количество непереваренных остатков, которые возбуждают двигательную активность пищевого канала за счет механического раздражения.
2. Сахаристые вещества (тростниковый и свекловичный сахар, мёд, сиропы, молочный сахар, маннит, левулеза, декстроза, варенье, сладкие блюда, фрукты, их соки и др.) способствуют привлечению жидкости в кишки с разжижением стула и отчасти развитию кислого брожения, продукты которого возбуждают секрецию и перистальтику кишок.
3. Продукты, содержащие органические кислоты (одно- и двухдневный кефир, простокваша, пахта, кумыс, фруктовые соки, квас, кислый лимонад, кислая молочная сыворотка), которые возбуждают секрецию кишок и их перистальтическую активность.
4. Пищевые продукты, богатые солью (соленая вода, сельдь, солонина, икра рыб и пр.). Натрия хлорид способствует привлечению жидкости в кишки и разжижению стула.
5. Жиры и богатые ими продукты (сливочное, оливковое, подсолнечное, кукурузное масло, рыбий жир, сливки, сметана, сало, шпроты, сардины в 
6. Холодные пищевые продукты (мороженое, окрошка, вода, лимонад, квас, свекольник и пр.) раздражают терморецепторы и возбуждают двигательную активность пищевого канала.
7. Продукты, содержащие или образующие углекислоту (газированная вода, минеральные воды, кумыс и т. д.), возбуждают перистальтическую активность кишок за счет химического и отчасти механического (растяжения кишок углекислым газом) раздражений.
Из соков лучшим послабляющим эффектом обладают свекольный, морковный, абрикосовый, картофельный.
Необходимо исключить из питания продукты, задерживающие опорожнение кишок: крепкий чай, какао, черный кофе, шоколад, кизил, гранат, бруснику, чернику, груши, слизистые супы, каши (кроме гречневой), макаронные изделия, кисели, нежные сыры, горячие жидкости и блюда, натуральное красное вино.
Следует учитывать многочисленные показания и противопоказания к употреблению послабляющих пищевых продуктов в связи с сопутствующими заболеваниями, которые в ряде случаев могут стать причиной или следствием запора.
Примерное однодневное меню диеты № З.
1-й завтрак: салат из свежей ка
2-й завтрак: яблоки свежие (100 г), кефир однодневный (100 г).
Обед: суп из сборных овощей на растительном масле (400 г), мясо отварное (55 г),свекла тушеная (180 г), желе лимонное (125 г).
Полдник: чернослив размоченный (50 г).
Ужин: голубцы овощные с растительным маслом (200 г), крупеник из гречневой
крупы с творогом (200 г), чай (180 г).
На ночь: кефир (180 г).
На весь день: хлеб ржаной отрубный (150 г), хлеб пшеничный (200 г), масло сливочное (10 г), сахар (40 г).
Попробуйте программу мягкого очищения кишечника. Этот вопрос выделен в отдельную тему, большинство, прошедших курс очищения кишечника по этой схеме, избавились от хронических запоров.
Ещё один полезный совет: полюбите физкультуру! И даже можете не весь комплекс упражнений (хотя стоит знать, что физические упражнения полезны не только для сердца, но и для работы кишечника), а хотя бы только упражнения для пресса. Любая форма физических упражнений облегчит запор, даже банальные пешие прогулки!
ДИВЕРТИКУЛЕЗ: главная роль в его лечении принадлежит клетчатке
Дивертикулез толстой кишки — это приобретенное заболевание.
Как проявляется дивертикулярная болезнь?
Какие осложнения могут развиться?
Каких больных необходимо госпитализировать?
Дивертикулез толстой кишки — это приобретенное заболевание. Считается, что в его основе лежит нарушение перистальтики, которое ведет к появлению участков с высоким внутрипросветным давлением, проталкивающим слизистую оболочку через подслизистый и мышечный слои. Это происходит в относительно слабых местах, где в циркулярную мышцу выходят кровеносные сосуды.
Нарушение перистальтики может иметь место из-за частого прохождения малых объемов каловых масс с низким содержанием непереваренных остатков пищи. Как циркулярные, так и продольные мышечные пучки обычно при этом гипертрофируются, что ведет к утолщению и укорочению толстой кишки. Дивертикулы и мышечная гипертрофия наиболее часто наблюдаются в сигмовидной кишке, но толстая кишка также может поражаться в любом отделе или тотально.
Термин «дивертикулез» просто отражает наличие дивертикулов, при этом не обязательно клиническое проявление болезни. Дивертикулит — это клинико-морфологическое понятие, обозначающее воспаление дивертикулов. Дивертикулярная болезнь — это более широкое понятие, применимое к дивертикулезу и к его осложнениям.
У людей до 30 лет дивертикулез наблюдается очень редко, но его частота увеличивается с возрастом, и к 50 годам до 30% населения имеет дивертикулы толстой кишки. Частота этой патологии у мужчин и у женщин одинакова.
Только у 20% лиц с дивертикулезом в конце концов развиваются симптомы заболевания.
Эта болезнь характерна для стран Запада, его патогенез в значительной степени связывается с недостаточным потреблением клетчатки. У вегетарианцев и у сельских жителей Африки оно наблюдается реже.
Таким образом, считается, что в развитии этой патологии важную роль играют факторы окружающей среды. Тем не менее определенное значение, видимо, имеют генетические факторы: в тех случаях, когда дивертикулы появляются в молодом возрасте либо когда они поражают преимущественно правые отделы толстой кишки.
Клиническая картина. Большинство пациентов с дивертикулезом не предъявляют никаких жалоб. При неосложненной дивертикулярной болезни может наблюдаться нарушение стула, часто сопровождающееся болями типа колик, метеоризмом и чувством распирания в животе. Эти симптомы иногда сложно отличить от синдрома раздраженной кишки.
Острый дивертикулит характеризуется болями в левой подвздошной ямке. Обычно при этом присутствуют признаки острого воспаления, а именно: тахикардия, лихорадка, местные перитонеальные явления и лейкоцитоз.
Перфорация воспаленного дивертикула может приводить к абсцедированию. У таких больных нередко наблюдается скачущая лихорадка и болезненная масса в пораженной области.
Часто дивертикулярные абсцессы самопроизвольно рассасываются. Однако крупные или нерассасывающиеся абсцессы могут потребовать чрескожного дренирования под контролем ультразвука или КТ. Перфорация дивертикулярного абсцесса в брюшную полость вызывает гнойный перитонит, при этом локальная болезненность становится разлитой.
Местный воспалительный процесс, связанный с дивертикулом, может приводить к перфорации стенки другого органа, выстланного эпителием, при этом формируется свищ. Наиболее часто при дивертикулярной болезни наблюдаются коловезикальные свищи, возникающие при перфорации дивертикула в мочевой пузырь. При первом обращении к врачу у больных с коловезикальными свищами иногда не бывает жалоб на нарушение функции кишечника, вместо этого отмечаются частые инфекции мочевыводящих путей и/или пневматурия.
Свищи могут открываться и в другие органы — влагалище или петли тонкого кишечника, изредка возникают кишечно-кожные фистулы.
Разлитой перитонит, связанный с дивертикулярной болезнью, обусловлен наличием свободного гноя и/или кала в брюшной полости. Каловый перитонит развивается в результате некроза кишечной стенки, приводящего к вытеканию каловых масс. Состояние больного при этом может быть очень тяжелым, с выраженными явлениями перитонита и септическим шоком.
Иногда из сосудов, проходящих в шейке дивертикула, возникает кровотечение, причем чаще — профузное. Обычно такое кровотечение развивается из одиночного дивертикула, расположенного, как правило, в правых отделах толстой кишки.
Дивертикулярная болезнь не может рассматриваться как причина скрытого кровотечения из нижних отделов желудочно-кишечного тракта, ведущего к железодефицитной анемии, при которой следует искать другие причины — такие, как новообразования или ангиодисплазию.
Воспалительные изменения в сочетании с гладкомышечной гипертрофией и рубцами от предыдущих приступов острого дивертикулита могут быть достаточной причиной для полного закрытия просвета толстой кишки и острой ее обструкции. Неполная обструкция из-за рубцов проявляется неустойчивым характером стула и болями в животе типа колик. С помощью методов лучевой диагностики может быть очень трудно отличить возникшие в результате дивертикулярной болезни стриктуры от злокачественной опухоли.
Методы диагностики. Дивертикулез легко выявляется при иригоскопии и при компьютерной томографии (КТ) с контрастированием.
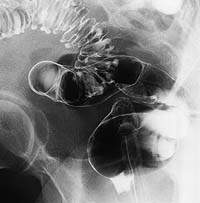 | 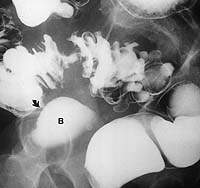 |
| Рисунок 1. Иригоскопия: неосложненный дивертикулез сигмовидной кишки | Рисунок 2. Иригоскопия: дивертикулярная болезнь сигмовидной кишки. Свищ (стрелка) соединяет кишку с мочевым пузырем (В) |
Иригоскопия с двойным контрастированием выявляет дивертикулы (см. рис. 1), любые стриктуры, и может также помочь в обнаружении свищей (см. рис. 2).
Если на участках с выраженным дивертикулезом иногда не представляется возможным достоверно исключить мелкие полипы или карциномы, то необходимо провести колоноскопию или гибкую ректороманоскопию.
Иригоскопию с двойным контрастированием можно выполнять лишь через четыре-шесть недель после купирования острого дивертикулита.
При остром же патологическом процессе главную роль играют другие диагностические методики — такие, как КТ и/или сонография.
Колоноскопия. Колоноскопию обычно проводят амбулаторно. Она позволяет хорошо визуализировать дивертикулы и любую патологию слизистой. Это диагностический метод выбора в тех случаях, когда больной поступает с ректальным кровотечением или при иригоскопии не удалось хорошо осмотреть толстую кишку.
Однако колоноскопию иногда трудно провести из-за спазма, наблюдающегося при обширной дивертикулярной болезни, а также из-за ригидноcти либо из-за cамих дивертикулов.
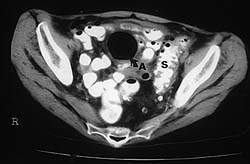 |
| Рисунок 3. Компьютерная томография с контрастированием: дивертикулярная болезнь сигмовидной кишки (S), осложнившаяся с образованием абсцесса (А), содержащего большое количество газа (стрелка) |
Компьютерная томография и сонография. КТ с контрастным усилением — это исследование выбора у больных с острым дивертикулитом. Часто при ее проведении обнаруживается характерное утолщение стенок толстой кишки с воспалением окружающей ее жировой клетчатки. В осложненных случаях при КТ выявляются абсцессы (см. рис. 3), газ и/или контрастное вещество вне петель кишки. Во многих отделениях практикуется дренирование абсцессов в брюшной полости под контролем КТ, что помогает обойтись без оперативных вмешательств в острую фазу заболевания.
Чувствительность сонографии несколько меньше, однако с ее помощью можно выявлять утолщение стенок и крупные абсцессы.
Другие методы исследования. Иногда для обнаружения коловезикального свища может потребоваться цистоскопия. Ангиография и сканирование с эритроцитами, меченными технецием, позволяют найти источник кровопотери из толстой кишки.
Направление в стационар. Больным с нарушениями стула, с кровью при ректальном исследовании или с повторяющимися болями в животе необходимо проводить обследование в амбулаторных условиях для выяснения причин перечисленных симптомов. Ригидная ректороманоскопия и иригоскопия или полная колоноскопия — используемые в этом случае основные методы. Бессимптомные дивертикулы выявляются по крайней мере у каждого третьего человека старше 65 лет. Поэтому дивертикулит можно достоверно диагностировать только тогда, когда имеется соответствующая клиническая картина и когда не обнаружено других заболеваний, особенно злокачественных опухолей.
Больного с острым дивертикулитом без нарушения функции других систем организма не обязательно лечить в стационаре. В таких случаях часто бывает достаточным лечение на дому, заключающееся в оральном приеме антибиотиков (амоксициллин с клавулановой кислотой и метронидазол курсом пять дней) и потреблении большого количества жидкости. Назначаются также анальгетики и постельный режим. Если за несколько дней боль не прекращается или усиливается или же становится более распространенной, а также если у больного появляются системные симптомы (например, тахикардия или температура), то необходимо немедленно направить его в стационар.
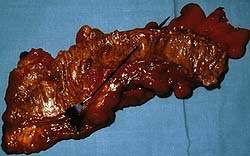 |
| Рисунок 4. Осложненная дивертикулярная болезнь. Зонд вставлен в перфорированный дивертикул. Слизистая выглядит вполне нормальной |
Больных с разлитой болью в животе и /или признаками перитонита следует экстренно госпитализировать.
Лекарственное и хирургическое лечение. В неосложненных случаях для лечения может быть достаточным специальное питание. Больному рекомендуют диету с высоким содержанием клетчатки и/или прием лекарственных препаратов, увеличивающих объем стула, например шелуху испагулы (ispaghula). Пациенты должны пить много жидкости.
Боли, обусловленные спазмами гладкой мускулатуры, следует снимать спазмолитиками — такими, как мебеверин (mebeverine). Роль хирургической резекции в неосложненных случаях остается спорной и она должна применяться в исключительных случаях.
Лапоротомия и миотомия (рассечение) гипертрофированной гладкой мускулатуры сигмовидной кишки справедливо подверглись критике и представляют в настоящее время только исторический интерес.
Элективная хирургия. При осложнениях — таких, как свищи или стриктуры, требуется хирургическое вмешательство с резекцией пораженного дивертикулами сегмента толстой кишки и с наложением первичного анастомоза. Больным с рецидивами дивертикулита резекция предлагается в случаях, когда их физическое состояние позволяет провести такое вмешательство — если исключена другая патология.
Одну треть больных, которые госпитализируются по поводу приступа дивертикулита, в последующие пять лет приходится госпитализировать повторно с той же патологией.
Элективная хирургия связана с гораздо меньшей частотой осложнений и смертностью; обычно удается провести резекцию и наложение первичного анастомоза, хотя иногда может потребоваться формирование стомы.
Экстренная хирургия. Для больных с генерализованным перитонитом перед операцией требуется проведение эффективных реанимационных мероприятий с внутривенным введением жидкости и антибиотиков.
Перфорация толстой кишки — тяжелая ситуация, почти половина больных с каловым перитонитом умирают. При гнойном перитоните, который развивается в результате разрыва дивертикулярного абсцесса, наблюдается более низкая, но все же значительная смертность.
Больным с острым дивертикулитом, не поддающимся консервативному лечению, также может потребоваться операция. В таких случаях резецируются воспаленный сегмент с дивертикулами или флегмона, причем обычно удается наложить первичный анастомоз.
При обширном каловом или гнойном загрязнении брюшной полости необходима резекция пораженного сегмента, но первичный анастомоз при этом не всегда уместно накладывать. В таких случаях культя прямой кишки ушивается, и проксимальные отделы толстой кишки выводятся на кожу в виде конечной колостомы. Это вмешательство называется операцией Хартмана (Hartmann).
После операции Хартмана в большинстве случаев удается без всякого риска закрыть колостому, и, по многочисленным данным, в 80% случаев восcтанавливается нормальное прохождение кишечного содержимого.
Если развиваются осложнения, то выключение пораженного сегмента из работы кишечника проводится с помощью наложения обходного анастомоза и налаживания дренажа брюшной полости. Но в таких ситуациях этот сегмент не резецируется, что приводит к значительному повышению смертности по сравнению с первичной резекцией. Поэтому от подобной операции подавляющее большинство хирургов отказалось.
При осложнениях дивертикулярной болезни тяжелые сопутствующие заболевания и пожилой возраст отрицательно влияют на исход экстренной операции.



