Асцит: лечение асцита легкой, умеренной, высокой степени (I, II, III) – часть 2
Александр Иванов, хирург-гинеколог
Основные методы лечения неосложненного асцита — умеренное ограничение соли в пище и диуретики (Таблица 4). Соль не следует строго ограничивать, но следует избегать ее избытка. Ограничение соли важно, потому что 1 г избытка соли в пище удерживает около 200 мл жидкости. Чрезмерное ограничение соли также опасно, так как оно ухудшает пищевой статус и может привести к побочным эффектам, вызванным диуретиками — почечной недостаточности, гипонатриемии, мышечным спазмам.
Ограничение содержания соли
Ограничение содержания соли
Ограничение соли в рационе помогает в 10% случаев скорректировать накопление асцита, особенно во время первого эпизода асцита. Профилактическое ограничение соли пациентам без асцита не рекомендуется.
Препарат первой линии для лечения асцита I-II степени — спиронолактон (50-100 мг/день). Его назначают с фуросемидом или без него.
Диуретики рекомендуется назначать в самых низких эффективных дозах. Диуретики не рекомендуются или должны применяться с осторожностью у пациентов с тяжелой печеночной энцефалопатией.
Прием диуретиков в самых низких эффективных дозах
Прием диуретиков в самых низких эффективных дозах
При тяжелой гипонатриемии (Na +
Диуретики противопоказаны при развитии ИА (повышение сывороточного креатинина на 50% в течение 7 дней или абсолютное повышение креатинина >26,5 мкмоль/л за 48 часов), прогрессировании печеночной энцефалопатии и мышечных спазмах, ограничивающих движения.
При назначении диуретиков сильно ухудшают качество жизни мышечные судороги. Исследования показали, что симптомы облегчают инфузии альбумина и баклофена (10 мг/день с шагом от 10 мг/день до 30 мг/день).
Таблица 4. Основные меры лечения неосложненного асцита в соответствии с рекомендациями EASL
| Общие меры | Медикаментозное лечение |
| Среднее ограничение содержания соли в пище до 4,6-6,9 г / сут. (80–12 ммоль / сутки). |
Адекватная белковая диета и витаминная терапия: общая суточная калорийность – 2000 ккал; белок – 40-50 г, достаточное количество витаминов.
Электролитный баланс (правильная гипокалиемия, гипомагниемия).
Достаточное потребление жидкости: неограниченно при отсутствии электролитного дисбаланса.
Ежедневное взвешивание (или контроль потребления жидкости и диуреза). Максимальная потеря веса:
Антагонисты альдостерона: спиронолактон 50–100 мг/день. (максимальная доза до 400 мг) ± петлевые диуретики: фуросемид 20-40 мг (максимальная доза 160 мг).
Тораземид (10-40 мг) при отсутствии ответа на фуросемид.
Дистальные диуретики: амилорид 5-20 мг/сут.; триамтерен 100 мг 2 р./сут. (только при непереносимости антагонистов альдостерона).
Диуретики комбинируют по следующему принципу: спиронолактон 50-100-200-3-3-4 мг/сут. (с шагом 100 мг) + фуросемид 20-40-80-120-160 мг/сут. (увеличение на 40 мг) (или адекватные дозы других диуретиков).
Тяжелый асцит (степень III)
Лечение асцита высокой степени (III)
Лечение первой линии при асците высокой (3 степени) – терапевтический абдоминальный парацентез. Процедура проводится в стерильных условиях под контролем УЗИ при отсутствии выраженных нарушений коагуляции.
Парацентез — безопасная процедура, риск постоперационных осложнений невелик. Даже при плохих параметрах коагуляции (МНО >1,5; количество тромбоцитов ≤50 x 109/л) незначительное кровотечение из места пункции происходит только в 2 из 142 случаев.
Чтобы предотвратить постпарацентезный синдром дисфункции кровообращения (ГИСО, гипонатриемия, печеночная энцефалопатия), который приводит к снижению выживаемости, следует использовать внутривенное введение альбумина (8 г на 1 л асцита) в течение первых 6 часов после парацентеза.
При асците менее 5 л риск постпарацентеза низкий, но инфузия альбумина рекомендуется во всех случаях. Альбумин увеличивает объем плазмы и защищает от осложнений (гиповолемический шок, гипотензия, олигурия, уремия, печеночная энцефалопатия). При необходимости парацентез повторяют каждые 2–3 недели.
После парацентеза пациентам следует назначать минимально возможную дозу диуретиков, чтобы предотвратить рецидив асцита.
Противопоказания к парацентезу:
Препараты противопоказанные при асците
Пациентам с асцитом не следует назначать нестероидные противовоспалительные препараты, поскольку они увеличивают риски задержки натрия, гипонатриемии и др.осложнений.
Также следует избегать применения ингибиторов ангиотензинпревращающего фермента (ИАПФ), антагонистов рецепторов ангиотензина II и α1-блокаторов, поскольку эти препараты снижают артериальное кровяное давление и повышают риск почечной недостаточности.
Больным противопоказаны аминогликозиды, потому что они нефротоксичны. Они используются в качестве дополнительных антибиотиков, если развивается тяжелая бактериальная инфекция, которую нельзя лечить другими антибиотиками.
Введение контрастного вещества в рентгенологических исследованиях у пациентов с асцитом и почечной недостаточностью не связано с повышенным риском поражения почек, но при введении контрастного вещества после исследования рекомендуется инфузионная терапия.
Лечение рефрактерного асцита
Рефрактерный асцит встречается в 4–15% случаев. Годовая летальность от развития рефрактерного асцита составляет более 40%, поэтому рефрактерный асцит является показанием для включения пациента в список реципиентов трансплантата печени.
Наиболее частые причины рефрактерности:
Лечение первой линии рефрактерного асцита — это парацентез большого объема. Он может быть полным (удаление ≥6 л асцита за один раз) или частичным (удаление 4-6 л асцита). Внутривенная заместительная альбуминовая терапия назначается после >5 л асцита.
При развитии рефрактерного асцита прием диуретиков следует прекратить. Возобновление рассматривается, если экскреция натрия превышает 30 ммоль/сут и препарат хорошо переносится.
Методы лечения рефрактерного асцита согласно рекомендациям EASL
Данные об использовании неселективных бета-адреноблокаторов (NBAB) противоречивы. Следует избегать высоких доз NBAB (> 80 мг пропранолола). Карведилол не рекомендуется.
Перспективные препараты помимо диуретиков: клонидин и мидодрин, но они пока не могут быть рекомендованы из-за отсутствия исследований.
Трансъюгулярный внутрипеченочный портосистемный шунт (TIPS)
Это лечение второй линии при рефрактерном асците. TIPS рекомендуется, когда функция печени все еще сохраняется (общий билирубин >50 мкмоль/л, Na +> 130 ммоль/л, ДЕТЯМ > 12 баллов, MELD> 18 баллов), пациентам в возрасте до 70 лет, без печеночной энцефалопатии, гепатоцеллюлярной карциномы или сердечно-легочных заболеваний.
Внутрипеченочный портосистемный шунт
TIPS разгружает портальную систему, соединяя внутрипеченочную портальную ветвь с печеночной веной. Эффект наступает через 4-6 недель. TIPS помогает контролировать накопление асцита более эффективно, чем парацентез, снижает количество рецидивов, улучшает состояние питания и выживаемость, но способствует развитию печеночной энцефалопатии в 30-50% случаев. Хороший эффект достигается примерно у 70% пациентов.
Для предотвращения дисфункции TIPS (в основном из-за тромбоза) и снижения риска печеночной энцефалопатии рекомендуется использование стентов с покрытием из политетрафторэтилена (ПТФЭ) небольшого диаметра (8 мм). После TIPS можно продолжать диуретики и ограничение соли. TIPS выполняется только очень тщательно отобранным пациентам.
Критерии исключения для TIPS:
Насос для асцитной жидкости
Это хирургически имплантированное подкожное устройство для постоянного удаления асцита, который накапливается из-за цирроза печени. Устройство передает жидкость, скопившуюся в брюшной полости, в мочевой пузырь, и асцит устраняется с помощью мочеиспускания. Это альтернативный, новый и эффективный метод лечения рефрактерного асцита, на долю которого приходится 85% случаев.
Такое лечение снижает потребность в парацентезе и количестве повторных госпитализаций, улучшает качество жизни и статус питания, но не влияет на выживаемость пациентов. Возможные нежелательные явления возникают в 30-50% случаев. Наиболее частыми инфекционными осложнениями являются имплантация системы (требуется антибиотикопрофилактика), окклюзия катетера, отслойка, ФАД, гипонатриемия. Процедура проводится только в специализированных центрах.
Асцит при онкологической патологии
Асцит (скопление жидкости в брюшной полости) определяют у 50% больных на ранних стадиях онкологических заболеваний и почти у всех пациентов, у которых раковый процесс находится на последней стадии.
Клиника онкологии Юсуповской больницы оснащена новейшей диагностической аппаратурой ведущих мировых производителей, с помощью которой онкологи выявляют ранние стадии онкологической патологии. Химиотерапевты, радиологи, онкологи проводят лечение пациентов с асцитом в соответствии с международными стандартами оказания медицинской помощи. В то же время врачи индивидуально подходят к выбору метода лечения каждого пациента.
Причины развития
Асцит является грозным осложнением рака желудка и толстой кишки, колоректального рака, злокачественных опухолей поджелудочной железы, онкологической патологии молочных желез, яичников и матки. При накоплении в брюшной полости большого объёма жидкости повышается внутрибрюшное давление, диафрагма смещается в грудную полость. Это приводит к нарушению работы сердца, лёгких. Происходит нарушение кровообращения по сосудам.
При наличии асцита организм пациента теряет большое количество белка. Нарушается обмен веществ, развивается сердечная недостаточность и другие расстройства равновесия внутренней среды организма, которые ухудшают течение основного заболевания.
В брюшной полости здорового человека всегда есть небольшое количество жидкости. Она предотвращает склеивание между собой листков брюшины. Выработанная внутрибрюшная жидкость обратно всасывается брюшиной.
При развитии онкологических заболеваний происходит нарушение нормального функционирования организма. Происходит сбой секреторной, резорбтивной и барьерной функции листков брюшины. При этом может наблюдаться либо избыточная продукция жидкости, либо нарушение процессов ее всасывания. В результате в брюшной полости накапливается большой объём экссудата. Он может достигать двадцати литров.
Основная причина поражения брюшины злокачественными клетками – её тесное соприкосновение с органами, которые поражены раковой опухолью. Асцит при наличии онкологической патологии развивается под воздействием следующих факторов:
Причиной асцита может быть химиотерапия. Скопление жидкости в брюшине происходит вследствие раковой интоксикации. Если печень поражается первичной раковой опухолью, метастазами злокачественных клеток из новообразований иной локализации, нарушается отток крови по её венозной системе, развивается портальная гипертензия – повышение давления внутри воротной вены. Просвет венозных сосудов увеличивается, из них пропотевает плазма и накапливается в брюшной полости.
Причиной асцита может быть канцероматоз брюшины. При наличии раковой опухоли органов брюшной полости на париетальном и висцеральном листах брюшины оседают атипичные клетки. Они блокируют резорбтивную функцию, в результате чего лимфатические сосуды плохо справляются с предназначенной нагрузкой, происходит нарушение оттока лимфы. Свободная жидкость постепенно накапливается в брюшной полости. Таков механизм развития канцероматозного асцита.
Стадии тяжести
Выделяют три стадии водянки брюшной полости в зависимости от количества скопившейся жидкости:
Симптомы
Основное проявление асцита – значительное увеличение размеров и патологическое вздутие живота. Признаки водянки брюшной полости могут нарастать стремительно или в течение нескольких месяцев. Асцит проявляется следующими клиническими симптомами:
Визуально у больного увеличивается живот, в горизонтальном положении он свисает и начинает «расплываться» по бокам. Пупок постепенно все более выпячивается, а на растянутых кожных покровах просматриваются кровеносные сосуды. По мере развития асцита пациенту становится тяжело наклоняться, появляется одышка.
Врачи клиники онкологии проводят оценку клинических проявлений заболевания и проводят дифференциальную диагностику рака с другими болезнями, проявлением которых является асцит.
Диагностика
Асцит врачи выявляют во время осмотра пациента. Онкологи Юсуповской больницы проводят комплексное обследование пациентов, которое позволяет выявить причину скопления жидкости в брюшной полости. Один из наиболее достоверных методов диагностики – ультразвуковое исследование. Во время процедуры врач не только чётко видит жидкость, но и высчитывает её объем.
При асците онкологи обязательно выполняют лапароцентез. После прокола передней брюшной стенки врач аспирирует жидкость из брюшной полости и отправляет в лабораторию для исследования. С помощью компьютерной томографии рентгенологии определяют наличие злокачественных новообразований в печени, которые вызывают портальную гипертензию.
Магнитно-резонансная томография дает возможность определить количество скопившейся жидкости и ее локализацию.
Лечение
Медикаментозная терапия асцита не проводится из-за низкой эффективности. Антагонисты альдостерона и диуретики нормализуют водно-солевой обмен и предотвращают избыточную секрецию перитонеальной жидкости. Онкологи Юсуповской больницы на поздних стадиях онкологического заболевания пациентам с асцитом предлагают выполнить паллиативную операцию:
Врачи клиники онкологии при асците проводят традиционную или внутриполостную химиотерапию – после удаления жидкости в брюшную полость вводят химиопрепарат. Для удаления жидкости выполняют лапароцентез. Процедуру не проводят при наличии следующих противопоказаний:
Лапароцентез назначают в случаях, когда прием диуретиков не приводит к положительному результату. Также процедура показана при резистентном асците.
Лапароцентез проводится в несколько этапов с применением местной анестезии:
Методом лапароцентеза можно вывести из организма больного до 10-ти литров жидкости. При этом может потребоваться введение альбуминов и других препаратов, чтобы предотвратить развитие почечной недостаточности.
При необходимости в брюшной полости могут быть установлены временные катетеры, по которым постепенно будет выводиться избыточная жидкость. Следует учесть, что применение катетеров может привести к снижению артериального давления и образованию спаек.
Выделяют также противопоказания к проведению лапароцентеза. Среди них:
Мочегонные средства назначают пациентам с развивающимся асцитом при раковых заболеваниях длительным курсом. Эффективность оказывают такие препараты, как «Фуросемид», «Диакарб» и «Верошпирон».
При приеме мочегонных средств в обязательном порядке назначают также препараты, содержащие калий. В противном случае высока вероятность развития нарушений водно-электролитного обмена.
Диетическое питание прежде всего подразумевает уменьшение количества потребляемой соли, задерживающей жидкость в организме. Также важно ограничить количество употребляемой жидкости. Рекомендуется включать в рацион больше продуктов, содержащих калий.
Пациентам после удаления жидкости из брюшной полости обеспечивают сбалансированное и калорийное питание. Это позволяет обеспечить потребность организма в белках, углеводах, витаминах и минералах. Потребление жиров сокращают.
Асцит неракового происхождения
Асцит – следствие различных нарушений, которые происходят в организме. Тактика лечения зависит от патологического процесса, который вызвал скопление жидкости в брюшной полости:
Для выведения жидкости из организма пациентам с асцитом назначают мочегонные препараты. Основной метод устранения асцита – удаление скопившейся жидкости посредством прокола брюшной стенки с последующей установкой дренажа. При устойчивом асците проводят реинфузию перитонеальной жидкости после её фильтрации. Перитонеовенозный шунт при асците брюшной полости обеспечивает поступление жидкости в общий кровоток. Для этого хирурги формируют конструкцию с клапаном, при помощи которой жидкость из брюшной полости во время вдоха поступает в систему верхней полой вены.
Оментогепатофренопексию при асците брюшной полости выполняют с целью снижения давления в венозной системе. Хирург подшивает сальник к диафрагме и печени. После чего во время дыхательных движений вены разгружаются от крови. В итоге уменьшается выход жидкости через стенку сосудов в брюшную полость. В результате деперитонизации (иссечения участков брюшины) создаются дополнительные пути оттока для перитонеальной жидкости.
Прогноз
Асцит при онкологическом заболевании в разы ухудшает общее самочувствие больного. Как правило, такое осложнение возникает на поздних стадиях онкологии, при которых прогноз выживаемости зависит от характера самой опухоли и ее распространенности по организму.
Продолжительность жизни при асците зависит от следующих факторов:
Развитие асцита может предотвратить опытный врач, наблюдающий пациента. Врачи Юсуповской больницы имеют огромный опыт борьбы с различного рода онкологическими заболеваниями. Квалификация медицинского персонала и новейшее оборудование позволяют провести точную диагностику и качественное, эффективное лечение согласно европейским стандартам.
Преимущества лечения асцита в Юсуповской больнице
Часто лечение асцита, вызванного раком, проводится в неспециализированных клиниках, где нет соответствующих условий и оборудования, не учитываются особенности онкологических больных.
Цель Юсуповской больницы — предоставить каждому пациенту максимально квалифицированную, эффективную помощь:
Наши усилия постоянно направлены на повышение эффективности лечения, улучшение качества жизни и прогнозов для каждого пациента.
Для того чтобы увеличить продолжительность и улучшить качество жизни пациента с асцитом, который развился вследствие онкологической патологии, обращайтесь к онкологам Юсуповской больницы. Врачи клиники онкологии проводят терапию, направленную на устранение причины накопления избыточного количества жидкости в брюшной полости, проводят симптоматическое лечение.
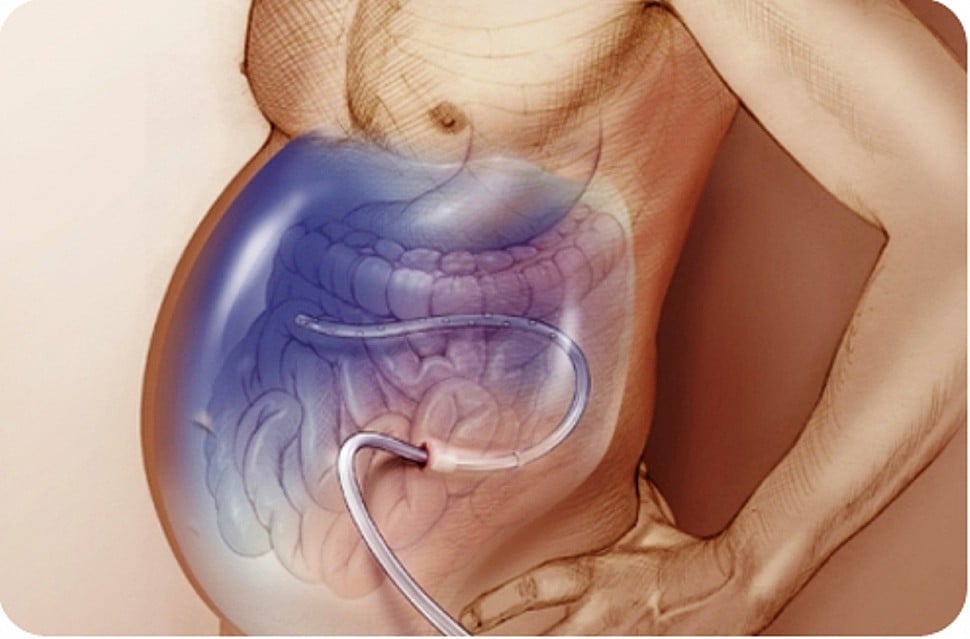
Лапароцентез брюшной полости при асците
Асцитом называется избыточное скопление в брюшной полости жидкости. Обычно это является симптомом поражения печени (цирроза и др.) или развития злокачественных новообразований в органах брюшной полости, а также малого таза.
В большинстве случаев асцит сопровождается и другими клиническими проявлениями основного заболевания.
Существуют консервативные и хирургические методы лечения асцита. Лапароцентез относится к хирургическим методам.
Лапароцентез (другое название – парацентез) – это процедура, при которой в брюшную полость через прокол в брюшной стенке вводится катетер.
Лапароцентез может быть лечебным и диагностическим. Лечебный лапароцентез предполагает эвакуацию значительного объема жидкости и применяется при выраженном асците, не поддающемся консервативному лечению. Диагностический лапароцентез производится для взятия образцов жидкости на анализ для выявления или причин асцита, часто используется при повторном его возникновении. Как правило, лечебный лапароцентез подразумевает и диагностическую составляющую.
Причины возникновения асцита
В норме жидкость в брюшной полости присутствует, но в небольших количествах. Накопление избыточной жидкости (асцит) может быть вызвано различными причинами, среди которых можно выделить три объемные группы.
Существуют и другие, реже встречающиеся, причины асцита:
В 65-75% всех случаев (по разным данным) причиной асцита является цирроз печени. В 15-20% он связан с сердечными болезнями и появлением злокачественных опухолей. На остальные причины приходится 5-10%.
Механизм развития асцита
При циррозе печени асцит возникает вследствие изменения структуры органа. Соединительная ткань заменяет нормальную, в рубцующихся участках происходит трансформация сосудистой сети. Из-за сдавления вен соединительнотканными узлами развивается ряд патологических процессов, приводящих, в частности, к повышению давления и сопротивления в воротной вене. При повышении давления в портальной системе начинает происходить усиленная фильтрация и пропотевание жидкой части крови в печеночную ткань. Это увеличивает объем лимфооттока из печени – лимфатическая система реагирует таким образом на увеличение объема тканевой жидкости. Однако, это не дает нужного эффекта при прогрессирующих цирротических процессах, и жидкость начинает пропотевать с поверхности органа в брюшную полость. Так появляется так называемая «плачущая печень». Листки брюшины могут всасывать лишь часть образовывающейся жидкости, и в итоге она накапливается в брюшной полости.
Медицинский директор, врач онколог-хирург, к.м.н
Процесс формирования асцита при сердечных заболеваниях весьма сложен. Основную роль в этом случае играют застой в большом круге кровообращения и правожелудочковая недостаточность.
Асцит при онкологических заболеваниях
При раке желудка, толстой кишки, поджелудочной и молочной железы, матки, яичников, особенно на поздних стадиях, асцит является довольно распространенным осложнением.
Непосредственные причины развития могут быть разными:
Асцит, развившийся на фоне онкологии, не поддается консервативному лечению. В этих случаях могут помочь только хирургические методы – лапароцентез и перитонеальный дренаж. Иногда производятся дополнительные хирургические вмешательства, предотвращающие скопление жидкости в брюшной полости в дальнейшем.
Виды и клиническая картина
Выделяют минимальный, умеренный и выраженный асцит, или три его степени.
У асцита I степень отсутствуют клинические проявления. Он может быть диагностирован только с помощью УЗИ, КТ или лапароскопии. Количество жидкости в полости незначительно превышает норму.
Для II степени асцита характерно скопление большого количества жидкости и соответственно увеличение живота в размере, однако явного растяжения тканей не наблюдается.
При асците III степени живот становится огромным, а фигура – явно непропорциональной. Появляются затруднения в движениях и дыхании. Объем жидкости, скапливающейся в брюшной полости, может составлять 15-25 литров..
Способы лечения асцита
Как было упомянуто в начале статьи, существуют консервативные или хирургические методы лечения асцита.
При консервативном лечении назначается прием диуретиков, способствующих выведению из организма лишней жидкости. В обязательном порядке контролируется количество выпитой жидкости, суточного мочеиспускания и масса тела. Пациенту следует свести к минимуму потребление в пищу соли, так как она задерживает воду в организме.
Отправьте документы на почту cc@nacpp.ru. Возможность проведения лечения рассмотрит главный врач клиники Антон Александрович Иванов, онколог-хирург, кмн
Среди методов хирургического лечения наиболее распространен лапароцентез. Также применяются операции Кальба, Рюотта и др. Пути оттока жидкости в их случае формируются несколько иначе, но эти процедуры также подразумевают непосредственное удаление накопившейся жидкости.
Выбор метода лечения асцита зависит от его степени, причины возникновения, общего состояния пациента, дополнительных осложнений и т. д.
Как проводится лапароцентез?
Лапароцентез проводится под местной анестезией. Пациент находится в полусидячем или сидячем положении. С помощью специального инструмента (троакара), представляющего собой металлическую трубку и вставленную в нее трехгранную иглу, в брюшной стенке делается прокол. Затем иглу извлекают и по трубке эвакуируют скопившуюся жидкость. Количество жидкости, эвакуируемой за одну процедуру, определяет врач.
Чтобы избежать травмирования кишечник, лапароцентез проводится под контролем УЗИ. Либо используют особые приспособления, с помощью которых в брюшной полости создается пространство, свободное от петель кишечника.
Лапароцентез позволяет не только вывести жидкость из брюшной полости, но и, при необходимости, выяснить точную причину развития асцита через анализ состава жидкости.
Если необходимо длительное выведение жидкости, то для этой цели устанавливают дренажную трубку, соединенную со специальной емкостью, однако более современным решением являются перитониальные порт-системы. Это титановый резервуар, вшиваемый под кожу и соединенный с брюшной полостью катетером. Одна из стенок резервуара представляет собой мембрану из особого материала. Чтобы эвакуировать скопившуюся в резервуаре жидкость, достаточно проколоть иглой кожу и мембрану под ней. Таким образом, порт-система создает пациенту гораздо меньше неудобств, находясь полностью под кожей, и позволяет избежать регулярных процедур лапароцентеза.
Подготовка к лапароцентезу
Лапароцентезу предшествует стандартный набор исследований, включающий:
Может быть назначена компьютерная томография. Непосредственно перед процедурой ставится очистительная клизма, также необходимо опорожнить мочевой пузырь, чтобы избежать риска повредить его в процессе прокола брюшной стенки.
Если планируется выведение большого объема жидкости, делают инфузии физиологического раствора, чтобы наполнить жидкостью сосудистое русло.
Результаты диагностического лапароцентеза при асците
С помощью различных исследований образцов полученной при лапароцентезе жидкости из брюшной полости можно установить природу асцита. В частности, отличить воспалительную жидкость от отечной, обнаружить инфекцию, раковые клетки, предположить повреждение лимфатических сосудов или стенок кишечника и т. д.
Противопоказания
Почти все противопоказания для лапароцентеза являются относительными. При необходимой подготовке с коррекцией имеющихся у пациента осложнений или соблюдением условий с их учетом, процедура может быть проведена.
К таким противопоказаниям относятся:
Абсолютным противопоказанием для лапароцентеза является только острый живот, при котором необходимо проведение экстренной операции.
Возможные осложнения
После лапароцентеза могут оставаться гематомы на брюшной стенке и наблюдаться выделения из места прокола. В теории возможны
Однако, если процедура производится опытными специалистами при должной подготовке, осложнения при лапароцентезе возникают крайне редко.
Последние новости
Последние статьи
Рейтинг: 4.0/5 Голоса: 1