Сколько жидкости способен удерживать мочевой пузырь взрослого человека?
Мочевой пузырь взрослого человека способен удерживать до половины литра мочи, прежде чем мы почувствуем желание сходить в туалет? Рецепторы, находящиеся в мочевом пузыре, посылают головному мозгу определенные сигналы о том, что нам нужно освободить его. Когда мы подавляем свое желание, сфинктеры плотно закрываются, чтобы предотвратить утечку мочи.
Что будет, если воздерживаться от похода в туалет? Мышцы являются очень развитыми, однако вы должны знать, что если часто заставляете их работать и долго терпите, прежде чем сходить в туалетную комнату, это может снизить способность пузыря удерживать мочу.
Связь полного мочевого пузыря и когнитивных способностей
Однако есть одно преимущество, которым обладают люди с переполненным пузырем. Так, согласно данным одного необычного исследования, было выявлено, что человек демонстрирует более высокие когнитивные способности во время воздержания. Таким образом, пока вы изо всех сил сдерживаете свое естественное желание, ваш мозг работает в усиленном режиме. Люди, мечтающие о том, чтобы скорее попасть в туалетную комнату, как правило, меньше беспокоились о своих ответах и, казалось, больше контролировали то, что они говорили. Так что можно сказать, что полный мочевой пузырь усиливает вашу концентрацию и самоконтроль.
Однако несмотря на это преимущество, вам не следует длительное время воздерживаться от туалета, так как это может иметь серьезные последствия для состояния здоровья.
Нормальная анатомия и физиология мочевого тракта
Что такое мочевыделительная система и как она работает?
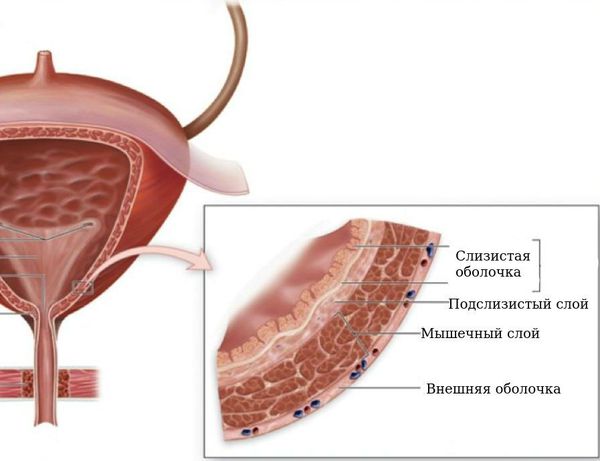
Мочевой тракт представляет собой непрерывную систему полых органов, основной функцией которой является образование, сбор, транспортировка, хранение и выведение мочи.
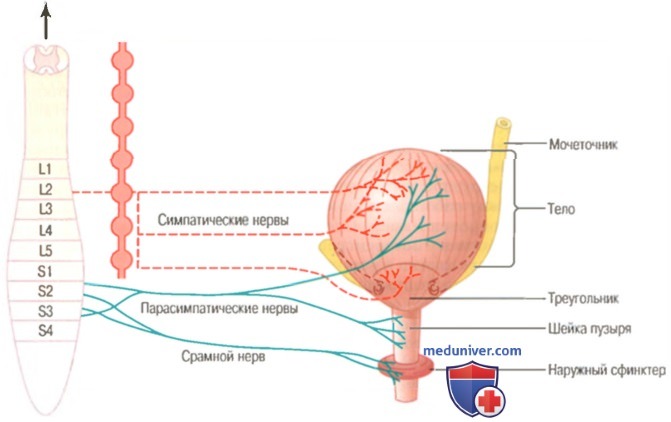
Мочевыделительная система делится на верхний и нижний отделы. Верхняя мочевыделительная система состоит из почек и трубки, называемой мочеточником, которая транспортирует мочу из почки в мочевой пузырь.
Нижняя мочевыделительная система состоит из мочевого пузыря и другой трубки, называемой уретрой, которой заканчивается мочевыделительная система, она транспортирует мочу из мочевого пузыря наружу.
Функция мочевыделительной системы состоит в том, чтобы обеспечить выведение продуктов метаболизма из организма человека, регулировать водно-солевой баланс, а также хранить и транспортировать мочу.
Мочевая система работает в комплексе с легкими, кожей и кишечником, поддерживая баланс химических веществ и воды в организме. Взрослые выделяют от 800 до 2000 миллилитров мочи в сутки при обычном питьевом режиме потребления воды в сутки, а это 1.5-2 литра. Некоторые факторы влияют на повышение образования мочи в организме. Например, некоторые виды лекарств, такие как диуретики (мочегонные препараты), которые иногда используются для лечения высокого кровяного давления. Напитки, такие как кофе и алкоголь, также могут вызвать увеличение количества выделяемой мочи у некоторых людей.
Верхняя мочевыделительная система
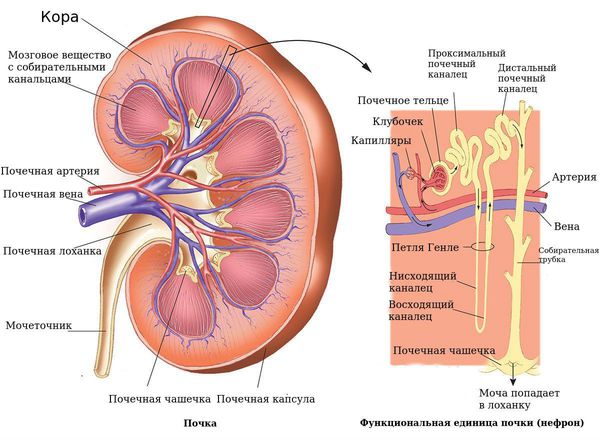
Почки
Каждая почка покрыта фиброзной капсулой, которая защищает почку от травмы. Все болевые ощущения связаны с этой капсулой: сам орган не имеет болевых рецепторов. При повреждении, растяжении капсулы появляется боль разного характера и интенсивности.
Ткань почки или паренхима состоит из внешнего (коркового) и внутреннего (мозгового) слоев.
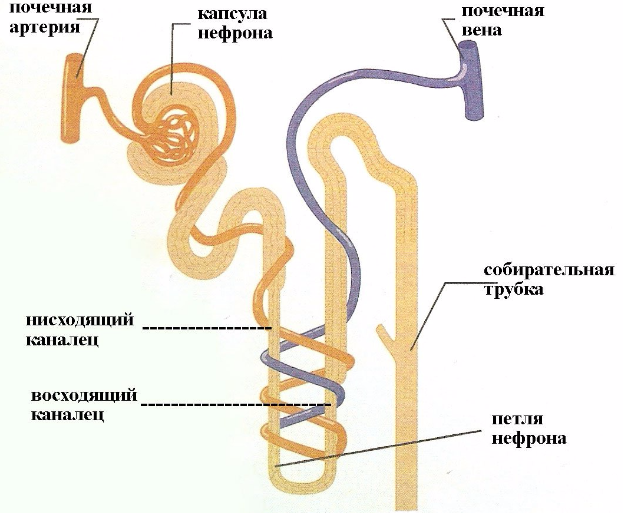
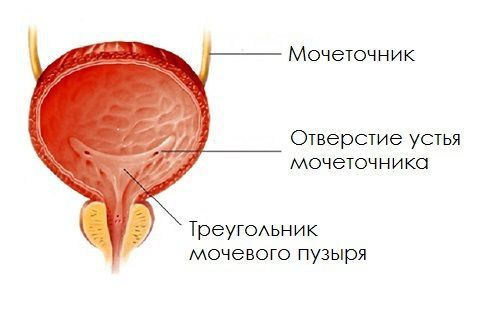
Система накопления мочи состоит из малых почечных чашечек, которые, сливаясь между собой по 2—3, образуют большую почечную чашечку, а они в свою очередь образуют почечную лоханку. Почечная лоханка переходит непосредственно в мочеточник.
Все функции, обычно выполняемые двумя почками, могут быть адекватно выполнены одной здоровой почкой. Некоторые люди рождаются только с одной почкой, а другие предпочитают пожертвовать одну почку для трансплантации человеку с почечной недостаточностью.
Основная функция почек заключается в том, чтобы поддерживать правильный баланс воды и минералов (включая электролиты) в организме.
Почки регулируют баланс минералов и таких веществ, как натрий, калий, кальций, фосфор, магний и бикарбонат и поддерживают нормальный состав крови. Изменения уровня натрия могут влиять на психическое состояние человека, в то время как изменения уровня калия могут иметь серьезные неблагоприятные последствия и вызывать нарушения в работе сердца, а также функционировании мышечного аппарата. Поддержание нормального уровня кальция и фосфора необходимо для здоровья костей и зубов.
Дополнительные функции почек включают в себя:
Мочеточники
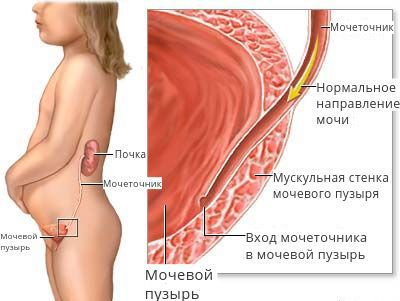
Это фибромышечные трубки, которые отводят мочу из почечной лоханки в мочевой пузырь, имеют длину около 25-30 см и ширину 6-8 мм. Они входят в мочевой пузырь сзади и под углом, заканчиваясь в просвете мочевого пузыря в виде отверстий – устья мочеточников. Нижний отдел мочеточника сжимается стенкой мочевого пузыря пассивно во время хранения мочи и динамически во время опорожнения. По сути это клапан, который предотвращает пузырно-мочеточниковый рефлюкс (т.е. останавливает мочу от обратного заброса в почки). Стенка мочеточника состоит из трех слоев, включая слой мышц, который помогает ему сокращаться и продвигать мочу из почки в мочевой пузырь. Небольшие порции мочи поступают в мочевой пузырь из мочеточников примерно каждые 10-15 секунд.
По длине мочеточника есть три физиологических сужения: на уровне перехода лоханки в мочеточник, место перекреста с общими подвздошными сосудами и в толще стенки мочевого пузыря. При мочекаменной болезни в местах сужения мочеточников могут застревать камни, вызывая почечную колику.
Как очищается кровь и образуется моча?
Здоровые почки фильтруют около 100 мл крови каждую минуту, удаляя отходы и дополнительную воду, чтобы образовать в конечном итоге мочу.
Разделяют три основных этапа формирования мочи:
В процессе очищения крови, почки удерживают все необходимые вещества и избирательно удаляют лишнюю жидкость и отходы жизнедеятельности организма.
Таким образом, почки обладают фильтрационной и концентрационной способностью.
Может ли быть изменение объема мочи у человека со здоровыми почками?
ДА. Количество потребляемой воды и атмосферная температура являются основными факторами, которые определяют объем мочи, который выделяет нормальный человек.
В зависимости от количества потребляемой жидкости изменяется количество выделяемой мочи: чем больше жидкости поступает в организм, тем больше ее выделяется и тем моча менее концентрированная, цвет ее становится светлым, вплоть до прозрачного. Если же количество жидкости снижается, то и количество выделяемой мочи становится меньше, она будет более концентрированной, а цвет темно-соломенным.
В летние месяцы из-за потоотделения, вызванного высокой температурой окружающей среды, объем мочи уменьшается. В зимние месяцы все наоборот – низкая температура, отсутствие потоотделения и больше мочи.
У человека с нормальным потреблением воды, если объем мочи составляет менее 500 мл или более 3000 мл, это может свидетельствовать о том, что почки нуждаются в более пристальном внимании и дополнительном обследовании.
Как моча попадает в мочевой пузырь
а) Движение мочи из почки через мочеточник в мочевой пузырь. Выделяемая из мочевого пузыря моча имеет по существу тот же состав, что и жидкость, покидающая собирательные протоки: состав мочи практически не меняется на всем пути продвижения от лоханок через мочеточники в мочевой пузырь.
Моча, вытекающая через собирательные протоки в чашечки, растягивает их, увеличивая естественную частоту сокращений, что, в свою очередь, приводит к активации перистальтических сокращений, которые распространяются по направлению к лоханке, затем вниз по мочеточнику, изгоняя мочу по направлению к мочевому пузырю. Стенки мочеточников содержат гладкие мышцы, иннервируемые симпатическими и парасимпатическими нервами, а также интрамуральными нервными сплетениями, распространяющимися по всей длине мочеточников. Как и у других структур, имеющих висцеральную гладкую мускулатуру, стимуляция парасимпатических волокон усиливает, а симпатических — тормозит перистальтику мочеточников.
Мочеточники впадают в мочевой пузырь, прободая детрузор в области мочевого треугольника. В норме эта часть мочеточника проходит в толще стенки пузыря в косом направлении на протяжении нескольких сантиметров. Обычно детрузор, находясь в тоническом сокращении, закрывает вход в мочеточник, предотвращая таким образом заброс мочи по направлению к почке во время мочеиспускания или при сдавлении мочевого пузыря. Каждая перистальтическая волна, проходящая по мочеточнику, повышает давление в данной области настолько, что раздвигает стенки мочеточника, пережатые детрузором, позволяя моче поступать в мочевой пузырь.
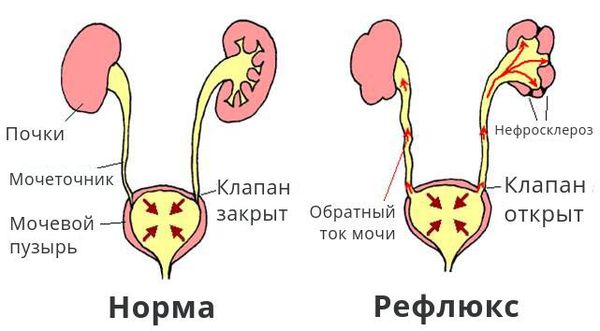
У некоторых лиц часть мочеточника, впадающая в пузырь, короче обычного, поэтому сокращения детрузора во время мочеиспускания не всегда полностью перекрывают просвет мочеточника. В результате небольшое количество мочи из пузыря забрасывается назад, возникает пузырно-мочеточниковый рефлюкс, что может приводить к расширению мочеточника, а в тяжелых случаях — к увеличению давления в лоханках и структурах мозгового слоя, вызывая их повреждение.
Ощущения боли в мочеточниках и мочеточнико-почечный рефлекс. Мочеточники обильно снабжены нервными волокнами, проводящими болевую чувствительность. При закупорке мочеточника (например, камнем) возникает выраженный спазм стенки, сопровождаемый сильной болью. Болевые импульсы способствуют также рефлекторной активации симпатических волокон, иннервирующих почку, в результате происходит сужение артериол почки и снижение выделения мочи. Данный эффект носит название мочеточнико-почечного рефлекса, он препятствует чрезмерному поступлению жидкости в лоханку при непроходимости мочеточника.
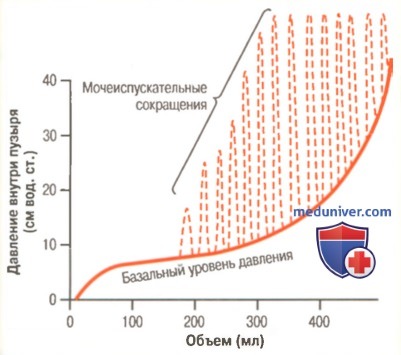
б) Наполнение мочевого пузыря и его тонус. Цистометрия. На рисунке выше приведены ориентировочные изменения давления внутри мочевого пузыря при его заполнении мочой. В пустом пузыре давление около нуля, при поступлении в него 30-50 мл мочи давление возрастает, достигая 5-10 см вод. ст. Дальнейшее наполнение пузыря до 200-300 мл сопровождается небольшим ростом давления. Постоянный уровень давления обусловлен собственным тонусом стенки мочевого пузыря. Когда его объем становится более 300-400 мл, возникает быстрый подъем давления.
Быстрые подъемы давления при наполнении мочевого пузыря возникают периодически, их продолжительность составляет несколько секунд, иногда — более 1 мин. Давление в пузыре меняется от нескольких сантиметров водного столба до более 100 см вод. ст. Колебания давления, вызванные рефлексом мочеиспускания и зарегистрированные на цистометрограмме, называют мочеиспускательными волнами.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Что такое пузырно-мочеточниковый рефлюкс? Причины возникновения, диагностику и методы лечения разберем в статье доктора Батаевой Елены Петровны, нефролога со стажем в 25 лет.
Определение болезни. Причины заболевания
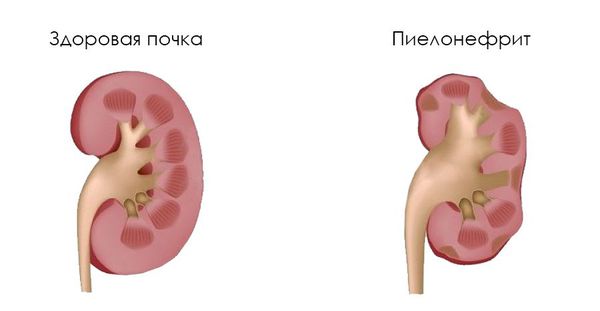
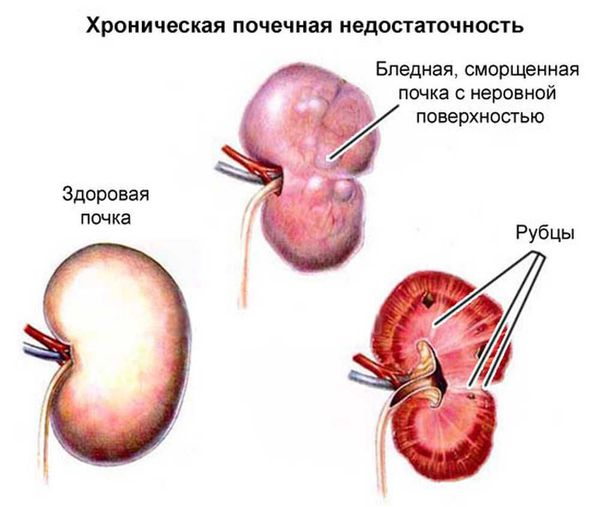
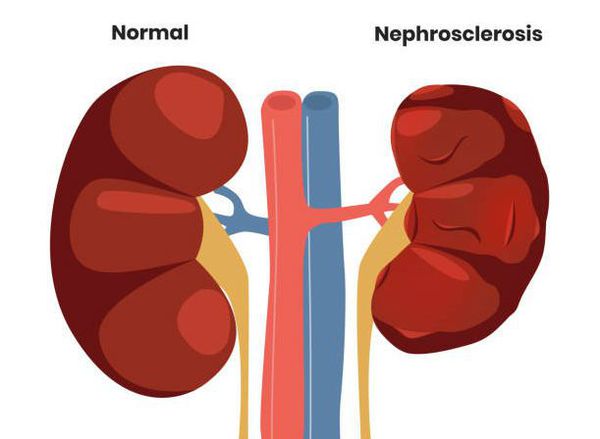
Обратный ток мочи впоследствии приводит к рефлюкс-нефропатии (нефросклерозу, фиброзу). Суть патологии в том, что структурно-функциональные единицы почки (нефроны) погибают и их замещает соединительная ткань. В результате почки уплотняются, сморщиваются, уменьшаются в размерах и перестают выполнять свои функции, вплоть до развития терминальной почечной недостаточности.
ПМР у детского населения чаще всего является результатом врождённой аномалии развития анатомических образований (мочеточников, УВС), вовлечённых в процесс физиологической динамики мочи. В этом случае рефлюкс считается первичным и иногда сочетается с другими пороками органов мочевой системы.
Нарушение резервуарной и эвакуаторной функции мочевого пузыря (нейрогенная дисфункция мочевого пузыря — НДМП), сопровождающееся повышением внутрипузырного давления, является достаточно частой причиной появления пузырно-мочеточникового рефлюкса у детей и взрослых.
Причиной ПМР могут стать врождённые аномалии развития органов мочевой системы:
Также пузырно-мочеточниковый рефлюкс может выступить в составе серьёзных генетических синдромов:
У взрослых пациентов затруднённый поток мочи с последующим забросом её в вышележащие отделы мочевыделительного тракта является результатом множества причин:
Симптомы пузырно-мочеточникового рефлюкса
Наиболее вероятными признаками пузырно-мочеточникового рефлюкса являются эпизоды повышения температуры, чаще до фебрильных цифр (от 38 до 39 °С), без установленной причины. При этом объективный осмотр пациента не выявляет каких-либо признаков инфекционного процесса. Однако коварство рассматриваемого патологического состояния заключается в его способности маскироваться под другие заболевания, либо в некоторых случаях протекать бессимптомно. В таких случаях своевременная диагностика затруднена, что увеличивает вероятность и скорость развития нефросклероза.
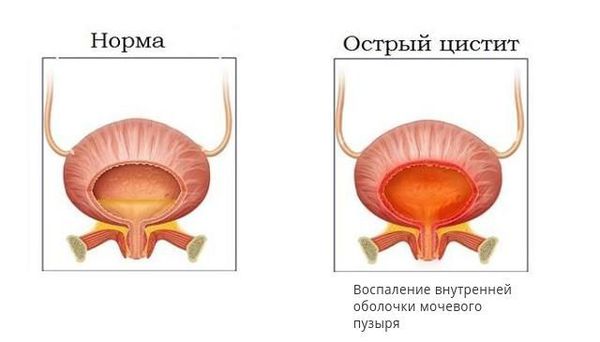
Клиника острого цистита также является «тревожным звонком» в пользу возможного рефлюкса. При этом самыми характерными оказываются симптомы расстройства процесса мочеиспускания: поллакиурия (учащённое мочеиспускание), олигакиурия (редкие мочеиспускания), странгурия (болезненность при произвольном извержении мочи), ложные позывы к акту мочеиспускания, чувство неполного опорожнения мочевого пузыря и др. Вместе с этим происходит изменение мочевого осадка, для которого характерно повышение количества лейкоцитов и эритроцитов и особенно капля алой крови в конце акта мочеиспускания.
Ещё до постановки диагноза больные нередко обращают внимание на помутнение мочи, неприятный запах, изменение консистенции. В первую очередь это свидетельствует о наличии инфекции мочевыводящих путей, осложнившей пузырно-мочеточниковый рефлюкс. Среди изолированных нарушений акта мочеиспускания особенное значение придают двух-, трёхфазным мочеиспусканиям, которые являются результатом истечения мочи, скопившейся в вышележащих отделах мочевыделительной системы при активном рефлюксе. Иногда единственным признаком заболевания может выступить непроизвольное мочеиспускание в ночное время, появившиеся случаи дневного недержания, либо неудержания мочи в сочетании с мочевым синдромом (изменением объёма, состава и структуры мочи) или без него.
Повторные случаи инфекции мочевой системы неустановленной локализации, бессимптомная бактериурия (повышенное содержание бактерий в моче) также позволяют заподозрить пузырно-мочеточниковый рефлюкс. А иногда могут быть его единственным проявлением, что, несомненно, диктует необходимость наблюдения за пациентом.
Нередко допустить наличие ПМР позволяет длительный постоянный, либо повторяющийся болевой синдром. Дети старшего возраста и взрослые, как правило, жалуются на боли в поясничной области, самостоятельные и после мочеиспускания. Боль также может локализоваться в крестце, а у пациентов раннего дошкольного возраста — в животе. При этом не представляется возможным связать её возникновение с приёмом пищи или актом дефекации, что исключает болезни желудочно-кишечного тракта.
Некоторые клинические признаки: пастозность (отёчность) лица, отёки на ногах, периодическое или постоянное повышение артериального давления, астения, остеопороз и др., к сожалению, иногда являются первыми проявлениями болезни. Также они свидетельствуют о латентном хроническом пиелонефрите, разрастании соединительной ткани с образованием рубцов (фиброзировании почек/рефлюкс-нефропатии) и хронической почечной недостаточности.
В некоторых случаях в результате длительного субклинического инфекционно-воспалительного процесса в мочевыделительной системе с развитием рефлюкс-нефропатии и почечной недостаточности выявляется задержка физического развития. Это может стать отправным критерием для дальнейшей диагностики и выявления дополнительных симптомов пузырно-мочеточникового рефлюкса. Клинико-лабораторные признаки анемии без обнаружения её причин и стойкости к стандартной терапии также могут указывать на длительно-существующий ретроградный ток мочи с развитием воспаления и выраженного нарушения почечных функций.
Патогенез пузырно-мочеточникового рефлюкса
Формирование физиологически полноценного пузырно-мочеточникового соустья с достаточным количеством мышечных и элластических структур начинается с эмбрионального периода развития и заканчивается в школьном возрасте. К 9-14 годам снаружи от циркулярного слоя начинает формироваться третий слой из продольных пучков гладкомышечных волокон.
Этот слой завершает процесс формирования физиологических сфинктеров, или гидравлических жомов, что препятствует обратному забросу мочи из мочевого пузыря в вышерасположенные отделы мочевыделительной системы. В этом случае внутрипузырная часть мочеточника, заключаясь между слизистым и мышечным слоями мочевого пузыря, становится сомкнутой при наполнении последнего мочой. При правильном формировании замыкательных механизмов эластичность и мышечный тонус помогают неизменённому мочеточнику адаптироваться к меняющемуся объёму мочевого пузыря и давлению в нём.
Если подслизистый отдел мочеточника уменьшен или практически отсутствует, если в мочепузырном треугольнике недостаточно гладкомышечных и соединительнотканных клеток, если давление в мочевом пузыре повышается по ряду ранее перечисленных причин, то формируется уретеротригональный дефект и происходит обратный заброс мочи, что способствует инфицированию вышерасположенных отделов мочевого тракта.
При этом микроорганизмы (чаще кишечная палочка, протей, клебсиелла и др.) благодаря наличию жгутиков и ворсинок более легко, чем в случае нормальной нисходящей уродинамики, адгезируются (прилипают) на уроэпителии, подавляя его местную иммунную защиту (макрофаги, лимфоциты, иммуноглобулин А, цитокины, белок Тамма — Хорсфалла и др.). Далее бактерии размножаются и выделяют продукты своей жизнедеятельности, вызывая общеинтоксикационные симптомы, а также расстройства мочеиспускания, болевые ощущения и т. п. Запускается каскад защитных реакций организма:
Высокая эпизодическая лихорадка в случае ПМР является отражением синтеза первичных и вторичных пирогенов — факторов, вызывающих подъём температуры тела (IL-1, IL-6, FNО – фактора некроза опухоли и др.). Они активизируются в результате растяжения лоханки и давления на почечную ткань или вследствие течения инфекционного процесса в мочевых путях.
Болевой синдром при течении рефлюкса может появиться по разным причинам:
Классификация и стадии развития пузырно-мочеточникового рефлюкса
В зависимости от причины выделяют два типа пузырно-мочеточникового рефлюкса:
По частоте возникновения пузырно-мочеточниковый рефлюкс бывает двух видов:
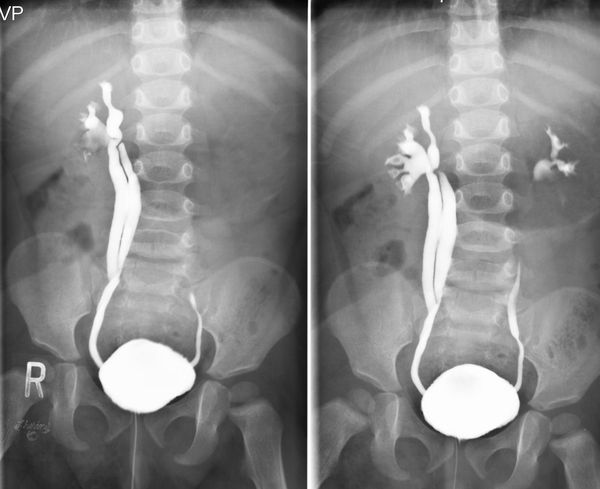
По тяжести протекания, согласно данным рентгеноурологического исследования (микционной цистографии), различают следующие формы рефлюкса:
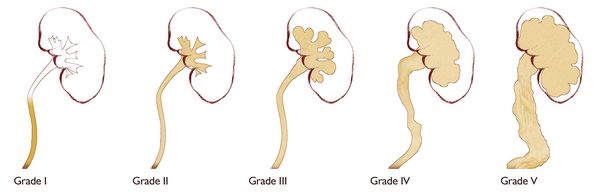
По физиологической выраженности различают пять степеней рефлюкса, выявляемые при микционной цистоуретерографии:
I степень — забрасывание рентгеноконтрастного вещества в дистальный отдел мочеточника без изменения его диаметра.
II степень — заполнение рентгеноконтрастным веществом мочеточника и чашечно-лоханочной системы без их расширения.
III степень — полостная система заполнена, мочеточник и лоханка расширены, но контуры чашечек не деформированы.
IV степень — расширенный мочеточник несколько извит, чашечки значительно уплощены, происходит умеренное истончение паренхимы почек.
Следует отметить, что помимо указанных критериев классификации при постановке диагноза необходимо учитывать осложнение рефлюкса, факт наличия рефлюкс-нефропатии, степень нарушения почечных функций.
Осложнения пузырно-мочеточникового рефлюкса
Диагностика пузырно-мочеточникового рефлюкса
Своевременное выявление пузырно-мочеточникового рефлюкса, качественное лечение и мониторинг позволяют предотвратить серьёзные осложнения с разрушительными последствиями для органа и организма в целом.
Тщательно собранный анамнез (включая семейный) составляет основу диагностики. Необходимо выяснить:
Физикальное обследование имеет не последнее значение в постановке диагноза. При этом обращают внимание на физическое развитие ребёнка, цвет кожи и слизистых, эластичность и влажность. Их патологические изменения могут быть признаком скрытого воспалительного процесса в мочевой системе, в том числе хронической почечной недостаточности. Наличие отёков различной локализации предоставляет возможность заподозрить снижение водовыделительной функции почек, сопутствующей ПМР. Необходимы осмотр и пальпация живота и поясничной области с оценкой болезненности в рёберно-позвоночных, рёберно-поясничных, мочеточниковых точках. Обязательным при любом виде объективного обследования является измерение артериального давления, частоты дыхательных движений, сердечных сокращений. Больному или его законному представителю необходимо в течение 2-3 суток регистрировать ритм спонтанных мочеиспусканий. Это поможет выявить картину функционального состояния мочевого пузыря.
Общий анализ крови косвенно указывает на какое-либо почечное страдание (анемию, лейкоцитоз, ускоренное СОЭ). Биохимичекий анализ крови с изменением нормальных показателей креатинина, мочевины, мочевой кислоты, электролитов свидетельствует о нарушенных канальцевых и клубочковых функциях. Проба Реберга, либо расчёт показателя скорости клубочковой фильтрации (очищения крови от продуктов обмена), рассчитанной по формуле Шварца, уточняет степень нарушения в почках.
Общий анализ мочи помимо воспалительных изменений, характерных для ПМР, может показать стойкую изолированную протеинурию (увеличение количества белка в моче), которая отражает присутствие рубцового процесса в почках при рефлюкс-нефропатии. Факт нарушения процессов концентрирования мочи при получении результатов диагностических проб (пробы Зимницкого) свидетельствует о снижении канальцевых функций. Регулярный посев мочи при установленном рефлюксе (не менее одного раза в шесть месяцев) помогает уточнить этиологию и стадию течения воспалительного процесса.
Из инструментальных методов исследования самым доступным является УЗИ органов мочевой системы, при котором обнаруживают косвенные признаки рефлюкса:
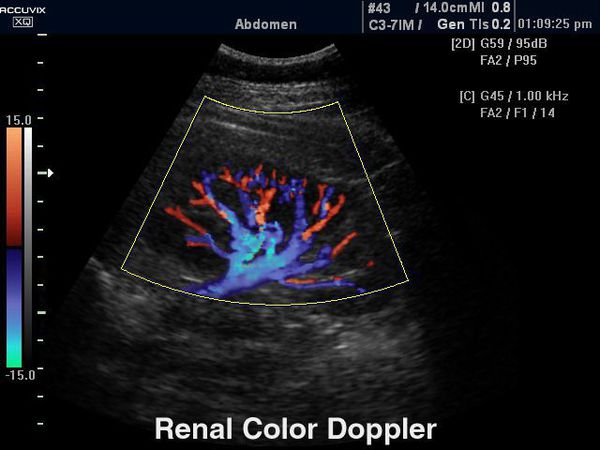
Доплерография (дуплексное сканирование почечного кровотока) позволяет определить состояние интраренальной гемодинамики, что ранее других методик визуализирует начало рефлюкс-нефропатии.
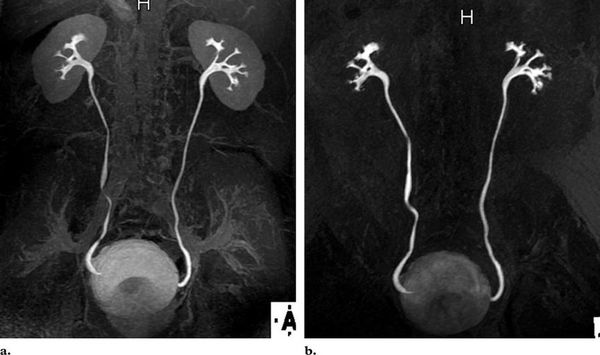
Первостепенным рентгеноконтрастным методом диагностики является микционная цистоуретрография (МЦУГ), позволяющая подтвердить, либо исключить заподозренный пузырно-мочеточниковый рефлюкс, а также установить его степень.
При радиоизотопной цистографии (РЦ) воздействие радиации значительно меньше, чем при МЦУГ, однако анатомические детали отражаются несколько слабее.
Всем больным с установленным ПМР ΙIΙ-IV степени показано проведение экскреторной урографии. Исследование осуществляется путём внутривенного введения рентгеноконтрастного препарата с последующим выполнением рентгенологических снимков. Данный метод позволяет визуализировать верхние мочевые пути и оценить их функциональность.
Иногда выполняется уродинамическое исследование:
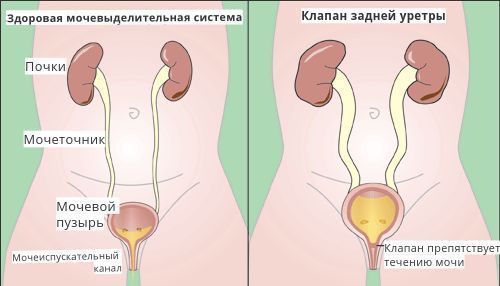
Такое тестирование особенно важно для пациентов, у которых подозревается вторичный рефлюкс (при спинномозговой грыже или у мальчиков с клапанами задней уретры). Но в большинстве случаев у пациентов с нейрогенными дисфункциями мочеиспускания диагностика и оценка состояния в отдалённом периоде должна ограничиться неинвазивными методами (УЗИ мочевого пузыря, ритм спонтанных мочеиспусканий).
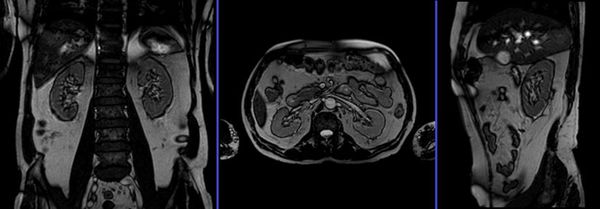
Статическая и динамическая нефросцинтиграфия (введение и регистрация выведения радиоизотопа) с последующей оценкой на сцинтиграмме послойной структуры, размеров почек при уже установленном ПМР проводиться регулярно. Радиоизотопная ренография оценивает работу почек и скорость выведения мочи из организма справа и слева в отдельности, частота исследований определяется индивидуально. Магнитно-резонансная томография, позволяющая подробно оценить паренхиму, наличие рубцов и аномалий, является нечастой альтернативой экскреторной урографии.
Обязательным является наблюдение специалистов: терапевта/педиатра, нефролога, уролога, стоматолога, оториноларинголога, по показаниям — невролога, офтальмолога, ортопеда. Целью наблюдения должна быть профилактика инфекций и перманентного повреждения почечной паренхимы, а также его поздних осложнений. Для этого назначается антибиотикопрофилактика, ренопротективная терапия и/или хирургическая коррекция рефлюкса.
Лечение пузырно-мочеточникового рефлюкса
В настоящее время не существует чётких представлений о выборе и эффективности способов и методов лечения в каждой конкретной клинической ситуации. Лечебные варианты представлены консервативной терапией и оперативными вмешательствами (эндоскопические, лапароскопические и открытые операции), изолированно или в комбинации.
Индивидуальный выбор и успех лечения пузырно-мочеточникого рефлюкса зависит от идентификации его степени, возраста больного, стадии течения воспалительного процесса, наличия почечных рубцов, функционального состояния поражённой почки, ёмкости и функции мочевого пузыря, наличия сочетанных аномалий мочевого тракта, сопутствующей патологии, длительности течения болезни и возраста пациента.
Консервативная терапия подразумевает комплекс мероприятий, целью которых является:
В состав консервативной терапии входят соблюдение достаточного питьевого режима, диеты с ограничением поваренной соли, жирной, жареной пищи, копчёностей, маринадов, консервантов, пряностей. В рацион стоит включить пищу, богатую витаминами, обладающую оптимальной калорийностью. Рекомендован достаточный уровень физической активности, ежедневное опорожнение кишечника. Обязателен режим принудительных мочеиспусканий (один раз в 1,5-2,0 часа), при этом иногда прибегают к временной, либо постоянной катетеризации мочевого пузыря.
Антибиотикотерапия проводится с учётом выявленной, либо природной чувствительности препарата к инфекционному агенту, рост которого определён при бактериальном посеве мочи. В качестве лечения выбирают «защищённые» пенициллины, цефалоспорины IΙ-IΙI поколения, фторхинолоны в возрастных дозировках. При снижении функции почек проводится коррекция дозы, либо кратности применения в зависимости от степени нарушения. Для лечения артериальной гипертензии и профилактики нефросклероза используют ингибиторы АПФ, ангиотензина ΙI, кальциевых каналов, бета-блокаторы. При этом выбор препарата осуществляется с учётом ведущих патогенетических механизмов, степени выраженности, сопутствующей патологии, возраста больного.
Коррекция дискоординации мочевого пузыря проводится в зависимости от источника нарушения (уровня регуляции нормального акта мочеиспускания), формы (гиперрефлекторной, гипорефлекторной, арефлекторной, норморефлекторной). Используются лекартсвенные препараты: М-холиноблокаторы, антагонисты мускариновых рецепторов, ингибиторы ацетилхолинэстеразы, ноотропы, седативные средства, витамины группы В.
Физиолечение представлено лекарственным электрофорезом, диадинамометрией, амплипульс-, лазеротерапией. Разработан комплекс лечебной физкультуры, направленный на укрепление мышц промежности. Противорецидивные курсы продолжаются в течение долгих месяцев с использованием уроантисептиков нитрофуранового ряда в дозах 1/5-1/15 от нормальных.
Показаниями к оперативному лечению являются:
Лапароскопическое вмешательство является альтернативой открытой операции, отличается меньшими инвазивностью и временем, затраченным на коррекцию. При лапароскопии вероятность и выраженность послеоперационных осложнений сведена к минимуму, восстановление проходит гораздо быстрее.
Эндоскопическое лечение подразумевает трансуретральное внедрение в подслизистый слой биоимплантов на основе тифлона, коллагена, силикона, геля для формирования состоятельности (замкнутости) пузырно-мочеточникового сегмента. При неэффективности вмешательства могут повторяться с вариациями вида операции.
При лечении вторичного ПМР на начальных этапах предлагается устранение причины, вызвавшей заболевание. Например, лечение нейрогенной дисфункции мочевого пузыря или хирургическое разрушение клапана задней уретры, ликвидация стенотического (суженного) участка мочеиспускательного канала у мальчиков, меатотомия (рассечение наружного отверстия уретры при её сужении) у девочек.
При потере функции почкой или выраженном её нарушении, проводится нефруретерэктомия (удаление почки с мочеточником).
Прогноз. Профилактика
Профилактика пузырно-мочеточникового рефлюкса заключается в планировании, правильном ведении беременности, внимательном физикальном осмотре пациента вне зависимости от возраста и клинической ситуации, своевременном опорожнении мочевого пузыря и кишечника. Широко распространено медико-генетическое консультирование. Рекомендуется не пренебрегать регулярной диспансеризацией, лечением на ранних стадиях любой патологии мочеполового тракта.
Для профилактики возможных тяжёлых и опасных для жизни осложнений пузырно-мочеточникого рефлюкса большое значение имеет выбор оптимальных методов оперативного лечения, консервативной терапии, в первую очередь антибактериальной. Мультидисциплинарный подход, грамотное ведение документации, внимательное наблюдение за пациентом позволяют предупредить возникновение и развитие серьёзных последствий.
Прогноз заболевания во многом зависит от своевременной диагностики и адекватности терапии, а также от степени рефлюкса и скорости развития рефлюкс-нефропатии.
Возможно спонтанное разрешение рефлюкса, чаще всего за счёт созревания корковых и спинальных механизмов регуляции произвольных микций и пузырно-мочеточникового сегмента. Вероятность самоизлечения тем выше, чем меньше степень рефлюкса и возраст ребёнка.
Ранняя постановка диагноза, особенно при ПМР невысокой степени, правильный выбор способа лечения в большинстве случаев позволяет избавиться от рефлюкса без тяжёлых последствий. В противном случае формируются грозные осложнения — вторичное сморщивание почки (почек) с последующей утратой их функций. Последнее приводит к почечной недостаточности, которая со временем может грозить трансплантацией органа, что значительно снизит качество жизни больного, а также может привести к гибели от различных осложнений.