Как можно стать донором печени
В этой процедуре используется печень, которая становится доступной, когда человек умирает (смерть мозга), и его или ее семья жертвует орган для трансплантации. Это происходит у пациентов, переведенных в отделение интенсивной терапии после смерти мозга в результате несчастного случая или болезни. После определения, что пациент действительно мертв (смерть мозга) и получения согласия его / ее семьи на донорство органов, некоторые органы и вся печень донора могут быть удалены для трансплантации другим пациентам. После удаления печени ее безопасно хранить вне организма в специальных защитных растворах в течение 12-15 часов. В течение этого периода связываются с Международной системой координации (ICS) для определения наиболее подходящих реципиентов и транспортировки печени в соответствующий центр.
Распределение таких органов зависит от группы крови, которая должна быть совместима с группой крови пациента; время нахождения в листе ожидания; и срочность в соответствии с применимыми постановлениями Министерства здравоохранения ТР.
Пересадка печени от живого донора
Это тип трансплантации, при котором часть печени может быть удалена у живого донора в соответствии с медицинскими и юридическими правилами. Для проведения процедуры между донором и реципиентом должны быть кровная родственная связь четвертой степени. Если донор не связан с реципиентом, но долгое время был другом реципиента, для оценки процедуры необходимо получить одобрение комитетов по этике при Управлении здравоохранения.
Донорская процедура абсолютно безопасна, и половина печени быстро регенерируется как у донора, так и у реципиента за несколько недель. Хотя регенерация не завершается через несколько дней после операции, половина печени продолжает нормально функционировать из-за большого резерва в печени.
Условия для трансплантации печени от живого донора
Совместимость вышеуказанных условий и других технических вопросов определяется командой трансплантологов при предтрансплантационной оценке доноров, которая обычно занимает от 2 до 3 дней.
Что нужно знать о трансплантации печени
CUSA (ультразвуковой хирургический аспиратор Cavitron), современное устройство для рассечения печени, обеспечивает более безопасную операцию и предотвращает большую потерю крови.
Поскольку нормальная печень обладает большой емкостью для хранения, печень все еще функционирует нормально, даже если удалить 70%
Печень нормальной структуры очень быстро восстанавливается и за первую неделю приобретает достаточные размеры.
Жизнь после донорства печени
После операции донор будет находиться в больнице 7-10 дней. Домашний отдых должен составлять 3-4 недели. Донор может вернуться к своей повседневной жизни (кроме тяжелых физических упражнений после периода отдыха и выйти на работу через 6 недель после операции. Если донор чувствует себя хорошо, он может вступить в половую связь. Донорам необходимо подождать 3 месяца. делать какие-либо тяжелые физические нагрузки или поднимать тяжести.
Трансплантация (пересадка) печени
Печень – жизненно важный орган, который из-за ряда причин может утратить свою функциональность. Если это становится причиной интоксикации всего организма, требуется срочная операция, чтобы предотвратить летальный исход. Пересадка печени – сложная хирургическая процедура, требующая тщательной подготовки, имеющая длительный реабилитационный период. Однако, если удается подыскать подходящего донора и своевременно выполнить операцию, прогноз благоприятный.
Немного истории и статистики
Первая пересадка или трансплантация печени была выполнена в 1963 году в США. Орган был взят у умершего человека, хирургическое вмешательство было сенсацией по всему миру. С тех пор в разных странах специалисты практикуют подобную операцию. Больше всего случаев ее проведения зафиксировано в США. Однако далеко не все клиники предлагают такую услугу. Почему?
Все дело в большом риске, ведь пересадка этого жизненно важного органа требует соблюдения множества правил. Ткани печени очень тонкие, поэтому их легко повредить. Кроме того, серьезной проблемой является вероятность отторжения организмом донорского органа, ведь он будет чужеродным телом.
Сегодня больше всего специалистов, выполняющих трансплантацию печени, находятся, кроме Штатов, в Японии и Европе. В России также существуют центры, предлагающие операцию по пересадке печени, большая часть из них находится в Москве и Санкт-Петербурге. Однако их немного, что объясняется проблемами с нахождением доноров, пробелами в законодательстве по таким серьезным медицинским манипуляциям.
Основные показания к операции
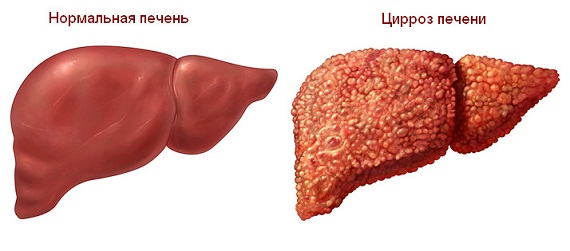
Основное показание к операции – цирроз. Это заболевание, при котором здоровые клетки печени погибают, замещаются соединительной тканью. Если вовремя начать лечение, то разрушительный процесс можно приостановить, поддерживающая терапия поспособствует восстановлению функциональности печени. В противном случае развиваются осложнения.
При запущенном циррозе происходят массовые кровопотери, нарушаются функции других органов ЖКТ, легких, головного мозга. В этот период единственным вариантом лечения является трансплантация здорового органа. Если затянуть с операцией, когда во внутренних органах начинаются необратимые изменения, она противопоказана, скорость наступления летального исхода увеличивается.
Кроме цирроза, показаниями являются:
Сами по себе цирроз и все остальные диагнозы не являются основанием для проведения операции. Сначала врачи назначают консервативную терапию, при болезнях печени также важно соблюдение диеты. Если вовремя начать принимать меры большинство из них можно вылечить. Если заболеванием имеет хроническую форму, удается достичь длительной ремиссии. Такие серьезные хирургические вмешательства как трансплантация органа требуются лишь в запущенных состояниях или если консервативная терапия не принесла результата.
Противопоказания
Решать, можно ли делать пересадку должны врачи, учитывая многие факторы. В них входят индивидуальные особенности организма пациента, его данные (возраст, пол, наличие хронических болезней), характер и степень поражения печени. К относительным противопоказаниям относятся:
В этих случаях при острой необходимости трансплантация может провестись, но обычно ее не делают. Абсолютными противопоказаниями, при которых пересадка печени категорически запрещена, являются:
Противопоказанием также является алкоголизм и наркомания, которые часто и становятся причиной проблем с печенью.
Как подбираются доноры
Вначале для трансплантации печени брали орган умерших людей, но затем медики начали проводить операции по пересадке его части. С тех пор донором может выступать живой человек. Что касается умерших, то некоторые решают подписать документ, разрешающий использование их органов после смерти. Если печень здоровая, она может использоваться для пересадки.
Однако лучше приживается часть органа, взятая у живого человека. У донора должна быть такая же группа крови, как у больного. При трансплантации печени у детей также важно учитывать размеры органа. Если возможна родственная пересадка, врачи советуют сделать выбор в ее пользу. Реакция отторжения в таких случаях встречается редко.
Перед операцией проверяется состояние печени и здоровья родственника, который хочет стать донором. Если все в норме, назначается пересадка. Родственная трансплантация имеет ряд преимуществ:
Вероятность того, что у донора начнут развиваться осложнения, присутствует всегда. Если у родственников нет возможности отдать часть органа, многие становятся в очереди за печенью от мертвых доноров. Обычно ими являются люди, которые при поражениях головного мозга находятся в коме. Дать согласие на использование органов может либо человек еще при жизни, либо его ближайшие родственники в течение нескольких часов после смерти.
После изъятия печень хранится не более 12–15 часов, поэтому ортотопическая трансплантация назначается экстренно. Для облегчения поиска существуют международные базы, в которых находится информация о реципиентах (больных, нуждающихся в трансплантации).
Лучшие клиники мира
В России первая трансплантация печени была выполнена относительно недавно – в 1990 году. К сожалению, законодательство страны не предусматривает много нюансов о проведении подобных операций. Например, добиться разрешения на использование органов мертвого донора очень сложно. Из-за этого многие вынуждены обращаться в зарубежные клиники.
В России большим спросом пользуются врачи, выполняющие трансплантацию печени в НИИ Склифосовского.
Кроме США и стран Европы, все больше центров, в которых выполняют трансплантацию печени, открываются в Индии, Корее, Израиле, Сингапуре, Казахстане. Лучшими считаются центры в таких странах:
в США – медцентр Вандербильта, в нем произвели около 8% операций по трансплантации по всему миру;
Стоимость пересадки печени
Данный вид хирургического вмешательства могут позволить себе не все. Дешевле всего обходится трансплантация, когда донором выступает родственник. Сама печень бесплатная, за нее Государству и клинике платить не нужно, требуется лишь его письменное согласие донора. Все же пересадка печени – одна из наиболее дорогостоящих операций в мире.
В России средняя стоимость составляет 3 миллиона рублей, однако по оборудованию, используемым материалам и условиям, отечественные клиники уступают зарубежным. За границей средняя стоимость составляет 250–400 тысяч долларов. В США цены достигают 500 тысяч долларов, но именно американские клиники и специалисты считаются лучшими в мире.
Подготовка к операции
Учитывая сложность операции и длительность восстановительного периода, подготовка должна быть тщательной. Ее цель – убедиться в том, что состояние пациента стабильное, организм сможет принять трансплантат и восстановиться после пересадки.
Подготовка включает в себя сдачу таких анализов:
После сдачи анализов назначается инструментальная диагностика, ее подбирает врач в индивидуальном порядке – в зависимости от того, какое поражение печени привело к ее гибели и почему требуется пересадка. Обычно назначаются:
Если диагностика показала, что трансплантация возможна, пациент начинает готовиться к операции. Он должен соблюдать диету, отказаться от вредных привычек, выполнять гимнастику, назначенную врачом. Следить за своим здоровьем должен также донор. Обычно назначается экстренная пересадка, поэтому донору долго ждать не приходится.
Этапы проведения операции
Списки нуждающихся в пересадке по всему миру велики, ждать органы мертвых доноров приходится годами, многие просто не доживают до операции. Поэтому на сегодняшний день актуальной является ортотопическая пересадка, то есть донором является живой человек.
Она проходит в несколько этапов:
Длительность пересадки составляет от 4 до 12 часов, на ней обязательно присутствует сосудистый хирург и анестезиолог.
Реабилитация
Первые 3 недели после пересадки новый орган не функционирует. Для поддержания жизни используют специальный аппарат, с ним человек находится в стационаре. В это время и после того, как донорская печень прижилась, назначается лекарственная терапия. Первое время применяются препараты, цель которых заключается в предотвращении отторжения нового органа.
Иммунносупрессоры назначаются пожизненно, их подбирает врач-гепатолог. В реабилитационный период необходимо регулярно сдавать анализы мочи, крови, проходить инструментальные исследования по назначению врача.
Особенно важно соблюдать диету и придерживаться правильного образа жизни. Категорически запрещаются алкоголь, курение. Диета подразумевает присутствие в рационе только легко усваиваемой пищи, чтобы не перегружать печень. Ее основными принципами являются такие правила:
От соблюдения рекомендаций врача в реабилитационный период и соблюдения пожизненных назначений зависит не только то, приживется ли новый орган, но и сколько проживет человек.
Возможные осложнения
Отторжение пересаженного органа – самое опасное осложнение. Врачи ждут трое суток, если за это время признаки отторжения не проявляются, значит, его вероятность уменьшается. В противном случае возникает вопрос об экстренной повторной пересадке, но найти донора за короткий срок бывает невозможно.
И также к возможным осложнениям относятся:
Одними из частых осложнений являются инфекционные: гнойные процессы в органах брюшной полости, грибковые и вирусные поражения, туберкулез, воспаление легких. Учитывая то, что после трансплантации органа организм ослаблен, требуется срочная противовоспалительная, антибактериальная терапия.
Сколько живут после пересадки печени
То, сколько живут после пересадки печени, зависит от многих факторов. В первую очередь, на продолжительность жизни влияет состояние больного перед операцией. Если человек был работоспособный, вовремя обнаружил и обратился в больницу с заболеваниями печени, прогноз благоприятный. И также важную роль играет послеоперационный период – соблюдение рекомендаций врача по питанию, образу жизни, приему препаратов.
Особенно опасно самопроизвольное резкое прекращение приема иммунносупрессоров, которые назначены пожизненно, печень страдает, состояние человека резко ухудшается.
Выживаемость на протяжении года составляет около 80%, на протяжении 5 лет – 60–70%. Некоторым с пересаженным органом удается поддерживать здоровье и жить 20–25 лет. К группе высокого риска, в которой часто не доживают до 5 лет относятся пациенты с гепатитом В, раком, люди старше 60 лет и те, у кого возникли осложнения.
Пересадка печени – сложная операция, на которую идут те, у кого это единственный шанс выжить. Показаниями к ее проведению являются цирроз и других тяжелые поражения органа. Чаще всего используется часть печени живых доноров, желательно родственников, что снижает риск отторжения. Чтобы прогноз был благоприятным, важно вовремя выполнить трансплантацию и соблюдать правила реабилитации.
Противопоказания к донорству
Перед сдачей крови донор проходит бесплатное медицинское обследование, которое включает в себя осмотр врачом-трансфузиологом и предварительное лабораторное исследование. Температура тела, измеренная перед кроводачей, должна быть не выше 37°С; допустимое систолическое давление — от 90 до 149 мм.рт.ст, диастолическое — от 60 до 89 мм.рт.ст.; допустимая частота пульса — 55-95 ударов в минуту.
Если у вас есть заболевания, не вошедшие в список, приведенный ниже, или вы принимаете какие-либо лекарственные препараты или БАДы, сообщите об этом врачу. Осмотр и беседа врача с донором — обязательные процедуры перед сдачей крови или ее компонентов. Не скрывайте от врача свои недомогания, честно отвечайте на его вопросы и вопросы анкеты, и тогда донорство будет безопасным и для вас, и для тех, кому необходимо проведение трансфузии.
(отвод от донорства независимо от давности заболевания и результатов лечения)
1. Инфекционные и паразитарные болезни:
Болезнь, вызванная вирусом иммунодефицита человека (ВИЧ-инфекция), вирусами гепатита B и C
Сифилис, врожденный или приобретенный
Туберкулез (все формы), Бруцеллез, Сыпной тиф, Туляремия, Лепра (болезнь Гансена), Африканский трипаносомоз, Болезнь Чагаса, Лейшманиоз, Токсоплазмоз, Бабезиоз, Хроническая лихорадка Ку, Эхинококкоз, Филяриатоз, Дракункулез
Повторный положительный результат исследования на маркеры болезни, вызванной вирусом иммунодефицита человека (ВИЧ-инфекция)
Повторный положительный результат исследования на маркеры вирусных гепатитов B и C
Повторный положительный результат исследования на маркеры возбудителя сифилиса
2. Злокачественные новообразования
3. Болезни крови, кроветворных органов и отдельные нарушения, вовлекающие иммунный механизм
4. Болезни центральной нервной системы (органические нарушения)
5. Полное отсутствие слуха и (или) речи, и (или) зрения
6. Психические расстройства и расстройства поведения в состоянии обострения и (или) представляющие опасность для больного и окружающих
7. Психические расстройства и расстройства поведения, вызванные употреблением психоактивных веществ
8. Болезни системы кровообращения:
гипертензивная (гипертоническая) болезнь II-III ст., ишемическая болезнь сердца, облитерирующий эндоартериит, неспецифический аортоартериит, флебит и тромбофлебит, эндокардит, миокардит, порок сердца (врожденный, приобретенный)
9. Болезни органов дыхания:
бронхиальная астма, бронхоэктатическая болезнь, эмфизема легких
10. Болезни органов пищеварения:
ахилический гастрит, хронические болезни печени, в том числе неуточненные, токсические поражения печени, калькулезный холецистит с повторяющимися приступами и явлениями холангита, цирроз печени
11. Болезни мочеполовой системы в стадии декомпенсации:
диффузные и очаговые поражения почек, мочекаменная болезнь
12. Болезни соединительной ткани, а также острый и (или) хронический остеомиелит
13. Лучевая болезнь
14. Болезни эндокринной системы в стадии декомпенсации
15. Болезни глаза и его придаточного аппарата:
Увеит, ирит, иридоциклит, хориоретинальное воспаление, трахома, миопия 6 диоптрий и более)
16. Болезни кожи и подкожной клетчатки:
Псориаз, эритема, экзема, пиодермия, сикоз, пузырчатка (пемфигус), дерматофитии, фурункулез
17. Оперативные вмешательства (резекция, ампутация, удаление органа (желудок, почка, селезенка, яичники, матка и прочее)), трансплантация органов и тканей, повлекшие стойкую утрату трудоспособности (I и II группа инвалидности), ксенотрансплантация органов
18. Стойкая утрата трудоспособности (I и II группа инвалидности)
19. Женский пол донора для донации 2 единиц эритроцитной массы или взвеси, полученной методом афереза
20. Лица с повторными неспецифическими реакциями на маркеры вирусов иммунодефицита человека, гепатитов B и C и возбудителя сифилиса
21. Лица с повторными выявленными аллоиммунными антителами к антигенам эритроцитов (за исключением доноров плазмы для производства лекарственных препаратов)
22. Лица с повторными выявленными экстраагглютининами анти-A1 (за исключением доноров плазмы для производства лекарственных препаратов)
Срочно требуется O(-)(Первая отрицательная)
Трансплантация печени
В данной статье речь пойдёт о трансплантации печени: правовые аспекты трансплантации печени в РФ, показания к операции, подготовка к оперативному лечению, виды доноров, оперативное вмешательство у пациентов, особенности ведения реципиентов после операции.
Каждому человеку нужна здоровая печень для осуществления нормальной жизнедеятельности. Печень выполняет ряд жизненно важных функций в организме: она обеспечивает синтез глюкозы, белков, жиров, витаминов, выработку желчных кислот и холестирина, она отвечает за образования ряда факторов свёртывающей и противосвёртывающей систем организма. Также печень служит своего рода «фильтром» — она обеспечивает обезвреживание различных чужеродных веществ, в том числе аллергенов и токсинов. Если хотя бы одна из этих функций будет серьёзно нарушена, это может стать жизнеугрожающей ситуацией для организма.
Симптомы и синдромы заболевания печени:
Помимо всего прочего, печеночная недостаточность даёт осложнения на другие органы и системы, что в итоге может привести к нарушению работы почек, лёгких, что в комплексе очень сильно ухудшает тяжесть состояния пациентов и требует дополнительного более сложного лечения.
При развитии печеночной недостаточности в исходе различных заболеваний, часто единственным методом лечения становится трансплантация печени.
Кто нуждается в трансплантации печени?
Трансплантация печени является наиболее эффективным и, часто, единственным радикальным методом лечения больных с терминальной стадией хронических диффузных болезней печени (цирроз, фиброз и пр.), фульминантной печеночной недостаточностью, злокачественными и доброкачественными опухолями печени.
В трансплантации печени нуждаются пациенты со следующими заболеваниями:
Противопоказания к трансплантации печени.
После того как были исчерпаны возможности консервативного лечения и установлена необходимость трансплантации печени требуется ответить на 3 основных вопроса:
Абсолютные противопоказания:
Относительные противопоказания:
Виды органного донорства.
В качестве потенциальных доноров рассматриваются как посмертные доноры, так и живые родственные доноры.
Трансплантация печени от посмертного донора.
Трансплантация печени от живого донора.
В Российской Федерации, как и во многих других странах, в целях трансплантации печени широко распространено использование фрагментов печени взрослых доноров. Этот вид трансплантологической помощи обладает рядом преимуществ – хорошее качество трансплантата, возможность проведения операции в необходимые сроки, и как правило, тканевая совместимость с донором. Такой вид трансплантации в нашей стране наиболее часто выполняют детям (трансплантация левого латерального сектора печени, трансплантация правой или левой доли печени).
Правовые аспекты родственного органного донорства в РФ.
По законам Российской Федерации, трансплантация печени (как и почки) от живого донора может быть произведена только в том случае, если потенциальный донор является биологическим родственником реципиента. Это могут быть ближайшие родственники — мать или отец, а так же более отдалённые — тётки, дяди, сёстры и братья. Стоит отметить, что супруги не являются кровными родственниками. Также, если реципиент является усыновлённым ребенком, его усыновители не могут быть донорами для него, в отличие от его биологических родителей. К донорству нельзя принуждать. Изъятие органов и (или) тканей не допускается, если установлено, что они принадлежат лицу, страдающему болезнью, представляющей опасность для жизни и здоровья реципиента. Изъятие органов и (или) тканей для трансплантации у лиц, находящихся в служебной или иной зависимости от реципиента, не допускается. Подробнее здесь и здесь.
Обследование живого родственного донора.
В качестве живого родственного донора обследуется кровный родственник реципиента старше 18 лет. В первоначальной беседе врач выявляет первичные противопоказания к донорству — проводит сбор анамнеза (выясняет у пациента подробно о перенесенных заболеваниях, наличии аллергических реакций, проводит измерение роста и веса, проводит психоэмоциональную оценку потенциального донора).
Далее проводится комплекс лабораторно-диагностического обследования, который включает в себя:
Также, особенно важным аспектом обследования родственного донора является дооперационная оценка печени. Для этого выполняются УЗИ органов брюшной полости, мультиспиральная компьютерная томография органов брюшной полости с внутривенным болюсным контрастированием. При индексе массы тела потенциального донора печени боле 25,0 баллов, выполняется пункционная биопсия печени.
Трансплантация печени (оперативное лечение).
Собственно оперативное вмешательства начинается с двухстороннего субкостального разреза, дополненного срединным разрезом до мечевидного отростка. При выполнении доступа требуется соблюдение тщательного гемостаза, ввиду наличия обширной развитой сети подкожных вен. Хирургическое вмешательство у реципиента включает в себя следующие этапы:
Удаление пораженной печени в большинстве случаев представляет собой наиболее трудоемкий этап. В случае опухолевых поражений печени это связано с выраженной гепатомегалией. В случаях же цирроза, несмотря на значительное уменьшение размеров печени, гепатэктомия усложняется наличием венозных коллатералей в связках печени и ее воротах, наличием спаек, а также изменением обычных топографо-анатомических отношений в верхнем отделе брюшной полости и, нарушениями свертывающей системы крови.
Рассечение связочного аппарата начинают с круглой и серповидной связок. Затем пересекаются левая треугольная и левая венечная связки. Следующей составляющей этапа гепатэктомии является диссекция печеночно- двенадцатиперстной связки, при этом выделение воротной вены и печеночной артерии предусматривает полное освобождение от околососудистой ткани, тогда как при выделении желчного протока скелетирование последнего нежелательно.
Доступ к элементам печеночно-двеннадцатиперстной связки может быть крайне сложен. Изоляции элементов могут мешать увеличенные лимфатические узлы, содержащие множественные венозные и лимфатические коллатерали, спайки после перенесенных оперативных вмешательств. Общий желчный проток с окружающей клетчаткой пересекается. Собственная печеночная артерия выделяется до паренхимы. Она или ее долевые ветви должны быть лигированы как можно дистальнее. Проксимально артерия мобилизуется до желудочно- двеннадцатиперстной с выделением последней и взятием на держалку. Воротная вена склелетируется с подведением турникета.
После мобилизации элементов печеночно-двеннадцатиперстной связки рассекают правую венечную связку и мобилизуют правую долю печени. Данная манипуляция в условиях выраженного фиброза, развития венозных коллатералей, в особенности при уменьшении размеров печени представляет значительные трудности и нередко осложняется диффузным кровотечением из паренхимы печени. После описанных манипуляций становится доступной позадипеченочный отдел НПВ.
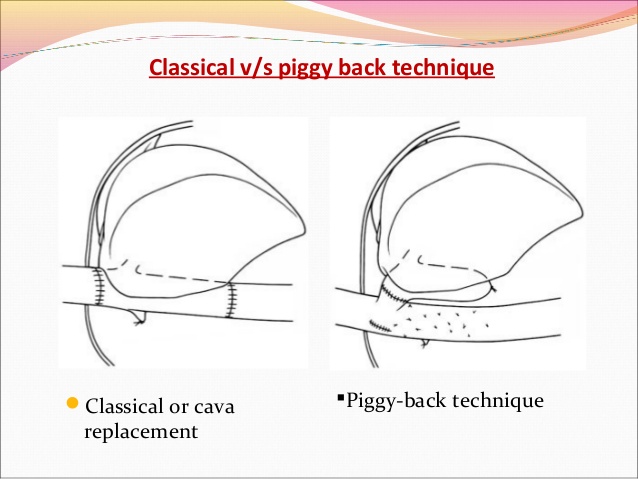
Дальнейшие действия зависят от избранной техники имплантации печени «классической» или Piggyback.
Техника классической трансплантации печени и техника Piggy-back.
Классическая техника ортотопической трансплантации печени.
Позадипеченочный отдел нижней полой вены мобилизуется на всем протяжении ретрокавального пространства: от почечный вен до диафрагмы. Ключевым моментом является выделение и пересечение правой надпочечниковой вены, впадающей непосредственно в нижнюю полую вену. После подготовки нижней полой вены пережимается воротная и полая вены (проксимально и дистально), выполняется гепатэктомия. Формируются анастомозы нижней полой вены донорской печени и реципиента проксимально и дистально и анастомоз воротной вены. Для поддержания гемодинамики традиционно использовалось обходное вено-венозное шунтирование. Для этого до гепатэктомии канюлируется воротная вена, предварительно подготовленные левая бедренная и подмышечная вены. Кровь от нижней половины тела и органов брюшной полости с помощью насоса направляется в верхнюю полую вену. Обходное вено-венозное шунтирование может применяться на начальных этапах освоения трансплантации печени.
Техника Piggyback.
Методика Piggyback c формированием анастомоза по типу «бок в бок».
Вариантом методики Piggyback, предложенным Belghiti является формирование анастомоза по типу «бок в бок» между ретропеченочным отделом НПВ реципиента и трансплантата. Производят предварительную подготовку НПВ трансплантата: ушиваются проксимальный и дистальный отдел полой вены донорской печени. После продольного частично пережатия полой вены реципиента максимально широко рассекается ее передняя стенка. Соответственно этому рассекается задняя стенка НПВ трансплантата, выполняется формирование анастомоза. В течение кавальной реконструкции трансплантат перфузируется мл или 1 раствора альбумина. Приступают к анастомозу воротной вены, которая предварительно максимально укорачивается. После окончания портального анастомоза снимаются зажимы с нижней полой и воротной вен, начинается реперфузия трансплантата. Кровотечение по линии анастомозов останавливается дополнительными швами. Артериальный анастомоз может быть выполнен в различных вариантах, в зависимости от состояния сосудов донора и реципиента, а также предпочтений хирурга. Наиболее часто артерия трансплантата на уровне чревного ствола анастомозируется с артерией реципиента на уровне гастродуоденальной артерии. В некоторых случаях использование артерии реципиента для анастомоза не представляется возможным (малый диаметр, доминирующая правая печеночная артерия из системы верхней брыжеечной артерии, изменения стенки сосуда после эндоваскулярных вмешательств). В этом случае может быть использована селезеночная артерия трансплантата. Альтернативным вариантом является использование подвздошных сосудов донора или сосудистого протеза и анастомоз с инфраренальным отделом аорты. Имплантация печени завершается билиарной реконструкцией. Наиболее предпочтительна холедохо-холедохостомия без дренирования. При невозможности использования собственного протока следует выполнить холедохоеюностомию. Операция завершается тщательным гемостазом и дренированием брюшной полости.
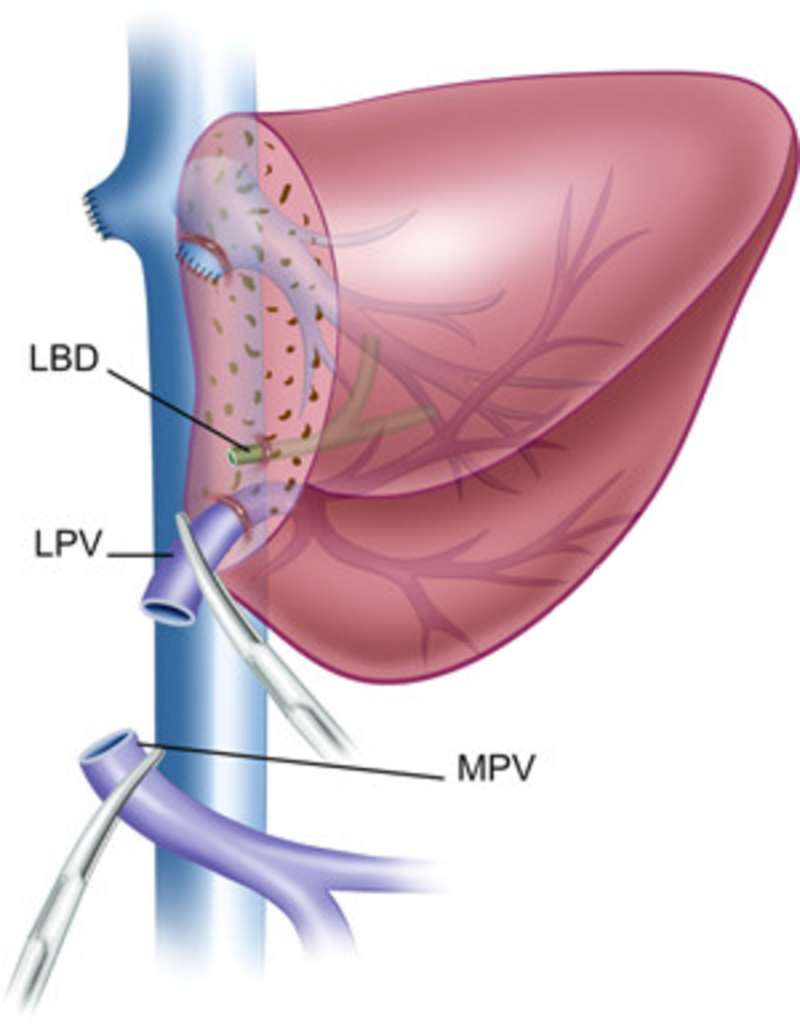
Хирургическая техника родственной ортотопической трансплантации левого латерального сектора печени.
Донорский этап.
Донору выполняется левосторонняя латеральная секторэктомия. На основании принципов хирургии живых родственных доноров и необходимости получить жизнеспособный трансплантат с приемлемым анатомическим вариантом кровоснабжения и желчеоттока, основными задачами при операции у донора являются:
Левый латеральный сектор печени.
Реципиентский этап.
Операция у детей раннего возраста имеет ряд особенностей ввиду маленьких размеров брюшной полости ребёнка и проявлений основной болезни: гепатомегалии, спленомегалии, а также портальной гипертензии. Факторами, осложняющими операцию, могут быть последствия перенесённого ранее оперативного вмешательства. После пересечения связочного аппарата печени, мобилизации над-, подпечёночных и ретропечёночного отделов нижней полой вены и диссекции на протяжении элементов печёночно-двенадцатиперстной связки приступают к собственно гепатэктомии, которая включает:
Методика имплантации левого латерального сектора печени После скелетизации и проверки герметичности нижней полой вены приступают к наложению сосудистых анастомозов. При наложении гепатико-кавального анастомоза необходимо создание широкого соустья путём объединения устий печёночных вен реципиента с последующим рассечением нижней полой вены в нисходящем направлении, таким образом создается треугольный дефект последней высотой 2,5-3 см, адекватный сформированному устью левой печ ночной вены трансплантата. Анастомоз накладывается непрерывным швом нитью PDS 5/0 или 4/0. Следующим накладывается порто-портальный анастомоз непрерывным швом нитью PDS 6/0. Завершение портальной реваскуляризации позволяет осуществить реперфузию трансплантата путём поочерёдного снятия зажимов:
После выполнения гемостаза, следующего за реперфузией, в основном заключающегося в коррекции герметичности гепатикокавального анастомоза и дефектов стенки нижней полой вены, приступают к артериальной реконструкции. Принимается решение о выборе уровня печ ночной артерии реципиента для анастомозирования с левой долевой печёночной артерией трансплантата. Анастомоз накладывается атравматической нерассасывающейся нитью Prolene 7/0. Для увеличения просвета анастомозируемых сосудов прибегают к продольному рассечению соответствующих стенок артерий трансплантата и реципиента. Сосудистые анастомозы необходимо формировать при оптическом 3-х кратном увеличении операционного поля.
Билиарную реконструкцию выполняют путем наложения гепатикоеюноанастомоза с выключенной по Ру петлей тощей кишки. Диаметр протока трансплантата может быть увеличен за счет продольного рассечения его стенки. Дренирование желчных путей при выполнении билиарной реконструкции нецелесообразно. Операция завершается тщательным гемостазом и дренированием брюшной полости.
Послеоперационное ведение пациентов после трансплантации печени.
В раннем послеоперационном периоде пациентам проводится мониторинг, который включает в себя:
Помимо этого, оцениваются следующие данные:
Пациентам проводится антибактериальная, противогрибковая, противовирусная, иммуносупрессивная, гастропротективная, спазмолитическая, инфузионно-трансфузионная терапия, которая подбирается индивидуально.
Иммуносупрессивная терапия, как правило, назначается пожизненно.
После выписки из стационара, пациент должен регулярно наблюдаться амбулаторно.