Ультразвуковая визуализация внутриматочных средств контрацепции
Авторы: Kristina M. Nowitzki, Matthew L. Hoimes, Byron Chen, Larry Z. Zheng, and Young H. Kim
Вступление
Впервые описанная в 1909 году доктором Ричардом Рихтером, внутриматочная спираль (ВМС) является наиболее популярной обратимой формой контрацепции на сегодняшний день, ее используют более 168 миллионов женщин во всем мире. Тем не менее, по-прежнему существуют значительные региональные различия в использовании ВМС.
Большинство ВМС вводятся без УЗ-контроля. Но УЗИ играет важную роль в оценке положения ВМС и оценке осложнений.
Типы и размещение ВМС
Как медные, так и гормон-высвобождающие ВМС в настоящее время свободно доступны женщинам. Медная TCu-380A изготовлена из Т-образного полиэтиленового каркаса с добавлением сульфата бария для рентгеноконтрастности (рис. 1А).
Открытая медная часть высвобождает ионы меди, которые одновременно усиливают воспалительную реакцию инородного тела и препятствуют подвижности и жизнеспособности сперматозоидов, препятствуя оплодотворению. TCu-380A одобрена для использования на срок до 10 лет.

Рисунок 1 : А Т-образная медная ВМС TCu-380A ВМС B .Левоноргестрел, также имеет Т-образную форму. C. Двойная S-образная петля Липпа, что широко использовалась в 1960–1980-х годах. D . Кольцо из нержавеющей стали, которое использовалось в основном в Китае до 1993 года.
Доступной гормон-высвобождающей ВМС также является внутриматочная левоноргестрел-рилизинг-система. Это также рентгеноконтрастное Т-образное приспособление (рис. 1В). Высвобождение встроенного левоноргестрела, синтетического прогестерона, приводит к утолщению слизистой оболочки шейки матки и подавлению эндометрия, а также к ингибированию овуляции у некоторых женщин. Она одобрена на срок до 5 лет использования, но, как было показано, сохраняет эффективность в течение не менее 7 лет.
Размещение ВМС выполняется в амбулаторных условиях с использованием доступных наборов и стерильной техники. Правильно расположенная ВМС расположена в полости матки вблизи ее дна. Ножка должна простираться к шейке матки, и два плеча должны быть полностью развернуты во время введения, достигая латеральной стороны маточной трубы.
Визуализация ВМС
Визуализация играет решающую роль в ведении пациентов с ВМС. УЗИ является наиболее распространенным первоначальным методом оценки из-за его экономической эффективности, отсутствия ионизирующего излучения и большей детализации анатомии таза. Ножка обычно легко идентифицируется с помощью стандартной двумерной (2D) трансвагинальной ультрасонографии как линейная эхогенная структура (рис. 2). Плечи медной ВМС также полностью эхогенные, плечи высвобождающей левоноргестрел ВМС являются только эхогенными на проксимальном и дистальном концах, с характерным центральным задним акустическим затенением на поперечных изображениях (рис. 2). Трехмерные (3D) реконструкции все чаще используются, особенно в корональной проекции, что позволяет более тщательно оценить положение плечей.
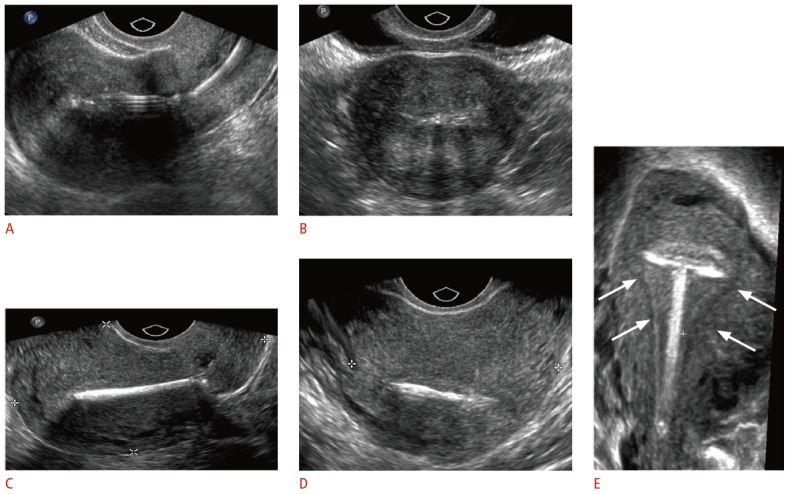
Рисунок 2 : A, B. 2D сагиттальные (A) и поперечные (B) сонограммы показывают гиперэхогенную ВМС, высвобождающую левоноргестрел, в полости эндометрия. C, D . 2D сагиттальная (C) и поперечная (D) сонограммы показывают яркий эхо-сигнал медной ВМС с выраженным задним затенением. E . Трехмерная сонограмма демонстрирует правильно расположенную медную ВМС в полости эндометрия (стрелки).
Другие способы визуализации могут быть дополнительными в некоторых случаях. Когда ВМС нельзя увидеть при УЗИ органов малого таза, можно использовать рентген. Положение на рентгенограмме варьируется в зависимости от нормального положения матки, но ВМС должна располагаться вблизи средней линии нижней части таза и ориентироваться так, чтобы плечи были выше ножки (рис 3A, B). В случаях, когда подозреваются такие осложнения, как перфорация или абсцесс, компьютерная томография (КТ) или магнитно-резонансная томография (МРТ) могут быть полезными дополнительными методами.
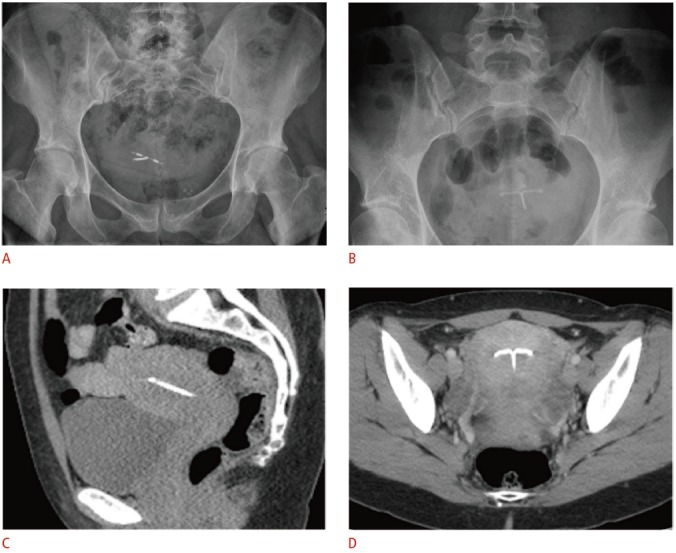
Рисунок 3: Рентгенографический и компьютерно-томографический внешний вид Т-образной ВМС.
Неправильное положение ВМС
Выпадение
Выпадение ВМС частично или полностью происходит через наружный отдел шейки. Риск выпадения является наибольшим в первый год использования.
Когда выпавшее устройство было идентифицировано или замечено на физическом осмотре, выпадением можно управлять без визуализации. Тем не менее, в случае отсутствия извлекающих нитей без видимого выпадения, для оценки положения ВМС необходимо выполнить УЗИ органов малого таза. Если ВМС не выявлена с помощью УЗИ, рекомендуется сделать рентгенографию брюшной полости, чтобы исключить перфорацию и внутрибрюшинную миграцию.
Смещение
Смещение относится к любому нарушению положения, которое выходит из нормального поперечного положения или находится вдали от дна матки и в пределах нижнего сегмента матки или шейки матки (рис. 4). В исследованиях смещение определялось как расстояние более 3 мм между ВМС и дном матки, что, как первоначально предполагалось, связано с высоким риском выпадения.

Рисунок 4 : Случайно обнаруженное смещение ВМС у 38-летней женщины.
Недавнее ретроспективное исследование сообщило о двукратном увеличении частоты беременности у пациенток с неправильным расположением ВМС, но все они произошли в результате удаления ВМС.
Из-за этого риска и различий в эффективности некоторые исследователи выступают за удаление смещенных ВМС из меди, но не гормон-высвобождающих устройств у бессимптомных пациентов.
Хотя формального анализа в нашем учреждении не проводилось, мы наблюдали как единичные случаи ранней внутриутробной беременности (рис. 5, 6), так и разрыв внематочной беременности (рис. 7) со смещенными ВМС шейки матки.

Рисунок 5 : Смещенная ВМС у 23-летней женщины с положительным тестом на беременность, несмотря на ВМС.
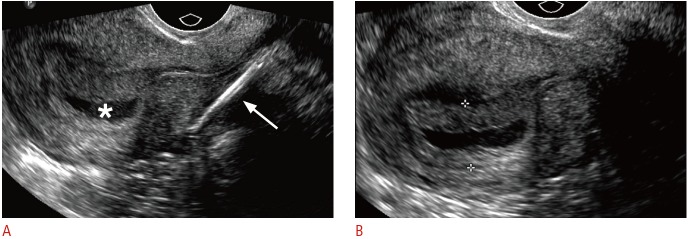
Рисунок 6 : Смещенная и вросшая ВМС с ранней беременностью у 24-летней женщины с острой болью в животе и положительным тестом на беременность.
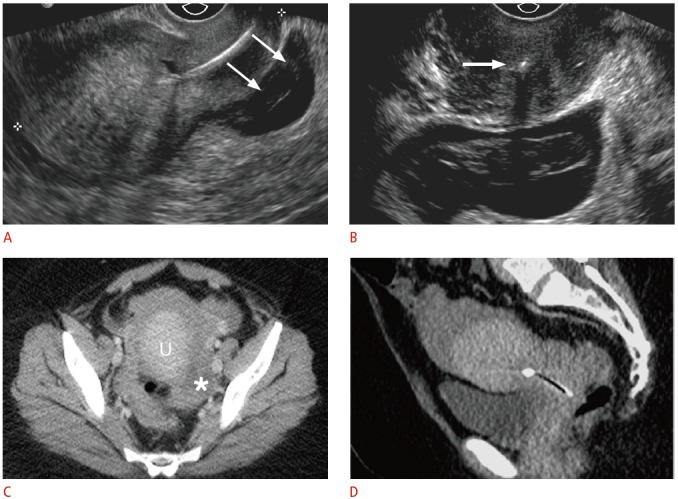
Рисунок 7 : Смещенная ВМС с разрывом внематочной беременности у 33-летней женщины с острой тазовой болью.
Врастание
Под врастанием понимается проникновение плечей или ножки ВМС в миометрий без повреждения серозы. При проникновении ножки, это легко можно обнаружить при стандартном 2D УЗИ, но в случаях более тонкого врастания плечей трехмерные изображения обеспечивают более лучшее обнаружение (Рис. 8,9).
С добавленной чувствительностью 3D-методов, было установлено, что частота врастаний достигает 16,8%. Врастание в миометрий, как полагают, происходит во время введения. Когда эти обнаружения связаны с симптомами боли или ненормального кровотечения, рекомендуется удаление ВМС.

Рисунок 8 : Вросшая ВМС у 24-летней женщины с меноррагией и безуспешными попытками удаления ВМС.
Перфорация
Перфорированная ВМС может проникать через серозу либо частично (рис. 10), либо полностью с миграцией во внутрибрюшинную полость (рис. 11). Как и при врастании, перфорация возникает во время введения. Перфорация через серозу встречается в одном-двух случаях на 1000 и чаще наблюдается у неопытных врачей, с ранним послеродовым размещением, а также у женщин с несколькими предшествующими беременностями или множественными выкидышами.
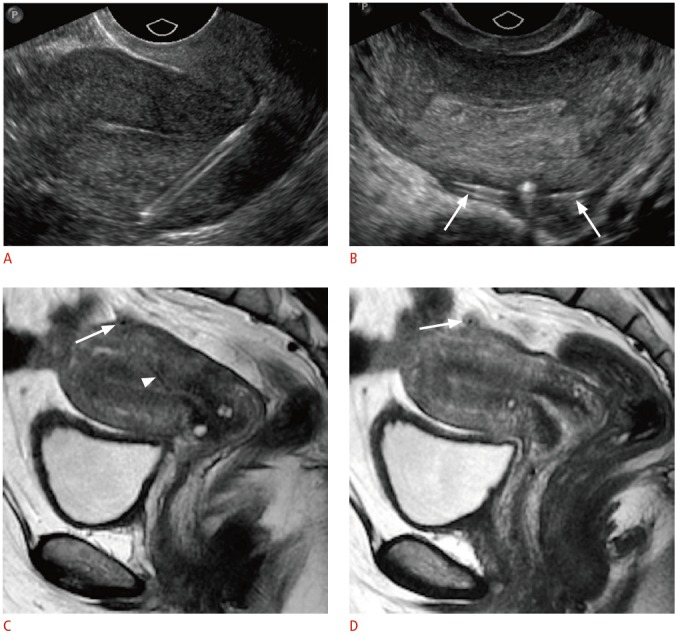
Рисунок 10 : Частичная перфорация ВМС у 43-летней женщины с укороченными нитями.
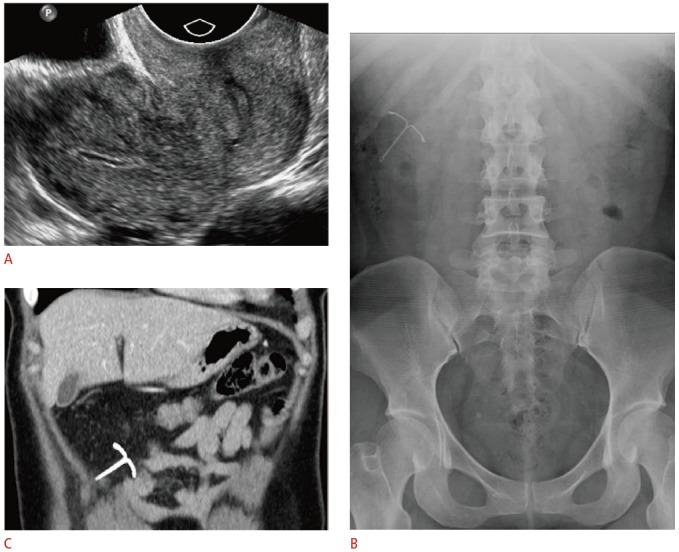
Рисунок 11 : Полная перфорация ВМС с внутрибрюшинной миграцией у 30-летней женщины с отсутствующими нитями и болью в правом верхнем квадранте живота.
Спайки, которые образуются в результате реакции на инородное тело могут вовлекать фаллопиевы трубы и приводить к снижению фертильности. Случаи полной перфорации также редко могут быть связаны с повреждением соседних структур, чаще всего кишечника.
Необычные осложнения установки ВМС
Фрагментация
ВМС могут иногда ломаться во время замены или удаления (рис. 12). Имеется мало данных о долговременном воздействии оставшихся нитей или частей устройств. При удалении может быть полезна ручная вакуумная аспирация при легких случаях; в противном случае может потребоваться операция.

Рисунок 12 : У 24-летней женщины с спастической болью в области таза и анамнезом удаления ВМС оставалась часть ВМС примерно в течение года.
Кальцификации
Образование отложений карбоната кальция на или около ВМС, является хорошо описанным явлением, которое можно продемонстрировать в виде неравномерного эхо-сигнала, окружающего нормальный эхо-сигнал ВМС (рис. 13). Клиническое значение этих кальцификаций неясно.
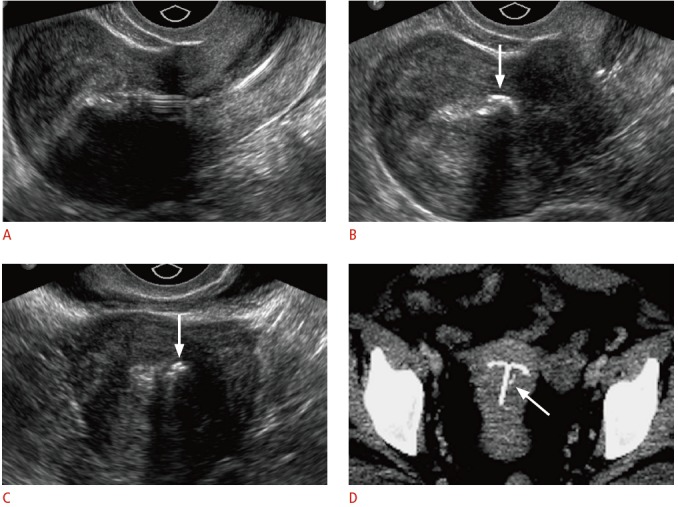
Рисунок 13 : Кальцификации, связанные с ВМС у 39-летней женщины с болью в области таза.
Итог
По мере того, как ВМС приобретает все большую популярность в качестве противозачаточного устройства, для направляющего гинеколога необходимо быть информированным о характерных особенностях ультразвуковой визуализации неправильно расположенных ВМС.
ПРАВИЛЬНО ЛИ ВЫ УХАЖИВАЕТЕ ЗА УЗ-АППАРАТОМ?
Скачайте руководство по уходу прямо сейчас
Рентгенография и компьютерная томография помогают провести оценку перфорации, внутрибрюшинной миграции и осложнений, таких как абсцесс или повреждение кишечника. Ультрасонография также полезна при лечении таких осложнений, как недостаточность контрацепции (беременность) и выявление фрагментации и кальцификации.
Ответы на очень важные вопросы о внутриматочной спирали.
Что такое внутриматочная спираль?
Внутриматочная спираль (ВМС, противозачаточная спираль) это один из наиболее надежных современных методов защиты от нежелательной беременности. После установки внутриматочной спирали вероятность возникновения беременности снижается до уровня нескольких десятых долей процента.
«За» и «Против» спирали. Каковы преимущества и недостатки внутриматочной спирали как метода контрацепции? Благодаря своим преимуществам, внутриматочная спираль занимает особое место среди всех остальных методов контрацепции:
•Высокая эффективность спирали в плане предотвращения нежелательной беременности сравнима с эффективностью гормональных противозачаточных таблеток и достигает 99% и более.
•Спираль гораздо надежнее противозачаточных таблеток, так как женщины, принимающие противозачаточные таблетки часто забывают принять таблетку вовремя, что значительно снижает надежность этого метода. При использовании спирали со стороны женщины не требуется совершенно никаких действий для поддержания противозачаточного эффекта, а, следовательно, исключается любая возможность ошибки или случайности.
•По сравнению со всеми другими методами контрацепции, внутриматочная спираль является самым дешевым противозачаточным методом. Несмотря на то, что стоимость одной спирали во много раз превышает стоимость одной упаковки противозачаточных таблеток или одной обычной упаковки презервативов, пересчет ее стоимости на 3-5 лет (обычный срок ношения одной спирали) показывает ее неоспоримое превосходство в экономическом плане.
•В отличие от противозачаточных таблеток, металлические или пластиковые спирали, которые не содержат гормонов, не оказывают совершенно никакого общего «гормонального» действия на организм, которого (в некоторых случаях оправданно) боятся многие женщины. По этой причине ВМС, которые не содержат гормоны, рекомендуются как основное средство предохранения для женщин после 35 лет, в период грудного вскармливания, при активном курении или наличии других состояний, которые делают невозможным использование противозачаточных таблеток, но требуют очень высокого уровня защиты от нежелательной беременности.
•Спирали, содержащие гормоны (например, Мирена) снижают риск развития внематочной беременности, воспаления органов женской половой системы (матка, яичники, маточные трубы), а также значительно уменьшают потерю крови во время месячных.
•Спираль совершенно не ощущается во время полового акта и не мешает партнерам.
Несмотря на описанные выше преимущества, использование внутриматочных спиралей в настоящее время достаточно ограничено, во многом из-за недостатков этого метода:
•Установка и удаление внутриматочной спирали проводится только врачом гинекологом;
•Как правило, внутриматочные спирали не устанавливаются женщинам, еще не имеющих детей;
•После установки внутриматочной спирали, возможно появление ряда побочных эффектов, которые могут причинять женщине некоторый дискомфорт;
•Внутриматочная спираль не предоставляет никакой защиты против инфекций передающихся половым путем.
Как действует внутриматочная спираль?
Пластиковые или металлические (медные, серебряные) спирали оказывают губительное действие на сперматозоиды и делают их неспособными к оплодотворению. Также спираль изменяет свойства слизистой оболочки матки, делая ее непригодной для внедрения (имплантации) зародыша.
Спирали содержащие гормоны (например, Мирена) обладают всеми указанными выше свойствами, но кроме того, за счет медленного выделения гормонов, блокируют рост клеток слизистой оболочки матки (эндометрия), что приводит к постепенному исчезновению месячных, а также изменяют проницаемость шейки матки для сперматозоидов и для болезнетворных микробов.
Противозачаточный эффект внутриматочной спирали сохраняется постоянно (в том числе в дни месячных) и может ослабеть только после истечения срока годности спирали. Современные спирали рассчитаны на несколько лет использования.
Какие виды внутриматочных спиралей существуют? Какие спирали лучше?
Современные внутриматочные спирали – это небольшие пластиковые или пластико-металлические устройства. Их размеры достигают примерно 3х4 см. Обычно для изготовления спиралей используется медь или серебро.
Удаление спирали
Удаление спирали — это процедура извлечения ранее установленного контрацептива в полость матки. Проводится с целью замены на новое изделие, в экстренном порядке при обнаружении или подозрении на наличие патологии, для того, чтобы женщина забеременела. Манипуляция осуществляется в амбулаторном режиме в условиях клиники врачом-гинекологом. При должном профессионализме доктора и отсутствии осложнений изъятие внутриматочной спирали (ВМС) не вызывает болезненных ощущений, происходит быстро и не требует последующей терапии. В сложных случаях необходимо применение гистероскопа, иссечение тканей, выскабливание полости матки. Такие процедуры выполняются под местной анестезией.
В Seline работают гинекологи с многолетним стажем, которые одинаково умело справляются с установкой и извлечением внутриматочных спиралей. Наши доктора, заботясь о будущем пациента и комфорте во время приёма, всегда начинают с непринуждённой беседы, в ходе которой выясняются мотивы женщины, подробности её анамнеза. Чтобы исключить инфицирование, усугубления течения имеющихся заболеваний, подтвердить правильность выбора метода контрацепции, врачи Seline дают направление на предварительное лабораторное и инструментальное исследование. В результате наши пациенты могут быть уверенными, что со здоровьем их половых органов всё нормально, а процесс репродукции теперь находится под их контролем.
Кому можно и/или нужно удалить спираль?
Существует понятие о плановом и экстренном извлечении ВМС. Если женщину ничего не беспокоит, а просто вышел срок годности установленного контрацептива, то она может в любой удобный день посетить любую нашу клинику в Москве и попросить гинеколога удалить спираль. При согласии пациента после извлечения изделия ему устанавливается новое.
Однако в некоторых случаях спираль требует досрочного удаления. Так, показаниями к экстренному извлечению контрацептива являются следующие состояния и заболевания:
Планирование беременности тоже является поводом к удалению спирали, даже если срок её эксплуатации ещё не подошёл к концу. Если же оплодотворение произошло даже при наличии ВМС, то решение об её досрочном извлечении принимает врач. Ведь при желании сохранить беременность риск есть, как если оставить в полости матки спираль, так и во время её удаления, потому что может развиться кровотечение и произойти самопроизвольный аборт.
Если пациент испытывает постоянный дискомфорт на фоне наличия внутриматочного контрацептива, связанный с изменением характера менструаций, наличием болезненности и т. д., хочет перейти к другим методам предохранения, то он имеет право избавиться от него в любое время.
Нужна ли подготовка к извлечению ВМС?
Перед удалением спирали следует сдать анализы. Это позволит врачу определить тактику манипуляции, избежать осложнений.
Всем женщинам, желающим извлечь спираль, делают мазок секрета половых путей. Он покажет, есть ли у пациента воспаление, инфекция. Наличие такой проблемы не исключает удаление спирали. Однако доктор будет это делать с применением особых мер предосторожности. Также рекомендуется сделать УЗИ органов малого таза. Оно помогает определить локализацию спирали, выявить патологии женской половой сферы, исключить беременность.
Если ВМС вросла в ткани матки, дополнительно показаны анализы крови на общеклинические и биохимические показатели, гепатит, ВИЧ, сифилис. Такие меры нужны для того, чтобы безопасно провести инвазивное вмешательство.
Перед тем, как записаться к врачу на удаление спирали, стоит обратить внимание на день цикла, припадающий на дату. Целесообразно проводить плановую процедуру в первые дни менструации (3-5 день). Ведь шейка матки в данный период открывается, и изъятие спирали пройдёт легче. Экстренное удаление ВМС может проводиться в любой день цикла.
Как проходит процедура?
В норме спираль извлекается быстро и безболезненно. Врач просто тянет за усики, и она выходит из полости матки. Анестезия в таком случае не требуется.
Чего ожидать женщине от процедуры:
Если предварительное обследование, а также безуспешное потягивание за усики спирали показало, что изделие приросло к эндометрию или миометрию, то требуется применение эндоскопического оборудование. Под местным обезболиванием осуществляется введение гистероскопа в полость матки через влагалище и цервикс. Отделение тканей от спирали проводится путём иссечения тканей с последующим выскабливанием эндометрия.
Что делать, чтобы быстрее восстановиться?
Реабилитационный период длится около 14 дней. Если спираль удалялась внепланово, с осложнениями, то время на восстановление может понадобиться больше. В первые дни возможны кровянистые, коричневые выделения из влагалища, которые постепенно должны светлеть и приобретать серозно-слизистый характер.
В первые 7 дней после удаления спирали нельзя заниматься вагинальным сексом. Носить тяжести, нагружать себя физической работой, спортом можно не ранее, чем через 1-2 недели. Горячие ванны, пляж, бассейн — всё это должно подождать 2-3 месяца. Если поторопиться, то можно «заработать» воспаление, спровоцировать кровотечение, срыв возможной беременности, так как средство контрацепции было удалено.
Первые менструации иногда приходят с задержкой. Если она составляет более 10-14 дней, стоит исключить беременность (сделать тест, УЗИ). Также задержки нередко обусловлены возрастом женщины, длительностью применения спирали.
Месячные после удаления ВМС, как правило, скудные. Организму нужно время для «осознания» того, что спирали уже нет. В ближайшие 3 месяца всё должно наладиться.
Обильные кровянистые выделения во время месячных после удаления спирали требуют обращения к врачу. В некоторых случаях это может быть обусловлено гормональной перестройкой в связи с необходимостью яичников снова выполнять свои функциональные обязанности. Однако обильные менструации также могут быть признаком таких патологий, как:
В таком случае тактика выжидания опасна. Необходимо лечение.
Если с женщиной после удаления ВМС всё нормально, то рекомендуется плановый приём гинеколога спустя 1 месяц.
Какие осложнения возможны?
Наши специалисты отмечают, что удаление спирали в большинстве случаев проходит по протоколу, планово. Осложнения возникают редко. Однако нельзя исключать возможность развития кровотечения и возникновения болей, которые легко купируются лекарствами (гемостатиками, анальгетиками, спазмолитиками).
Врастание ВМС в стенку матки

Ни при каких обстоятельствах не стоит пытаться удалить спираль самостоятельно. Такие попытки могут привести к попаданию инфекции и повреждению внутренних половых органов.
Гистероскопия проводится с применением современного оборудования, под общим наркозом. При помощи гистероскопа и других медицинских приспособлений врач удаляет внутриматочный контрацептив и направляет его на гистологическое исследование для диагностики и предупреждения возможных патологических процессов.
Как проводится удаление ВМС
Стандартное удаление спирали безболезненно, поэтому применения анестезии не требует. Врач извлекает конструкцию за нити. Если нити были утеряны или спираль вросла в стенку матки, ее удаляют с помощью гистероскопа. Манипуляции выполняются под местной анестезией или в условиях медикаментозного сна. Специалист вводит инструмент в полость матки и под визуальным контролем захватывает спираль микрохирургическими щипцами, после чего извлекает ее наружу.
При удалении вросшей системы процедуру завершают выскабливанием эндометрия.
Попытки снять спираль в домашних условиях могут закончиться плачевно. Чтобы избежать неприятностей, доверьтесь профессионалам. Специалисты клиники «GATLING-MED» проведут необходимые исследования, после чего удалят систему предельно аккуратно и безболезненно.
Наши доктора имеют большой опыт по удалению вросших спиралей. Процесс удаления внутриматочной спирали осуществляется врачом-гинекологом по желанию пациентки или по истечении срока применения (5–10 лет). Для удаления вросшей спирали применяется гистероскопия. Гистероскопия проводится в операционной, оснащенной современным оборудованием, под общим наркозом.
НАРУС
Внутриматочные спирали, введение и удаление (ВМС)
Обследование перед введением внутриматочной спирали
Внутриматочные спирали, введение и удаление (ВМС)
Обследование перед удалением
Виды спиралей (ВМС)
В мире внутриматочная контрацепция занимает второе место среди методов предохранения от беременности.
В настоящее время наиболее часто используются медные внутриматочные средства третьего поколения, с длительностью использования до 5 лет.
Multiload Cu 375 – выпускается 2х типов: стандартный и мини-тип. ВМС имеет форму полуовала с шиповидными выступами, которые, фиксируя контрацептив в максимально высоком положении, уменьшают процент экспульсий.
T Cu 380 A – «золотой стандарт» контрацепции. Одно из наиболее эффективных когда-либо разработанных средств контрацепции. Это контрацептив Т-образной формы с высоким содержанием меди. Срок его использования не более 6 лет.
T de Plata 380 NOVAPLUS – это ВМС из меди и серебра. Кроме достаточно высого контрацептивного эффекта обладает и противовоспалительным, за счет содержания ионов серебра..
T de Oro 375 Gold – это внутриматочная спираль, содержащая золотой сердечник 99/000 пробы. С
Внутриматочная спираль Мирена– это внутриматочная гормональная система. Спираль содержит вертикальный стержень-резервуар, содержащий левоноргестрел, который ежедневно высвобождается в полость матки в дозе 20 мкг. в течение 5 лет.
В настоящее время в наличии имеются спирали испанского производства (серебряные и золотые).
Внутриматочные спирали
Идейными отцами такого способа контрацепции, как спираль внутриматочная, могут считаться арабские кочевники-погонщики верблюдов. Они учитывали, что беременное животное не способно вынести все трудности перехода через пустыню, поэтому вводили в матки самок гладкие камни, тем самым не допуская наступления беременности.
В 20-ых годах прошлого века немецкий доктор изобрел средство контрацепции, представляющее собой конструкцию из козьей кишки и серебряной проволоки, удобство и надежность исключения беременности которой высоко оценили его пациентки.
Но все-таки по-настоящему широкую популярность внутриматочные спирали обрели в 80-ых годах прошедшего века. Объясняется это прежде всего тем, что внутриматочные спирали удовлетворяют требованиям большинства женщин, ищущих надежный и высокоэффективный метод контрацепции, который бы не требовал с их стороны регулярных активных действий.
На сегодняшний день наиболее распространены два вида внутриматочных спиралей – с медью и прогестероном.
Внутриматочные спирали вызывают локальное воспаление стенки матки в месте соприкосновения с ней усиков устройства. В результате этого воспаления образуется кислая среда и повышенное число лейкоцитов, которые и убивают проникшие в матку сперматозоиды как инородные тела. И даже в случае, если сперматозоид выживет и осуществит оплодотворения яйцеклетки, последняя не сможет прикрепиться к стенке матки и выходит наружу. Часто установка таких внутриматочных спиралей назначается тем женщинам, для которых противопоказан прием оральных контрацептивов.
В дополнение к этому, содержащие прогестерон внутриматочные спирали оказывают тот же эффект, что и оральные контрацептивы ввиду одного и того же действующего вещества.
Установка внутриматочной спирали традиционно считается надежным средством контрацепции несмотря на тот факт, что иногда спирали выпадают. Согласно статистике, это происходит приблизительно в 7% случаев, причем подавляющее большинство из них приходится на первые 3 месяца после установки внутриматочного контрацептива.
Для содержащих медь внутриматочных спиралей надежность предохранения от зачатия превышает 99%, прогестерон-содержащих спиралей – еще выше. Но аргументов в пользу первого вида внутрематочной контрацепции может послужить тот факт, что спираль внутриматочная с медью служит без необходимости замены на протяжении 4 лет, в то время как вторые требуют ежегодной замены из-за истощения концентрации прогестерона.
Наибольшую опасность для здоровья женщин представляет сама установка внутриматочной спирали – в ходе этого процесса есть риск прободения стенки матки. Поэтому стоит озаботиться поиском опытного и квалифицированного гинеколога, который осуществляет подобную процедуру. Удаление внутриматочной спирали возможно в любой момент по желанию женщины.
Также при использовании внутриматочных спиралей наблюдается ряд других неприятных явлений. В частности, при использовании контрацептивных приспособлений с содержанием меди менструации могут проходить с болевыми ощущениями, которых ранее не наблюдалось, а кровяные выделения при этом становятся более обильными. Также кровянистые выделения могут появиться и в промежутках между менструациями – если подобные явления имеют место на протяжении более 3-х месяцев, стоит отказаться от внутриматочной спирали и избрать другой вид контрацепции.
Помимо этого, спираль внутриматочная почти вчетверо увеличивает риск воспалений органов мочеполовой системы, поэтому ее использование требует строжайшего соблюдения всех правил гигиены половой жизни.
И последний недостаток, которым обладают внутриматочные спирали по сравнению с некоторыми другими способами контрацепции – они не только не защищает от риска заражения СПИДом и иными передающимися половым путем заболеваниями, но и даже увеличивают такую вероятность. Поэтому женщинам, имеющим несколько половых партнеров или часто их меняющим, а также неоднократно перенесшим заболевания, передающиеся половым путем, следует отказаться от внутриматочной спирали и избрать для себя другой способ контрацепции.
Внутриматочные спирали не рекомендуется применять при инфекционных заболеваниях мочеполовой системы и хронических воспалительных заболеваниях, обильных кровотечениях при менструации и при имуннодепрессии.
Спираль как метод контрацепции
Какие обследования необходимо произвести, перед тем как ввести маточную спираль?
Показания к удалению внутриматочных контрацептивов
Когда и как вводится спираль?

Спираль можно вводить непосредственно после или в течение 4 дней после искусственного прерывания беременности или выкидыша (самопроизвольное прерывание беременности) при условии отсутствия признаков воспаления или кровотечения. Если в данный период имплантация ВМК не произведена, то ее введение необходимо производить при наступлении очередной менструации.
Практикуется одномоментное прерывание беременности и имплантация ВМК в полость матки. Введение ВМК непосредственно после родов или в послеродовом периоде (в течение 48 часов после родов) многократно повышает риск экспульсии (выпадения) контрацептива. Если в указанный период ВМК не введён, то процедуру можно произвести спустя 4-6 недель после родов.
Этапы введения внутриматочного контрацептива
Строение внутриматочной спирали и расположение в полости матки:
Необходимо ли наблюдение за пациентками, использующими внутриматочные контрацептивы?
Возможные побочные реакции и осложнения при использовании внутриматочных контрацептивов
Осложнения, связанные с имплантацией ВМК, чаще наблюдают у пациенток с нарушениями менструального цикла в прошлом, хроническими воспалительными заболеваниями малого таза (ВЗОМТ) в стадии ремиссии и при игнорировании доктором противопоказаний к введению ВМК. Осложнения возникающие при внутриматочной контрацепции принято делить на 3 группы: осложнения, вызванные введением ВМК, в процессе нахождения спирали в полости матки и возникающие во время или после извлечения контрацептива. Чаще всего наблюдаются следующие осложнения: болевой синдром, выпадение ВМК, воспалительные заболевания органов малого таза и кровотечения.













