Как остановить кровоизлияние в мозг можно
а) Консервативное лечение спонтанного кровоизлияния в мозг. На начальном этапе работы с данными пациентами необходимо сосредоточиться на витальных функциях, включая оценку проходимости дыхательных путей и дыхания, кровообращения и целенаправленного определения неврологического статуса.
1. Оксигенация. Основными клиническими показателями являются оценка адекватной вентиляции и наблюдаемое снижение уровня сознания или защитных рефлексов воздушных путей в связи с дисфункцией головного мозга. Интубация показана всем больным с дыхательной недостаточностью при гипоксии (рО2 50 мм рт.ст.) или при очевидном риске аспирации (уровень доказательности А).
2. Артериальное давление. По-прежнему присутствуют разноречивые мнения в отношении начального лечения артериального давления после внутримозгового кровоизлияния. Одним из аргументов является то, что гипертония у больных с внутримозговым кровоизлиянием увеличивает риск повторных кровоизлияний с возможным неблагоприятным исходом. Остается неясным вопрос о том, является ли гипертензия фактором формирования гематомы или же следствием данного состояния.
Противоположная точка зрения объясняется тем, что повышенное давление крови обладает защитными свойствами, сохраняет перфузию головного мозга (рефлекс Кушинга-Кохера), особенно в случае повышенного внутричерепного давления.
Наши рекомендации для пациентов с гипертонией в анамнезе включают приемлемый контроль среднего артериального давления ниже 130 мм рт.ст. (систолическое артериальное давление ниже 170 мм рт.ст., уровень доказательств D). Если измерение внутричерепного давления доступно, церебральное перфузионное давление должно быть сохранено выше 70 мм рт.ст. (уровень доказательности D).
3. Контроль водно-электролитного баланса. Целью лечения является нормоволемия с поддержанием центрального венозного давления между 5 и 12 мм рт.ст. Необходимо контролировать и поддерживать на уровне нормы электролиты (натрий, калий, кальций).
4. Судороги. Большинство судорожных приступов развивается в начале внутримозгового кровоизлияния или в течение первых 24 ч. У пациентов с постгемморагическими припадками повышается риск неблагоприятного исхода. В этой связи рекомендуется лечение припадков противосудорожными препаратами и прекращение терапии, если бессудорожный период составляет более одного месяца (уровень доказательности D).
5. Медикаментозная терапия: рандомизированные исследования. Два небольших рандомизированных исследования по сравнению эффективности стероидных средств и плацебо не выявили их существенных преимуществ. Одно из них показало, что пациенты из группы, получавшей стероиды, имели более серьезные осложнения, чем в группе плацебо. Кроме того, одно рандомизированное исследование с использованием глицерина в сравнении с плацебо, а другое при сравнении гемодилюции с медикаментозной терапией закончились без демонстрации положительного эффекта.
В настоящее время считается, что результат улучшает ультраранняя гемостатическая терапия, минимизирующая увеличение объема кровоизлияния. Некоторые препараты, включая свежезамороженную плазму, протромбиновый концентрат, концентрат фактора IX, человеческого и рекомбинантного фактора VIII и IX, криопреципитат, аминокапроновую кислоту, апротинин и активированный рекомбинантный фактор VII теоретически влияют на риск повторного кровотечения.
Активированный рекомбинантный фактор VII, как наиболее перспективное средство, исследовали у пациентов со спонтанным внутримозговым кровоизлиянием, результаты исследования были опубликованы в феврале 2005 г.. В ходе многоцентрового проспективного и рандомизированного исследования пациентов с внутримозговой гематомой, сравнивали группу, получавших рекомбинантный активированный фактор Vila (rFVIIa) с другой группой, получавшей плацебо.
В результате, на примере 399 больных было документально подтверждено, что начало лечения rFVIIa, в течение четырех часов после развития внутримозгового кровоизлияния ограничивало увеличение гематомы, снижало смертность и улучшало функциональные результаты после 90 дней, несмотря на небольшое увеличение тромбоэмболических побочных эффектов (уровень доказательств А).
6. Управление внутричерепным давлением. Повышенное внутричерепное давление считается основной причиной смертности после внутримозгового кровоизлияния.
У взрослых ВЧД считается повышенным в случае возрастания более чем на 20 мм рт. ст. в течение пяти минут. Внутричерепное давление должно быть ниже 20 мм рт. ст., церебральное перфузионное давление—более 70 мм рт.ст..
Лечение внутричерепной гипертензии должно начинаться с оптимизации положения головы, умеренной гипервентиляции и применения осмотических препаратов (уровень доказательности D).
О применении маннитола известно немного. Нет никаких рандомизированных исследований, описанных в литературе, однако введение маннита 0,25-0,5 г/кг каждые 4 часа часто используется у больных с большими гематомами в сочетании с повышенным внутричерепным давлением в течение пяти дней.
Применение кортикостероидов следует избегать, как упоминалось ранее (уровень доказательности А).
Опыт применения высоких доз барбитуратов для достижения барбитуратной комы ограничен, они могут быть выбраны в качестве последнего средства для контроля внутричерепной гипертензии, но необходимы дальнейшие исследования.
б) Хирургическое лечение спонтанного кровоизлияния в мозг. Хирургическое лечение внутримозговых кровоизлияний является одной из наиболее обсуждаемых и спорных областей нейрохирургии.
Теоретически, эвакуация гематомы должна быть выгодна за счет сокращения объема и снижения внутричерепного давления. Таким образом, после эвакуации гематомы перфузия в окружающей области должна улучшиться.
Кроме того, можно было бы избежать вторичного увеличения гематомы и действия токсичных продуктов распада крови. Однако клинические результаты в ряде различных испытаний до сих пор не позволили создать общепринятой стратегии лечения. Основными вопросами являются когда и как действовать?
1. Удаление внутримозговой гематомы. В 1961 г. McKissock и Taylor опубликовали первое перспективное рандомизированное исследование, показавшее, что оперативное лечение было связано с худшим результатом. Более чем 25 лет спустя второе проспективное рандомизированное контролируемое исследование документально подтвердило противоположный результат для эндоскопического удаления гематомы, что было опровергнуто другой группой в том же году.
После первых попыток проводились исследования Batjer et al., Morgenstern et al., Zuccarello et al., а также небольшие работы и мета-анализы. Конгруэнтные результаты с возможностью четких терапевтических рекомендаций отсутствуют даже после последних проспективных рандомизированных исследований (STICH) результаты которых опубликованы в январе 2005 г.. В этом международном исследовании сравнивались ранняя хирургия и консервативное лечение пациентов со спонтанными супратенториальными внутримозговыми гематомами. Всего участвовало 1033 пациента, отобранных для консервативного лечения (530) и для операции (503).
Авторы пришли к выводу, что у ранней операции нет преимуществ, по сравнению с консервативной терапией.
Тем не менее, при детальном анализе результатов выявлена подгруппа пациентов с положительным результатом при раннем хирургическом вмешательстве, включавшая случаи поверхностных больших долевых гематом и лучшего неврологического состояния. Как известно из более ранних исследований, прогноз дополнительно связан с возрастом.
Таким образом, рекомендуемые операции при внутримозговых гематомах проводят с учетом возраста, неврологического статуса, локализации и объема гематомы. Для возраста порядка 65 лет предпочтительнее консервативное лечение (уровень доказательности А-D). При ШКГ ниже 4 определяется необходимость поддерживающей терапии из-за высокого шанса плохого функционального результата, который не может быть улучшен путем операции (уровень доказательности А-D). Вторичное неврологическое ухудшение у больных с внутримозговой гематомой является показанием для хирургического вмешательства (уровень доказательств В-D).
Пациенты с большой гематомой размером (более 50 мл) являются кандидатами для хирургического лечения (уровень доказательности D), особенно в случае поверхностных или долевых кровоизлияний (уровень доказательности A-D). При нарушениях свертывании крови вначале проводится консервативная терапия.
2. Кровоизлияние в мозжечок. До сих пор не получено документированных рандомизированных данных по лечению интрацере-беллярных кровоизлияний.
Нерандомизированные исследования показывают хорошие результаты у пациентов с кровоизлияниями в мозжечок менее 3 см в диаметре или компрессией ствола мозга или гидроцефалией. В этих случаях только медикаментозное лечение давало плохой исход. Мы рекомендуем хирургическое удаление по возможности скорее у пациентов с мозжечковым кровоизлиянием больше чем 20-30 мл или 3 см в диаметре и ухудшении неврологического статуса или у пациентов с дисфункцией ствола головного мозга или с обструктивной гидроцефалией (уровень доказательств В-D).
3. Малоинвазивная хирургия. Существует доказательство того, что классическая трепанация черепа при внутримозговых гематомах дополнительно травмирует ткани головного мозга и отрицательно влияет на функциональные результаты. Поэтому, для удаления сгустка с минимальными побочными эффектами были разработаны малоинвазивные вмешательства.
Одно из первых документированных исследований по применению эндоскопического удаления сгустка было опубликовано Auer et al..
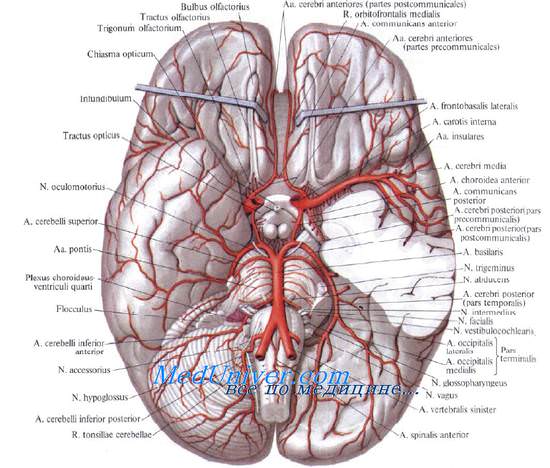
Учебное видео анатомии сосудов Виллизиева круга
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
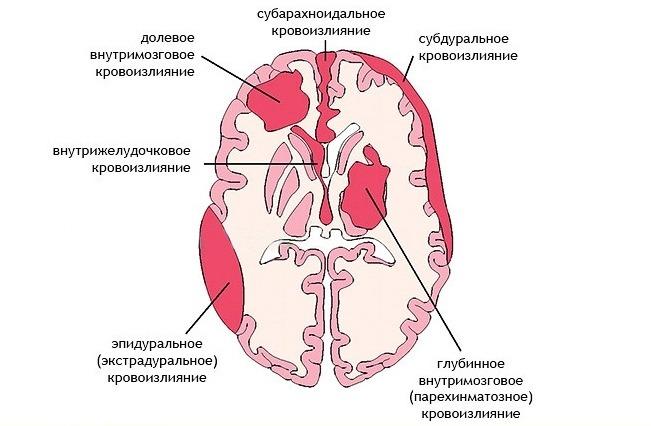
Кровоизлияние головного мозга
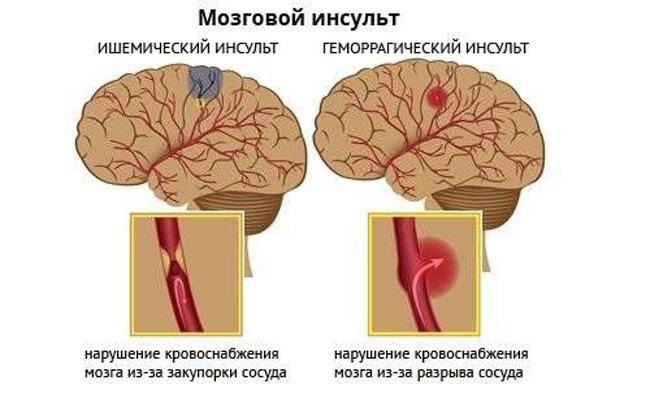
Кровоизлияние в мозг представляет собой не что иное, как геморрагический инсульт. В последнее время распространенность этого заболевания демонстрирует тенденцию к росту. Последствия перенесенного такого инсульта, особенно обширного, бывают очень серьезными и могут приводить к смертельному исходу.
Причинные факторы кровоизлияния
Независимо от первичной причины, оказывающей воздействие на нервную ткань, происходит изменение сосудистой проницаемости в сторону ее повышения. В итоге это приводит к разрыву сосудистой стенки. Это сопровождается появлением кровоизлияния в мозг. Однако очень редко могут появляться и диапедезное внутримозговое кровоизлияние, которое характеризуются выходом форменных элементов крови и плазмы через неповрежденную сосудистую стенку. Это становится возможно в результате расширения пространств между эндотелиоцитами (клетками сосудистой оболочки). Так происходит поражение головного или спинного мозга.
Клинические проявления
Симптомы мозгового кровоизлияния зависят от следующих факторов:
Так, внутримозговое кровоизлияние (в паренхиму головного мозга) сопровождается появлением двух групп симптомов. Итак, основные признаки выглядят следующим образом:
Субарахноидальные кровоизлияния включают в себя следующие симптомы поражения головного или спинного мозга:
Лечебная тактика
Лечение должно быть своевременным. Это практически основной фактор, который определяет прогноз заболевания, если имеется внутримозговое кровоизлияние. Промедление опасно различными негативными последствиями, в том числе и летальным исходом.
Очень важно проводить дифференцированное лечение, если речь идет о таком состоянии, как кровоизлияние в мозг. Оно должно учитывать характер кровоизлияния и причину его возникновения. Следует применять комплексный подход в лечении.
Основные направления консервативной терапии, если имеется кровоизлияние в мозг, выглядят следующим образом:
Нейрохирургическое лечение
Оперативное вмешательство в случае, если имеется кровоизлияние в мозг, показано практически во всех случаях геморрагического инсульта. Это связано с тем, что последующие патологические процессы развиваются в результате изменений излившейся крови. Когда проведение операции необходимо? Основными показаниями к нейрохирургическому вмешательству являются:
Оперативное лечение должно выполняться в максимально короткие сроки. Наиболее оптимально выполнять его в течение первых двух суток. Выполнение его в последующие дни не приведет к выраженному терапевтическому результату, а может только ухудшить общее состояние больного.
Реабилитационная терапия
Геморрагический инсульт: симптомы, диагностика, лечение и операции
Геморрагический инсульт (ГИ) – клинический синдром, при котором происходит резкое развитие очаговой и/или общемозговой неврологической симптоматики по причине спонтанного кровоизлияния в вещество головного мозга или в подоболочечные участки. Патологический процесс запускают факторы нетравматического генеза. Этот вид кровоизлияния имеет самую высокую инвалидизирующую способность и сопряжен наивысшими рисками раннего смертельного исхода.
Факты статистики из достоверных источников
В общей структуре всех типов инсультов геморрагический занимает 10%-15%. Частота его распространения среди мирового населения составляет порядка 20 случаев на 100 тыс. человек. Специалисты, базируясь на ежегодную динамику, оповещают, что примерно через 50 лет все эти показатели увеличатся в два раза. Конкретно в Российской Федерации ежегодно диагностируют около 43000-44000 случаев ГИ. Что примечательно, приблизительно в 1,5 раза он чаще возникает у мужчин, однако летальность от его последствий преобладает у женщин.
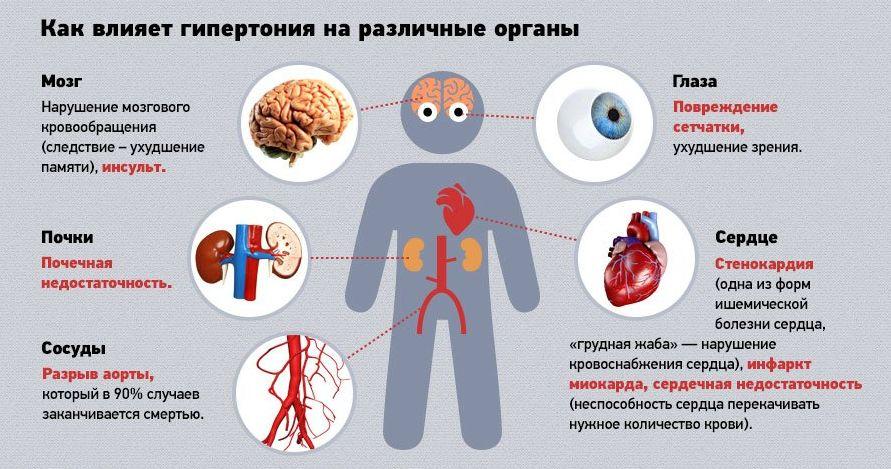
Патология представляет огромную социальную проблему, поскольку эпидемиологический пик приходится на трудоспособные годы – 40-60 лет. Геморрагические инсульты существенно «помолодели», сегодня они достаточно распространены даже среди молодежной группы людей (20-30 лет). Однозначно в категорию риска входят люди, страдающие артериальной гипертонией, так как в большинстве случаев подобного рода кровоизлияния случаются именно на почве хронически повышенного АД.
Первоочередной фактор, который влияет на прогноз исхода, – оперативность оказания адекватной медицинской помощи больному.
Провокаторы геморрагического инсульта
Пусковым механизмом появления ГИ могут послужить достаточно разнообразные факторы, оказывающие негативное воздействие на внутричерепную гемодинамику и состояние церебральных сосудов:
Многие из пациентов с геморрагическим ударом в анамнезе имеют сахарный диабет. Доказанный факт, что диабетики, как и гипертоники, входят в группу риска. При сахарном диабете с долгим сроком течения сосуды, включая церебральные, разрушаются из-за модификации химии крови с преобладанием глюкозы. Если на фоне повышенного сахара в крови есть склонность к постоянным повышениям АД, вероятность геморрагического инсульта возрастает в 2,5 раза.
Патогенетически геморрагический эффект может развиться вследствие разрыва сосуда (преобладающий механизм) или просачивания элементов крови в окружающие ткани мозга сквозь стенки капилляров из-за нарушенного их тонуса и проницаемости. Во втором варианте разрыва нет и как такового обильного кровоизлияния тоже. Просто мелкий сосуд пропускает кровь точечно. Но и мелкоточечные геморрагии, сливаясь, способны превратиться в весьма обширные очаги, с не меньшими роковыми последствиями, чем после разрыва артерии или вены.
Клинические проявления ГИ
Незадолго до приступа могут предшествовать предынсультные клинические симптомы-предвестники (не всегда), по которым можно заподозрить надвигающуюся опасность:
Для мозгового удара с кровоизлиянием все же характерен мгновенный острый дебют без предвестников, который случается в процессе или почти сразу же после активной деятельности, стрессовой ситуации, волнения. О геморрагическом инсульте свидетельствуют классические симптомы, которые развиваются внезапно, они ярко выражены и бурно прогрессируют:
Распространенными признаками состоявшегося шока также являются шумное дыхание, эпилептические припадки, отсутствие реакции зрачков на свет, спастический миоз. В зависимости от расположения очага может присутствовать поворот головы и обращение глазных яблок в направлении пораженного полушария или контрлатерально. Обнаружив признаки ГИ у пострадавшего, рядом находящийся человек обязан немедленно вызвать скорую помощь!
Остро развившаяся геморрагия приводит к тому, что кровь свободно поступает в определенные структуры мозга, пропитывая их и образуя полость с гематомой. Излитие крови длится несколько минут или часов, пока не образуется тромб. За небольшой отрезок времени гематома быстро увеличивается, оказывая на затронутые зоны механическое воздействие. Она растягивает, давит и смещает нервную ткань, вызывает ее отек и гибель, что ведет к интенсивному нарастанию неврологического дефицита (угнетению дыхания, выпадению чувствительности одной половины тела, речевым нарушениям, утрате зрения, парезу глотательных мышц и пр.).
По размерам кровяное скопление может быть небольшим (до 30 мл), средним (от 30 до 60 мл) и большим (более 60 мл). Объемы излившейся жидкости могут достигать и критических масштабов, вплоть до 100 мл. Клинические наблюдения показывают, что при внутричерепных кровоизлияниях, превышающих 60 мл, патология оканчивается смертью у 85% больных в течение 30 суток.
Типичная локализация кровоизлияний
Наиболее часто, а это порядка в 55% случаев, геморрагии происходят в путаментальной зоне. Путаментальное кровотечение образуется вследствие разрыва дегенерированных лентикулостриарных артерий, из-за чего кровь попадает в скорлупу мозга. Виновником патогенеза с такой локализацией обычно становится длительно существующая гипертония. В ряде случаев кровотечения путамента прорываются в желудочковую систему, что чревато тампонадой ЖС и острым окклюзионно-гидроцефальным кризом.
Следующей по распространенности локализацией является субкортикальная область (подкорковая). Субкортикальные ГИ наблюдаются в 17%-18% случаев. Как правило, ведущими источниками такого кровоизлияния являются разорвавшиеся АВМ и аневризмы на фоне повышенного давления. Подкорковые зоны, вовлеченные в геморрагический процесс, – лобная, теменная, затылочная или височная доля.
Третье по встречаемости место, где в 14%-15% случаев определяют геморрагию мозга, – это зрительный бугор, или таламус. Таламические геморрагии наступают по причине выхода крови из кровеносного сосуда вертебробазиллярного бассейна. Патогенез может быть связан с любым этиологическим фактором, однако, как всегда, достоверно чаще отмечена причастность гипертензивного синдрома.
На четвертом месте (7%) по частоте развития встречаются мостовые ГИ. Они концентрируются в задней части ствола мозга, то есть в варолиевом мосту. Через мост осуществляется связь коры с мозжечком, спинным мозгом и другими главнейшими элементами ЦНС. Этот отдел включает центры контроля над дыханием и сердцебиением. Поэтому мост – самая опасная локализация кровоизлияния, практически несопоставимая с жизнью.
Принципы диагностики заболевания
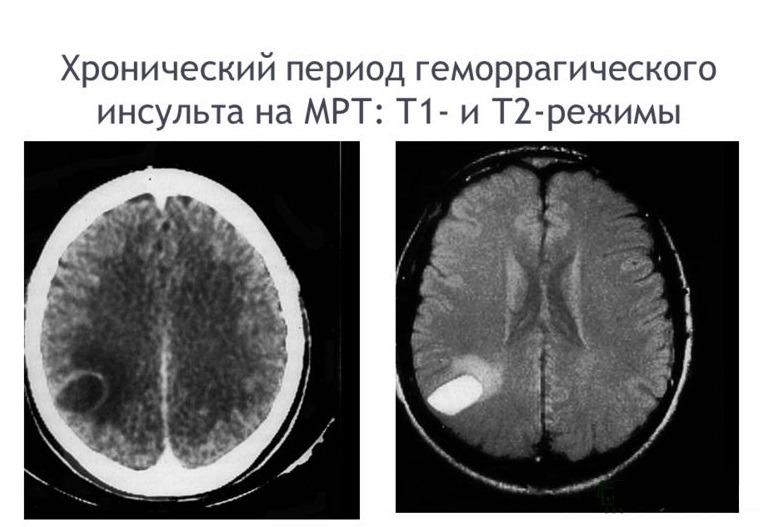
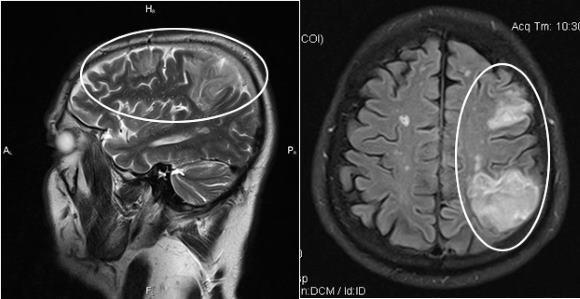
Золотым стандартом в установлении диагноза является метод компьютерной томографии (КТ). В раннем периоде после приступа (1-3 сутки) этот способ нейровизуализации наиболее информативен, чем МРТ. Свежий геморрагический материал, включающий 98% гемоглобина, на КТ отображается высокоплотным, хорошо очерченным, ярко-светлым включением на фоне более темной мозговой ткани. На основании компьютерной томограммы определяются зона эпицентра, объемы и форма образования, уровень поражения внутренней капсулы, степень дислокации мозговых структур, состояние ликворной системы.
С началом подострой фазы (через 3 суток) красные клетки гематомы по периферии разрушаются, в центре железосодержащий белок окисляется, очаг становится ниже по плотности. Поэтому наряду с КТ в сроки от 3 дней и позже обязательным является проведение МРТ. В подострой и хронической форме МР-сигнал, в отличие от КТ, лучше визуализирует гематому с производными окисления гемоглобина (метгемоглобином), переходящую в изоденсивную стадию. Ангиографические методы обследования применяются у пациентов с неопределенной причиной развития геморрагического инсульта. Ангиографию в первую очередь проводят лицам молодого возраста с нормальными показателями АД.
Для адекватного ведения пациентов после приступа внутримозгового кровоизлияния обязательно проводятся ЭКГ и рентген органов дыхания, берутся анализы на электролиты, ПТВ и АЧТВ.
Медицинская помощь в стационаре
Все больные на раннем этапе получают интенсивную терапевтическую помощь в нейрореанимационном стационаре. Первоначальные лечебные мероприятия направлены на:
Операция при гемморагическом инсульте
Вторым этапом лечебного процесса выступает нейрохирургическое вмешательство. Его целью является удаление жизнеугрожающей гематомы для повышения выживаемости и достижения максимально возможного удовлетворительного функционального исхода. Чем скорее проведут операцию, тем лучших прогнозов можно будет ожидать. Однако ранняя операция, как правило, предполагает выполнение хирургических манипуляций не раньше чем через 7-12 часов после инсульта. В ультра-раннем периоде она может привести к повторным кровотечениям.
В какой срок разумнее приступить к удалению сгустков крови, решается сугубо компетентными нейрохирургами. Отмечено, что к положительному эффекту могут приводить и операции, совершенные даже спустя 2-3 недели (включительно) после состоявшегося ГИ. Так что вопрос, когда прооперировать пациента, полностью берется под ответственность врача. Рассмотрим основополагающие методы операций, широко применяемые при геморрагических инсультах.
Функции аппарата ЦНС, к сожалению, после геморрагических инсультов полностью восстановить невозможно. Но в любом случае, в интересах больного будет обращение в клинику, где работают врачи международного уровня по диагностике и хирургическому лечению внутримозговых поражений. Только так можно рассчитывать на организацию адекватного и безопасного хирургического обеспечения. Следовательно, минимизацию осложнений, более продуктивные результаты в восстановлении качества жизни.
Акцентируем, что идеальное исполнение операции в правильные сроки в 2-4 раза повышает процент выживаемости. Грамотный послеоперационный уход сокращает вероятность рецидива. Нельзя не предупредить, что повторный инсульт с кровоизлиянием у 99,99% пациентов приводит к летальному исходу.
В качестве рекомендации считаем важным сказать, что в уровне развития сферы нейрохирургии мозга на территории Европы Чехия показывает хорошие результаты. Чешские медцентры славятся безупречной репутацией и отличными показателями благополучного восстановления даже самых тяжелых пациентов. И это не все: в Чехии минимальные цены на нейрохирургическую помощь и одна из лучших послеоперационная реабилитация. Выбор медучреждения для прохождения оперативного вмешательства, безусловно, остается за пациентом и его родственниками.
Невролог «СМ-Клиника» рассказала о кровоизлиянии в мозг
АЛЕНА ПАРЕЦКАЯ
Врач-патофизиолог, иммунолог, член
Санкт-Петербургского общества патофизиологов
ПОЛИНА ПЕТРОСЯН
Врач-невролог «СМ-Клиники», специалист
по цереброваскулярным заболеваниям
и головной боли
Что нужно знать о кровоизлиянии в мозг
Что такое кровоизлияние в мозг
Кровоизлияние в мозг – это состояние, угрожающее жизни, которое возникает при разрыве одной из мозговых артерий, в результате чего крови выливается в ткань мозга. Мозговая ткань пропитывается кровью или образуется гематома (скопление крови, которое давит на окружающие ткани), возможно вытекание крови в желудочек мозга, из-за чего нарушается отток ликвора, повышается внутричерепное давление.
Та часть мозга, которая лишилась крови из-за разрыва сосудов и те ткани, которые пропитаны кровью, перестают работать, клетки гибнут. Соответственно, чем крупнее сосуд, который разрывается, тем опаснее для жизни и здоровья будут последствия.
Причины кровоизлияния в мозг у взрослых
Причин, почему сосуды разрываются, и кровь выливается в ткань мозга, достаточно много. Среди самых частых можно выделить:
Симптомы кровоизлияния в мозг у взрослых
Ключевые симптомы, возникающие при кровоизлиянии в мозг, нам назвала врач-невролог Полина Петросян. По ее словам, для внутримозгового кровоизлияния характерно острое начало, с быстрым развитием клинической картины:
Лечение кровоизлияния в мозг у взрослых
Диагностика
Врач может заподозрить кровоизлияние в мозг по типичным симптомам, особенно если есть их связь с травмами или другими факторами риска. Но золотой стандарт диагностики – КТ мозга. В первые сутки после начала кровоизлияния данные будут наиболее точными, даже более значимыми, чем при МРТ. На томограммах свежие гематомы отчетливо видны, врач может определить их точную локализацию, размеры и форму. Кроме того, он сразу же оценивает, насколько пострадали структуры мозга, оболочки и система циркуляции ликвора.
Если кровоизлияние определяют спустя 3 суток и более, более точным будет уже МРТ. Он лучше определит гематому, в которой кровь уже имеет окисленный, частично распадающийся гемоглобин.
Если это люди молодого возраста, без гипертонии, им могут назначить ангиографию сосудов мозга. Дополнительно проводят ЭКГ, рентген грудной клетки, анализы крови на уровень электролитов, ПТВ с АЧТВ (показатели свертывания).
Современные методы лечения
Последствия кровоизлияния в мозг у взрослых
Самое опасное при кровоизлиянии в мозг – это те последствия, которые могут развиться. Среди них Полина Петросян отмечает:
Профилактика кровоизлияния в мозг у взрослых в домашних условиях
Основные меры профилактики ничем принципиально не отличаются от многих других болезней. Своевременно лечите гипертоническую болезнь, регулярно посещайте врача и выполняйте все его предписание, принимайте все препараты, которые были назначены.
Следите за своими факторами риска – работайте над снижением высокого уровня холестерина, контролируйте сахарный диабет, откажитесь от вредных привычек.
Популярные вопросы и ответы
Когда нужно вызывать скорую помощь и насколько благоприятны прогнозы при развитии кровоизлияния в мозг нам рассказала врач-невролог Полина Петросян.
Когда вызывать скорую при кровоизлиянии в мозг (как понять, что это оно)?
Вызов бригады СМП (скорой медицинской помощи) необходим в случаях:
Чаще всего прогноз неблагоприятный. Риск летального исхода увеличивается, если возраст пациента более 65 лет, имеются сопутствующие заболевания.
Независимо от возраста шансы выжить при кровоизлиянии в мозг увеличиваются, если сразу же (!) обратиться за медицинской помощью.
И надо обязательно заниматься профилактикой, заботой о своем здоровье, контролем хронических заболеваний, устранением факторов риска (курение, алкоголь, лишний вес).