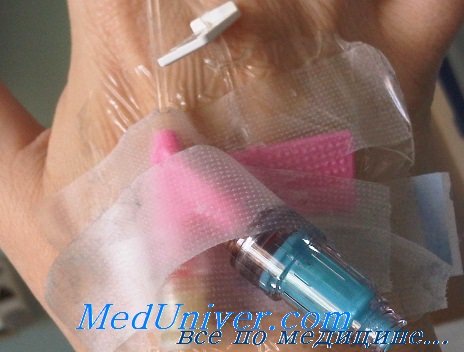
Какие действия нельзя делать при экстравазации
2. Экстравазация 1-й и 2-й стадии:
а. Убирают внутривенный катетер.
б. Выбирают антидот.
3. Экстравазация 3-й и 4-й стадии:
а. Оставляют внутривенный катетер на месте и с помощью шприца объемом 1 мл аспирируют как можно больше введенной жидкости.
б. Убирают катетер, за исключением случаев, когда необходимо введение антидота.
в. Решают вопрос об использовании гиалуронидазы или антидота.
г. Метод многократных пункций. После экстравазации кислыми или гиперосмолярными растворами развивается напряженный отек с побледнением кожи над местом инфильтрации. Использование стилета после соблюдения мер асептики дает возможность свободно вытекать инфильтрированному раствору, при этом уменьшаются отек и вероятность развития некроза. Затем накладывают повязку, смоченную физиологическим раствором, в целях улучшения дренирования.
д. Промывание физиологическим раствором. Некоторые авторы рекомендуют использовать метод промывания физиологическим раствором подкожных тканей. После обработки и инфильтрации участка 1% лидокаином подкожно вводят 500-1000 ЕД гиалуронидазы. Затем выполняют четыре маленьких разреза скальпелем по периферии участка инфильтрации. Проводят промывание. Вводят физиологический раствор через катетер, установленный подкожно в один из разрезов, жидкость изливается через другой разрез. Образовавшееся вздутие массирующими движениями выдавливают в сторону разреза для облегчения удаления веществ, излившихся из сосуда.
е. Гиалуронидаза. Диспергирующие вещества эффективны при экстравазации препаратов кальция, растворов для парентерального питания, антибиотиков, натрия бикарбоната и т.д. Согласно некоторым практическим руководствам, гиалуронидазу не рекомендуют для лечения повреждений в результате экстравазации вазопрессоров. Однако существуют и публикации об успешном лечении таких экстравазации путем использования гиалуронидазы в сочетании с промыванием физиологическим раствором:
(1) Механизм действия. Разрушение гиалуроновой кислоты, межуточного вещества или межклеточных соединений способствует увеличению дисперсности и реабсорбции жидкости, вышедшей за пределы сосудистого русла, соответственно уменьшает повреждение тканей механическим путем.
(2) Введение наиболее эффективно в течение часа, можно назначать до 12 ч.
(3) Вводят 1 мл (150 ЕД/мл; 5 отдельных инъекций по 0,2 мл) вокруг места экстравазации иглами 25-го или 26-го размера.
(4) Побочные эффекты. Случаи осложнений у новорожденных в литературе не описаны, есть сообщения о редких случаях реакций гиперчувствительности у взрослых.
4. Специфические антидоты лекарств:
а. Фентоламин:
(1) Применяют при лечении повреждений в результате экстравазации вазопрессоров, например допамина и адреналина, которые вызывают повреждение тканей за счет интенсивной вазоконстрикции и ишемии.
(2) Эффект развивается практически сразу. Наиболее эффективен в течение часа, но можно вводить до 12 ч. Биологический период полувыведения фентоламина при подкожном введении составляет менее 20 мин.
(3) Механизм действия: конкурентная блокада а-адренорецепторов, приводящая к расслаблению гладкомышечных клеток и гиперемии.
(4) Для новорожденных дозы не установлены. Они зависят от размера повреждения и массы тела новорожденного.
(5) Рекомендуемые дозы варьируют в пределах от 0,01 мг/кг на одно введение до 5 мл раствора с концентрацией 1 мг/мл.
(6) Раствор в концентрации 0,5-1,0 мг/мл вводят подкожно в инфильтрированную область после удаления внутривенного катетера.
(7) Меры предосторожности. Могут возникать гипотензия, тахикардия и нарушения ритма; следует вводить крайне осторожно у недоношенных; повторно вводить в малых дозах.
б. Нитроглицерин местно:
(1) Эффективен при лечении повреждений, обусловленных экстравазацией допамина.
(2) Механизм действия: расслабление гладких мышц сосудов.
(3) Применение: 2% нитроглицериновая мазь из расчета 4 мм/кг на пораженную область, возможно повторное применение каждые 8 ч, если перфузия тканей не улучшается.
(4) Также используют трансдермальные пластыри.
(5) Меры предосторожности. Всасывание через кожу может привести к гипотен-зии.
в. Тербуталин:
(1) Эффективен в лечении периферической ишемии, возникшей вследствие экс-травазации вазопрессоров у взрослых и детей старшего возраста; о применении в неонатологической практике публикации отсутствуют.
(2) Механизм действия: периферическая вазодилатация в результате активации бета2-адренорецепторов.
(3) Вводят подкожно в концентрации 0,5-1,0 мг/мл; дозы у взрослых варьируют от 0,5 до 1 мг.
6. Консультация пластического хирурга:
а. Проводят при повреждениях всей толщины кожи и значительных по площади отдельных повреждениях, обусловленных экстравазацией.
б. Могут потребоваться ферментативная или хирургическая обработка раны или трансплантация кожи.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
— Вернуться в оглавление раздела «акушерство»
Какие действия нельзя делать при экстравазации
Экстравазация — случайное попадание лекарственных средств в подкожные ткани при их внутривенном введении. Одно из наиболее частых осложнений в интенсивной терапии, которое может приводить к частичному некрозу кожи, инфекционным осложнениям, повреждению нервов или сухожилий и, как результат, косметическому или функциональному дефекту.
Растворы для парентерального питания, антибиотики, например нафциллин, препараты кальция и калия, раствор бикарбоната натрия и вазопрессорные препараты часто вызывают такие осложнения. Ранняя диагностика и соответствующее лечение — наиболее важные составляющие для предупреждения последствий повреждений.
1-я стадия последствий экстравазации:
— Боль в месте катетеризации (плач во время промывания катетера).
— Промывание катетера затруднено.
— Гиперемия или отек отсутствуют
2-я стадия последствий экстравазации:
— Боль.
— Гиперемия и незначительный отек в месте катетеризации.
— Быстрое наполнение капилляров
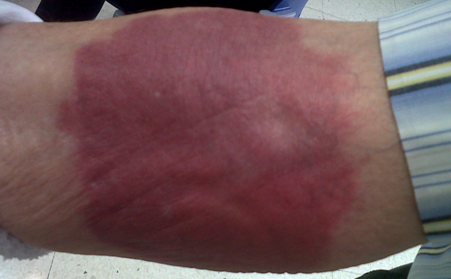
3-я стадия последствий экстравазации:
— Боль.
— Отек средней степени выраженности.
— Побледнение в месте катетеризации.
— Холодная на ощупь кожа.
— Хорошее наполнение капилляров ниже места катетеризации.
— Хороший пульс ниже места катетеризации
4-я стадия последствий экстравазации:
— Боль.
— Выраженный отек вокруг места катетеризации.
— Побледнение.
— Холодная на ощупь кожа.
— Участок некроза кожи или образование пузырей.
— Удлинение времени наполнения капилляров (>4 с).
— Ослабление или отсутствие пульса
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Экстравазация
Экстравазация – процесс случайного попадания лекарственных препаратов внутрикожно и / или в подкожную клетчатку в месте сосудистого доступа – «мимо вены».
По типу повреждающего действия все ХТ препараты делятся на:
Дополнительно выделяют эксфолианты и воспалительные.
Иногда даже в случае правильного введения некоторых цитостатиков могут возникать реакции, напоминающие экстравазацию: эритема, чувство жжения вены, крапивница, зуд.
Препараты, вызывающие местные кожные реакции: аспаргиназа, цисплатин, даунорубицин, доксорубицин, эпирубицин, мелфалан и т.д.
Химические флебиты: кармустин, цисплатин, дакарбазин, эпирубицин, 5-фторурацил, гемцитабин, винорельбин и т.д.
Использованы рекомендации ESMO-EONS 2012 г., дополненные и адаптированные к условиям российского здравоохранения.
Рекомендации по минимизации риска экстравазации
Терапия при экстравазации
При первых признаках экстравазации необходимо сообщить об этом лечащему врачу.
ДМСО может вызывать локальное покраснение в месте нанесения, что говорит о правильности и своевременности применения.
ДМСО должен быть нанесен как можно быстрее при экстравазации: антрациклинами (доксорубицин, эпирубицин), митомицином С, производными платины (цисплатин, карбиплатин, оксалиплатин).
При не разрешившихся более 10 дней некрозах проводится хирургическое лечение. Только треть всех экстравазаций осложняется изъязвлением.
Кроме того, для улучшения заживления области экстравазации, улучшения микроциркуляции назначаются:
В более поздние сроки возможно добавление в комплекс реабилитации массажа.
Экстравазация цитостатиков
ЭТИОлогия, ПАТОГЕНЕЗ И КЛИНИЧЕСКАЯ КАРТИНА наверх
В результате проникновения цитостатика в периваскулярное пространство или непосредственной инфильтрации тканей могут возникнуть местное воспалительное состояние, изъязвления и некроз.
Цитостатики делятся на:
1) жгучие (образуют пузыри и вызывают обширный локальный некроз) — антрациклины (доксорубицин, даунорубицин, эпирубицин, идарубицин), алкилирующие лекарственные средства (амсакрин, хлорметин, цисплатин, бендамустин), антибиотики (митомицин, митоксантрон, дактиномицин), антиметаболиты (фторурацил [при высокой концентрации]), алкалоиды барвинка (винбластин, винорелбин, винкристин, виндезин), таксаны (паклитаксел, доцетаксел) и другие (трабектедин);
2) раздражающие (вызывают местную воспалительную реакцию без некроза) — алкилирующие агенты (дакарбазин, кармустин, мелфалан, ифосфамид, стрептозоцин), аналоги платины (цисплатин [низкая концентрация: 25–50 мг/м 2 ], карбоплатин, оксалиплатин), производные подофиллотоксина (тенипозид, этопозид), производные камптотецина (иринотекан, топотекан), антрациклины (липосомальный доксорубицин) и другие (иксабепилон);
3) нежгучие — антиметаболиты (флударабин, кладрибин, метотрексат, пеметрексед, ралитрексед, цитарабин, гемцитабин), ферменты натурального происхождения (аспарагиназа), лекарственные средства с молекулярно-направленным действием (бортезомиб, моноклональные антитела, темсиролимус, интерферон, интерлейкин 2), алкилирующие агенты (тиотепа, циклофосфамид), антибиотики (блеомицин).
Симптомы экстравазации: обычно, в течение нескольких часов — сильная боль, покраснение, повышение теплоты кожи, отек; в течение 1–4 нед. могут образоваться волдыри с гиперпигментацией, изъязвление и некроз. Редким осложнением является экстравазация из порта для химиотерапии — в зависимости от места экстравазации препарат может накапливаться в подкожной клетчатке грудной клетки, шеи, в средостении или в плевральной полости; чаще всего проявляется сильной болью в грудной клетке.
1. Остановите вливание препарата и оставьте канюлю в сосуде.
2. Определите и запишите название препарата, попавшего в периваскулярное пространство.
3. С целью уменьшения количества/концентрации лекарственного средства, попавшего в ткани, аспирируйте его из места инъекции шприцом (1–5 мл; не применяйте большого шприца!). Не зажимайте область, охваченную экстравазацией.
4. Обозначьте ручкой или маркером область, охваченную экстравазацией.
5. Примените свойственный антидот, если доступен →см. ниже. Вводите его под низким давлением через оставленную сосудистую канюлю, затем удалите ее. Дополнительно, при необходимости, обколоть область, охваченную экстравазацией.
6. Конечность, в которой произошла экстравазация, должна оставаться поднятой в течение ≥48 ч; после этого времени постепенно мобилизируйте ее.
7. Используйте холодные или теплые компрессы →см. ниже.
8. В случае обширного повреждения тканей и образования некроза может понадобится хирургическая обработка раны (иногда многоэтапная).
9. Каждый инцидент экстравазации детально опишите в медицинской документации.
10. Не разрешается промывать места экстравазации, накладывать давящие повязки и спиртовые компрессы или с ацетотартратом алюминия.
1) холодные компрессы — сразу после экстравазации и в течение 24–48 ч (в течение 20 мин 4 × в день);
2) 99 % ДМСО сразу после экстравазации в форме мази локально каждые 6–8 ч в течение 7–14 дней;
2. Алкалоиды барвинка
1) теплые компрессы — непосредственно после экстравазации (на 30–60 мин), затем на 15–20 мин 4 × в день (или чаще) в течение 24–48 ч;
2 ) гиалуронидаза — 150 е. растворите в 1 мл 0,9 % NaCl (всего приготовьте 1–6 мл); ≈0,5–1 мл введите через канюлю, остальное в 3–5 инъекциях п/к в области экстравазации.
1) теплые компрессы — сразу после экстравазации и в течение 24–48 ч (в течение 20 мин 4 × в день);
2) гиалуронидаза — 150 е. растворите в 1 мл 0,9 % NaCl (всего приготовьте 1–6 мл); ≈0,5–1 мл введите через канюлю, остальное в 3–5 инъекциях п/к в области экстравазации.
4. Митомицин: 99 % ДМСО в форме мази локально.
5. Цисплатин, хлорметин
1) теплые компрессы — сразу после экстравазации и в течение 24–48 ч (в течение 20 мин 4 × в день);
2) 2 мл раствора тиосульфата натрия (в 4 мл 10 % раствора тиосульфата натрия добавляется 6 мл воды для инъекций) введите п/к в область экстравазации.
6. Нежгучие лекарственные средства: сухие холодные компрессы.
Экстравазация из порта для химиотерапии
1. Остановите вливание препарата и оставьте порт с катетером в сосуде, а канюлю в порте.
2. Попытайтесь аспирировать цитостатик через сосудистый порт, а в случае экстравазации антрациклина введите в/в дексразоксан.
3. Немедленно выполните визуализирующее исследование грудной клетки (рентген или КТ).
4. Вызовите на консультацию хирурга, с целью рассмотрение необходимости установки плеврального дренажа (в случае наличия жидкости в полости), проведения торакоскопии/торакотомии (в случае жидкости в средостении), установки дренажа подкожной клетчатки (в случае подкожного жидкостного резервуара).
5. Примените обезболивающее лечение.
6. Вводите жидкость в/в.
7. Рассмотрите кислородотерапию и применение антибиотика.
8. Ведите тщательное наблюдение за состоянием больного и в случае отсутствия улучшения выполните контрольную КТ и повторную хирургическую консультацию.
1. Выберите соответствующий сосуд:
1) избегайте введения цитостатиков в вены тыльной стороны кисти руки и в области крупных суставов (экстравазация в таком месте может привести к ограничению движений в суставе);
2) не вводите цитостатики в вены с тромботическими изменениями, на конечностях с замедленным током крови (напр. в соседстве вырезанных лимфатических узлов), опухших или с парезом/параличом;
3) цитостатики с сильным повреждающим эффектом или применяемые в непрерывной инфузии, особенно при планированной длительной химиотерапии, лучше всего вводите в большие венозные сосуды с помощью катетера, который установлен в центральную вену или сосудистого порта;
4) избегайте введения цитостатиков в сосуды, которые в течение последних 48 ч были пунктированы краниально по отношению к планированной пункции.
2. Проверяйте катетер: защитите катетер так, чтобы его можно было легко наблюдать; промойте в течение нескольких минут 0,9 % NaCl или 5 % раствором глюкозы (никогда не используйте для промывания канюли раствора цитостатика!). Периодически проверяйте обратный ток крови.
3. Правильное введение цитостатика: безусловно соблюдайте принципы введения цитостатика, установленные изготовителем, в том числе концентрации препарата и времени введения. В первую очередь вводите сильно раздражающие препараты. Каждый раз перед введением и после введения цитостатика промойте катетер ≥10 мл 0,9 % NaCl.
4. Контролируйте место инъекции: ведите карту наблюдения за катетером.
Первая помощь. Когда оказывается? Первоочередные действия.
Первая помощь — это комплекс срочных простейших мероприятий по спасению жизни человека. Цель ее — устранить явления, угрожающие жизни, а также предупредить дальнейшие повреждения и возможные осложнения.
Согласно ст. 31 ФЗ РФ от 21.11.2011 №323 «Об основах охраны здоровья граждан» каждый человек в России вправе оказать первую помощь пострадавшему в случае экстренной ситуации при наличии у него специальной подготовки и (или) навыков. Кроме того, статьи «Крайняя необходимость» Уголовного, Административного и Гражданского Кодексов защищают человека, оказавшего первую помощь, даже если пострадавший умер или ему в процессе оказания первой помощи был нанесен неумышленный вред.
В соответствии с Приказом Минздравсоцразвития от 4 мая 2012 г. № 477н «Об утверждении перечня состояний, при которых оказывается первая помощь, и перечня мероприятий по оказанию первой помощи» существует всего 8 неотложных состояний и 11 мероприятий по спасению жизни, освоить которые сможет любой человек.
Перечень состояний, при которых оказывается первая помощь:
1. Отсутствие сознания.
2. Остановка дыхания и кровообращения.
3. Наружные кровотечения.
4. Инородные тела верхних дыхательных путей.
5. Травмы различных областей тела.
6. Ожоги, эффекты воздействия высоких температур, теплового излучения.
7. Отморожение и другие эффекты воздействия низких температур.
Первоочередные действия при оказании первой помощи больным и пострадавшим (универсальный алгоритм оказания первой помощи)
1. Убедись, что ни тебе, ни пострадавшему ничто не угрожает. Используй медицинские перчатки для защиты от биологических жидкостей пострадавшего. Вынеси (выведи) пострадавшего в безопасную зону.
2. Проверь признаки сознания у пострадавшего. При его наличии — перейди к пункту №7 и далее.
3. При отсутствии сознания обеспечь проходимость верхних дыхательных путей и проверь признаки дыхания. При его наличии переходи к пункту №6 и далее.
4. При отсутствии дыхания вызови (самостоятельно или с помощью окружающих) скорую медицинскую помощь (со стационарного телефона — 03, с мобильного телефона — 112).
5. Восстанови дыхание и сердечную деятельность путем надавливаний на грудную клетку и проведения искусственного дыхания (30 надавливаний на 2 вдоха).
6. В случае появления признаков жизни у пострадавшего (или в случае, если эти признаки имелись у него изначально) выполни поддержание проходимости дыхательных путей (устойчивое боковое положение).
7. Выполни обзорный осмотр пострадавшего. Останови наружное кровотечение при его наличии.
8. Выполни подробный осмотр пострадавшего на наличие травм и неотложных состояний, окажи первую помощь (например, наложи герметизирующую повязку на грудную клетку при проникающем ранении).
9. Придай пострадавшему оптимальное положение тела, определяющееся его состоянием и характером имеющихся у него травм.
10. До прибытия скорой медицинской помощи или других служб контролируй состояние пострадавшего, оказывай ему психологическую поддержку.
11. По прибытии бригады скорой медицинской помощи передай ей пострадавшего, ответь на вопросы и окажи возможное содействие.