Почечная колика
Почечная колика — это приступ резких болей, возникающий при острой непроходимости лоханки или мочеточника. При почечной колике нарушается пассаж мочи по верхним мочевым путям (чашечно-лоханочная система и мочеточник), возникает внутренняя окклюзия
Почечная колика — это приступ резких болей, возникающий при острой непроходимости лоханки или мочеточника.
При почечной колике нарушается пассаж мочи по верхним мочевым путям (чашечно-лоханочная система и мочеточник), возникает внутренняя окклюзия или внешнее сдавление верхних мочевых путей, что приводит к резкому повышению давления в чашечно-лоханочной системе, отеку паренхимы и растяжению фиброзной капсулы почки (рис.).
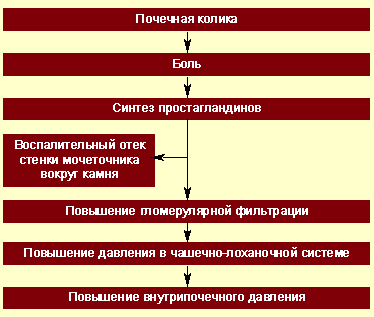 |
| Рисунок. Патогенез почечной колики |
Самой частой причиной почечной колики является мочекаменная болезнь, болевой синдром возникает при движении почечного камня по мочевым путям и обтурации просвета мочеточника конкрементом.
Другие причины почечной колики:
Факторы риска мочекаменной болезни:
Боль внезапная, постоянная и схваткообразная, длительная (до 10–12 ч), локализуется в поясничной области или подреберье и иррадиирует по ходу мочеточника в подвздошную, паховую области, мошонку и ее органы, половой член, влагалище и половые губы.
Иррадиация боли снижается с перемещением камня, который останавливается чаще в местах физиологических сужений мочеточника:
Редко при аномалиях развития почек почечная колика возникает с противоположной по отношению к окклюзированному мочеточнику стороны («зеркальная боль»).
Характерна дизурия (учащенное болезненное мочеиспускание).
Колика может сопровождаться:
Боль, особенно в первые 1,5–2,0 ч, заставляет пациента менять положение тела, что, как правило, не приносит облегчения. Больной мечется, иногда наклоняет туловище, удерживая ладонь на пояснице со стороны боли.
У детей младшего возраста боль при почечной колике обычно локализуется в области пупка, чаще сопровождается рвотой. Ребенок плачет, испуган. Острый приступ боли длится 15–20 мин, возможно повышение температуры тела до 37,2–37,3°С.
Почечная колика с острой болью в пояснице может развиться у беременных в III триместре. Клиническая картина чаще соответствует обструкции в верхних двух третях мочеточника.
Камни размером менее 5 мм в 98% случаев отходят самостоятельно. После прекращения приступа почечной колики сохраняются тупые боли в поясничной области, но самочувствие пациента улучшается.
Почечную колику дифференцируют со следующими состояниями:
При диагностике задаются следующие обязательные вопросы.
К диагностическим мероприятиям относятся:
– поколачивание по пояснице — симптом Пастернацкого (считается положительным при выявлении болезненности на стороне поражения); постукивание следует проводить крайне осторожно — во избежание разрыва почки;
— пальпация поясничной области — отмечается болезненность на стороне поражения;
Лечение на догоспитальном этапе
Когда диагноз почечной колики не вызывает сомнения, проводят сначала экстренные лечебные мероприятия, а затем срочно госпитализируют больного.
– препарат выбора — ревалгин (метамизол натрия + питофенон + фенпивериния бромид). Взрослым и подросткам старше 15 лет вводят внутривенно медленно 2 мл со скоростью 1 мл в течение 1 мин (при внутримышечном введении анальгетический эффект развивается через 16 мин). Расчет дозы для детей:
3–11 мес (5–8 кг) — только внутримышечно 0,1-0,2 мл;
1–2 года (9–15 кг) — внутривенно 0,1–0,2 мл или внутримышечно 0,2–0,3 мл;
3–4 года (16–23 кг) — внутривенно 0,2–0,3 или внутримышечно 0,3–0,4 мл;
5–7 лет (24–30 кг) — внутривенно 0,3–0,4 мл;
8–12 лет (31–45 кг) — внутривенно 0,5–0,6 мл;
12–15 лет — внутривенно 0,8–1 мл.
Перед введением инъекционного раствора его следует согреть в руке. В период лечения препаратом не рекомендуется принимать этанол.
– кеторолак (кеторол) внутривенно 30 мг (1 мл), дозу необходимо вводить не менее чем за 15 с (при внутримышечном введении анальгетический эффект развивается через 30 мин); или
– спазмолитик дротаверин — вводится внутривенно медленно, 40–80 мг (раствор 2% — 2–4 мл). Допустимо в качестве спазмолитика использовать нитроглицерин под язык в таблетках (0,25 мг или 1/2 таблетки; 400 мкг или 1 доза спрея).
Экстренной госпитализации в урологическое отделение подлежат больные в случае:
Транспортировка осуществляется на носилках в положении лежа.
Если диагноз почечной колики вызывает сомнение, больных следует госпитализировать в приемное отделение многопрофильного стационара.
Допустимо проводить амбулаторное лечение больных молодого и среднего возраста при их отказе от госпитализации в случае:
Рекомендации пациентам, оставленным дома
Больным следует соблюдать следующие рекомендации:
Всем больным, которым разрешено амбулаторное лечение, рекомендуется обратиться к урологу поликлиники для дообследования с целью установления причины развития почечной колики. Нередко подобные пациенты нуждаются в дальнейшем стационарном лечении.
Следует избегать следующих часто встречающихся ошибок:
А. Л. Верткин, доктор медицинских наук, профессор
Е. Б. Мазо, доктор медицинских наук, профессор, член-корреспондент РАМН
А. В. Дадыкина, кандидат медицинских наук
М. И. Лукашов, кандидат медицинских наук
ННПОСМП, МГМСУ, РГМУ, ЦПК и ППС НижГМА, Москва, Нижний Новгород
Лекарства, вредные для почек: корректировка терапии с учетом хронических патологий
Пациентам, которые страдают от нефрологических заболеваний, особенно важно выбирать безопасные лекарства для терапии других состояний. Некоторые медикаменты проявляют токсичность и могут усугубить повреждения почек. Какие препараты следует принимать при хронических заболеваниях и как таблетки влияют на почки, читайте в статье далее.
Антибиотики
Даже при незначительной почечной недостаточности препараты данной группы должен назначать врач. Больным с нефрологией стоит избегать сульфаниламидов, аминогликозидов, ципрофлоксацина, амфотерицина. Препараты нарушают нормальную фильтрацию, вызывают повышение показателей мочевины и креатинина в крови. При подборе терапии следует взвешивать возможные риски и потенциальную пользу. Обязательно нужно известить врача о почечной патологии, поскольку существует целый ряд эффективных аналогов без токсического действия.
При назначении таблеток следует контролировать скорость клубочковой фильтрации, чтобы корректировать режим и дозу антибиотика.
Препараты от гипертензии
Лекарства от давления при заболевании почек также имеют целый ряд противопоказаний. К наиболее щадящим относят ингибиторы ангиотензинпревращающего фермента: фонизоприл, эналаприл, каптоприл. Они усиливают клубочковую фильтрацию, иногда возможно повышение креатинина и калия. Возможные риски наблюдают у пожилых пациентов, поэтому лечение должно проводиться под наблюдением врача. Прием противопоказан:
при стенозе артерий почек (обеих или единственной);
тяжелой почечной недостаточности в сочетании с терапией диуретиками.
Не менее эффективна группа блокаторов кальциевых каналов, также активно используют диуретические средства.
При приеме лекарств от давления почек следует контролировать количество калия в сыворотке крови. Его повышение провоцируется дефицитом почечной функции. Вероятность гиперкалиемии возрастает при одновременном приеме препаратов из разных групп. Терапию начинают с малых доз, при увеличении назначают контрольный анализ.
Нестероидные противовоспалительные средства
К нефротоксичным лекарствам относятся все НСПВП, включая селективные ингибиторы циклооксигеназы. Данные препараты широко используют в общей терапии и отпускают на безрецептурной основе. Часто их принимают в качестве обезболивающих или снижающих температуру.
Пациент обязательно должен читать инструкцию и список противопоказаний каждых конкретных таблеток. Данная группа средств вызывает снижение синтеза простагландинов, что, в свою очередь, может привести к повышению тонуса сосудов почечного клубочка. Дефицит кровоснабжения ухудшает его работу и препятствует нормальному образованию мочи.
Такое состояние может привести к острому почечному повреждению, задержке жидкости, сердечной дисфункции. При длительном приеме НСПВП возможно развитие анальгетической нефропатии.
Если ситуация требует обязательного назначения лекарства, это делают ступенчато, под постоянным контролем показателей почечной функции. Предпочтение отдают препаратам локального действия. Первыми в списке стоят парацетамол, ибупрофен.
Негативное влияние таблеток на почки усиливается при одновременном приеме препаратов лития.
Клиника урологии имени Р.М. Фронштейна предлагает комплексную диагностику и терапию нефрологических заболеваний. У нас вы можете пройти лечение мочекаменной болезни, гидронефроза, онкологических поражений мочевого пузыря. В центре работают опытные специалисты, которые помогут скорректировать назначения других врачей, сделают терапию эффективной и безопасной.
Обзор таблеток от повышенного давления нового поколения
Частое повышение показателей артериального давления (АД) – причина развития серьезных заболеваний (инсульт, инфаркт миокарда и пр.). Гипертоническая болезнь в России диагностируется у каждого третьего человека преклонного возраста. Для борьбы с гипертонией многим пациентам приходится принимать препараты на протяжении всей жизни, чтобы исключить осложнения.
Современные фармакологические компании предлагают большой выбор лекарственных средств, эффективных при гипертонии. Если не знаете, как выбрать таблетки от повышенного давления, ознакомьтесь с рейтингом, представленным ниже. В ТОП вошли лучшие медикаменты с учетом эффективности, стоимости и отзывов.
Классификация препаратов от повышенного давления
Причины гипертонии
Когда нужно вызвать врача на дом при повышении давления?
Общепринятые показатели АД – 120/80. Параметры могут незначительно варьировать в зависимости от времени суток, физической активности и возраста человека.
Таблица – Показатели артериального давления и рекомендации
Какие обезболивающие можно при почечной недостаточности
Введение
Боль – это одна из самых частых жалоб пациентов в клинической практике, так как она является симптомом бесчисленного множества заболеваний. В целом хроническая боль (не связанная со злокачественными новообразованиями) наблюдается у 11–14% общей популяции. У диализных пациентов, по данным Murtagh et al., встречаемость боли составляет 47% (от 8 до 82%). В то же время недостаточно данных в отношении пациентов с пре-тХПН, или пациентов с ХЗП 1–4 стадий. В недавнем небольшом исследовании, в котором принимали участие 130 пациентов с ХЗП (из специализированного нефрологического центра в Лос-Анджелесе), острая и хроническая боль наблюдалась у 70% пациентов. Источники боли – скелетно-мышечная система (62%), желудочно-кишечный тракт (13%), мочеполовая система (10%), гематологические/онкологические заболевания (10%), болезни центральной и периферической нервной системы (9%), сердечно-сосудистой системы (7%) и другие (10%).
Так как боль является распространенной проблемой, оказывающей отрицательное влияние на качество жизни, и потому что боль и ее лечение могут приводить к определенным осложнениям, очень важно своевременно выявлять и корригировать болевой синдром у пациентов с ХЗП.
Физиология боли
Ощущение острой боли возникает в результате прямой стимуляции ноцицепторов (болевых рецепторов).
Если боль продолжается более 3 месяцев, или же дольше, чем требуется для полного заживления тканей, она называется хронической. Хроническая боль может возникать при длительно сохраняющемся тканевом поражении в результате постоянной стимуляции ноцицепторов, при поражении/заболевании соматосенсорной системы (нейропатическая боль) или посредством других, неизвестных механизмов. При тканевом поражении ноцицепторы стимулируются под действием воспалительной инфильтрации и клеток, участвующих в воспалительной реакции. Такая боль называется воспалительной. Считается, что воспалительная боль необходима для ограничения подвижности в пораженной области до выздоровления.
По определению Международной ассоциации изучения боли (International Association for the Study of Pain), нейропатическая боль – это боль, возникающая как прямое следствие поражения или заболевания соматосенсорной системы. Механизмы нейропатической боли:
Найдено объяснение патофизиологии различных нейропатических болевых синдромов, однако механизмы развития многих других болевых синдромов все еще предстоит изучить. Многие болевые синдромы, классифицируемые как не-нейропатические (миофасциальные головные боли, фибромиалгия, хроническая боль в шее и спине, и др.), обладают характеристиками нейропатической боли при отсутствии известного поражения или дисфункции нервной системы.
Клинические проявления боли
Чаще всего острая боль описывается как острая, ноющая или пульсирующая. Острую соматическую боль, в отличие от острой висцеральной боли, легко описать и локализовать. Острая боль обычно проходит в течение нескольких дней или недель. Что касается хронической боли, часто бывает сложно определить ее этиологию и продолжительность. Выделяют не-нейропатическую и нейропатическую боль, отличающиеся по характеру и течению.
Таблица 1. Симптоматика при распространенных не-нейропатических и нейропатических болевых синдромах
Оценка интенсивности боли
Помимо необходимости определения длительности и качественных характеристик болевого синдрома, для правильного выбора препаратов важно оценить интенсивность боли.
Лечение болевого синдрома
Нефармакологические методы
В случаях острой боли дополнением к фармакотерапии могут быть местные тепловые/холодовые процедуры. Поверхностно применяемое тепло может уменьшить локальный мышечный спазм и боль в острой фазе поражения, криотерапия (пакеты со льдом) способна уменьшать активность локального метаболизма, острого воспаления и, следовательно, интенсивность боли. В физиологических исследованиях было показано, что криотерапия, по сравнению с тепловой терапией, обладает большим восстанавливающим и терапевтическим эффектом, а местное применение оказывает преимущественно паллиативное действие.
При хронической боли для реабилитации могут использоваться такие методы, как программа физических упражнений в сочетании с такими методами физиотерапии, как чрескожная электрическая стимуляция (TENS), местная тепловая/холодовая терапия, ультразвук. В исследованиях с моделированием воспаления на животных было обнаружено, что TENS может изменять восприятие боли путем воздействия на периферическую нервную систему, спинной мозг и нисходящие ингибирующие пути. Метод TENS предлагается для использования при острой и хронической боли, но, по всей видимости, он наиболее эффективен при послеоперационной боли, остеоартрите и хронической скелетно-мышечной боли. Эффективность ультразвуковой терапии при скелетно-мышечной боли остается сомнительной.
Фармакотерапия боли у пациентов в общей популяции (без ХЗП)
Правильный выбор препаратов для лечения болевого синдрома основан на понимании этиологии боли, и зависит от продолжительности и интенсивности боли, и, если это возможно, следует учитывать патофизиологию болевого синдрома. Обычно при слабой острой боли для начальной терапии используются НПВП или ацетаминофен (парацетамол). При слабой хронической боли выбор препарата для начальной терапии зависит от этиологии и/или патофизиологии (см. таблицу 2, где представлены сведения по выбору препарата для начальной терапии, основанные на доказательной медицине). Дальнейшее изменение схемы лечения зависит от достигнутой степени контроля болевого синдрома.
Таблица 2. Фармакотерапия распространенных не-нейропатических и нейропатических болевых синдромов
| Болевой синдром | Предпочтительные препараты для начальной терапии |
|---|---|
| Не-нейропатические болевые синдромы | |
| Хроническая головная боль напряжения | НПВП, ацетаминофен; при необходимости – комбинация с трициклическими антидепрессантами |
| Трансформированная мигрень | Трициклические антидепрессанты |
| Хроническая боль в шее или в спине | Трициклические антидепрессанты |
| Фибромиалгия | Циклобензапин (циклобензаприн), трамадол; при необходимости – комбинация с трициклическими антидепрессантами, прегабалином |
| Миофасциальный болевой синдром | НПВП; при необходимости – трициклические антидепрессанты |
| Нейропатические болевые синдромы | |
| Постинсультная боль | Трициклические антидепрессанты; при необходимости – габапентин. |
| Невралгия тройничного нерва | Антиконвульсанты (т.е. карбамазепин); при необходимости – комбинация с баклофеном |
| Ишалгия | Преднизолон, диклофенак; при необходимости – комбинация с трициклическими антидепрессантами |
| Комплексный региональный болевой синдром | Острый: преднизон; хронический: кальцитонин, если боль связана с иммобилизацией или ограничением подвижности |
| Диабетическая нейропатия | Трициклические антидепрессанты, габапентин; при необходимости – прегабалин, трамадол, дулоксетин |
| Фантомная боль | Габапентин; при необходимости – трамадол |
В 1986 г. ВОЗ рекомендовало основанный на доказательной медицине трехступенчатый подход к фармакотерапии слабой (1–3 балла по 10-балльной шкале), средней (4–6 баллов) или сильной (7–10 баллов) боли при онкологических заболеваниях, который был впоследствии адаптирован для других групп пациентов, в том числе с ХЗП и тХПН, со стойкой болью, связанной или не связанной со злокачественными новообразованиями.
Таблица 3. Опиаты, используемые при лечении болевого синдрома
| Способ введения | Относительная активность (по сравнению с пероральной лекарственной формой морфина*) | Коррекция дозы при нарушении функции почек | ||||
|---|---|---|---|---|---|---|
| Слабые опиатные анальгетики | ||||||
| Пропоксифен | Перорально | 0,1 | Предлагаемый способ корректировки дозы указан ниже в тексте, точные сведения отсутствуют | |||
| Дигидрокодеин | Перорально | 0,1 | Предлагаемый способ корректировки дозы указан ниже в тексте | |||
| Меперидин | Перорально | 0,1 | При необходимости использования препарата соблюдать крайние меры предосторожности; не использовать при хронических болевых синдромах | |||
| Трамадол | Перорально | 0,2 | СКФ * Относительная активность опиатов для перорального применения (за исключением фентанила, выпускаемого в виде пластыря), по сравнению с морфином для перорального применения. Изменение дозы следует проводить под контролем фармацевта, и в зависимости от клинического состояния пациента. При отмене одного опиата и назначении другого опиата рекомендовано использовать более низкие дозы. На каждой ступени обезболивающей терапии можно использовать вспомогательные анальгетики, в зависимости от этиологии боли или сопутствующих симптомов. Это трициклические антидепрессанты при хронических болевых синдромах, кортикостероиды при воспалительных процессах, противоэпилептические препараты при нейропатической боли, миорелаксанты при скелетно-мышечной боли и бифосфонаты при костных болях, связанных со злокачественными новообразованиями (таблица 2). Таблица 4. Лечение болевого синдрома у пациентов с ХЗП
| |||









