Какие препараты можно при миастении
Основные направления лечения миастении — улучшение нервно-мышечной передачи применением ингибиторов холинэстеразы (антихолинэстеразные препараты, АХЭП), воздействия на вилочковую железу и на иммунную систему.
Ингибиторы холинэстеразы или антихолинэстеразные препараты — это прозерин, пиридостигмина бромид и оксазил. Прозерин применяется подкожно в инъекциях (ампулы по 1-2 мл 0,05 % раствора) и внутрь в таблетках по 0,015 г; пиридостигмина бромид (калимин, мес-тинон) также подкожно (ампулы по 1 мл 0,5 % раствора) и внутрь (таблетки по 0,06 г); оксазил (амбеноний, мети-лаза) — внутрь (таблетки по 0,005 г).
Дозы лекарств при миастении подбираются индивидуально. Следует учитывать, что продолжительность действия прозерина при пероральном приеме — 2-4 ч, пиридостигмина бромида — 4-6 ч, оксазила — 6-8 ч. Прием одной таблетки прозерина эквивалентен приему одной таблетки калимина и двух таблеток оксазила (соответственно, 15, 60 и 10 мг). Прозерин используется также в качестве обязательного диагностического теста. В то же время ингибиторы холинэстеразы, особенно прозерин, вызывают побочные явления (саливацию, дискомфорт со стороны желудочно-кишечного тракта, понос, бронхорею, мускариновый эффект).
Для длительного лечения миастении применяется, как правило, пиридостигмина бромид в индивидуальной дозировке — чаще 60—120 мг 3—4 раза в сутки. Препарат лучше применять после приема небольшого количества пищи (для уменьшения побочного влияния на желудочно-кишечный тракт).
Действие ингибиторов холинэстеразы при миастении усиливается при добавлении хлорида калия или калийсберегающих средств. Хлорид калия применяется внутрь по 0,5-1,0 г/сут (в молоке, соке или воде во время еды). Блокада проводящей системы сердца и нарушение функции почек служат противопоказанием. Калийсберегающим средством выбора является спиронолактон (верошпирон, альдактон). Препарат задерживает калий в клетках организма. Назначается по 0,025—0,05 г 3-4 раза в день; его не следует применять в первом триместре беременности, при мастопатии и гинекомастии.
Другим направлением в лечении миастении является коррекция иммунологических расстройств. Наиболее эффективным оказалось применение глюкокортикоидов. В настоящее время общепринято назначение их в повышенной дозе через день. Это не подавляет собственную глюкокортикоидную функцию надпочечников в дни перерыва приема этих препаратов. Дозы— 1—1,5 мг/кг в сутки. Эффект наступает на 4-6-й день лечения. После достижения и закрепления стойкого терапевтического эффекта дозы постепенно снижаются до 50 % от максимальной. В случае сохранения эффекта в дальнейшем можно постепенно (на 5 мг в месяц) осторожно уменьшать дозу. Как правило, удается достичь дозы 10—20 мг через день, которая сохраняется на много лет. Если при снижении дозы наступает ухудшение, дозу несколько повышают до компенсации состояния больного либо применяют другие методы лечения.
В последние годы принята пульс-терапия миастении преднизолоном в дозе 30 мг/кг на одно введение внутривенно. Этот метод показан при тяжелом состоянии больных, находящихся, как правило, в отделениях интенсивной терапии или реанимации, что в большинстве случаев ведет к выраженному улучшению.
Побочные явления при глюкокортикоидной терапии миастении общеизвестны: воспалительные и язвенные изменения со стороны желудка и двенадцатиперстной кишки, вегетативные расстройства, гипергликемия (возможен стероидный диабет), остеопороз позвоночника (возможна гормональная спондилопатия), кушингоид.
Рекомендации по лечению миастении и миастенического синдрома Ламберта-Итона в период эпидемии COVID-19
Коронавирусное заболевание 2019 г. (COVID-19) – это новое заболевание, причиной которого является новый коронавирус 2-го типа, вызывающий тяжелый острый респираторный синдром (SARS-CoV-2). Симптомы заболевания могут быть различными; как правило, они включают в себя лихорадку, кашель, симптомы со стороны органов дыхания, диарею, снижение обоняния и вкуса. Тяжесть заболевания варьирует от легкой до тяжелой, и у некоторых пациентов вирус может привести к пневмонии, острому респираторному дистресс-синдрому и смерти. Почти каждая страна мира охвачена этим вирусом, и в настоящее время оно расценивается Всемирной организацией здравоохранения как пандемия. На данный момент не существует доказанных методов лечения этого вируса и вакцины для предотвращения инфекции.
В настоящее время нет данных о том, как COVID-19 влияет на пациентов с миастенией/миастеническим синдромом Ламберта-Итона (МСЛИ) или на пациентов с другими заболеваниями, у которых проводится иммуносупрессивная терапия. Однако, поскольку большинство пациентов с миастенией получают иммуносупрессивную или иммуномодулирующую терапию, и у них может иметь место слабость дыхательной мускулатуры, то существует теоретическая обеспокоенность тем, что у пациентов с миастенией/МСЛИ риск инфицирования или более тяжелого течения COVID-19 может быть выше.
Пациенты с миастенией и МСЛИ обратились за рекомендациями по применению терапии во время пандемии COVID-19. Существуют многочисленные документы, в которых делается попытка внести ясность в этот вопрос и дать рекомендации по лечению, однако различия между этими рекомендациями вызывают путаницу. В том, что касается иммунотерапии, мнения значительно варьируют в зависимости от страны: где-то предписывается в основном ориентироваться на позицию конкретной организации и врача, проводящего лечение, а где-то предлагается модель совместного принятия решений. Приведенные ниже рекомендации были разработаны группой экспертов по миастении. Мы признаем, что на сегодняшний день отмечается дефицит рецензируемых публикаций, касающихся COVID-19 у пациентов с миастений или с иммунодефицитом.
Экспертная группа по миастении считает, что решения в отношении лечения миастении должны приниматься в индивидуальном порядке лечащим врачом совместно с пациентом. На основании этой экспертной рекомендации (23 марта 2020 г.) предлагается следующее:
1 Пациенты с миастенией должны следовать соответствующим национальным рекомендациям1 и любым дополнительным рекомендациям для лиц в группе риска тяжелого течения COVID-19.
Пациенты, уже получающие лечение миастении/МСЛИ
2 Пациенты с миастенией/МСЛИ должны продолжать текущее лечение, и мы рекомендуем не прекращать лечение какими-либо текущими препаратами, если обратное не обсуждалось отдельно и не рекомендовано лечащим врачом.
3 Отсутствуют научные доказательства того, что симптоматическая терапия, такая как применение пиридостигмина или 3,4-диаминопиридина, увеличивает риск инфекции, и лечение этими препаратами не должно прекращаться, если для этого нет других клинических причин.
4 Несмотря на отсутствие убедительных доказательств, рекомендуется, чтобы пациенты с миастенией, которые уже получают иммуносупрессивную терапию2,3, крайне ответственно подходили к соблюдению социального дистанцирования, в том числе избегали общественных мест, скопления людей, переполненного общественного транспорта и, по возможности, использовали альтернативы очным консультациям (например, телемедицинские консультации), если это допустимо с клинической точки зрения.
5 При принятии решения об изменении или прекращении текущей иммуносупрессивной терапии3, что сопряжено с риском повышения активности заболевания и/или развития обострения или миастенического криза, пациенты с миастенией и их лечащие врачи должны соотносить специфические риски (например, возраст, сопутствующие заболевания, местоположение) и пользу от такого решения.
Инфузионная терапия, внутривенные иммуноглобулины и плазмообмен
6 Инфузионная терапия некоторыми препаратами при миастении может потребовать поездок в стационар или центр инфузионной терапии, и мы настоятельно рекомендуем принимать решение об этом, основываясь на распространенности COVID-19 в данном регионе и соотношении «риск/польза» от терапии для конкретного пациента. Врач должен иметь возможность дать пациенту рекомендации с учётом ситуации в данном регионе и, по возможности, рассмотреть вопрос о переходе на инфузии на дому.
7 В настоящее время нет доказательств того, что лечение внутривенным иммуноглобулином (ВВИГ)4 или терапевтический плазмообмен сопряжены с каким-либо дополнительным риском инфицирования COVID-19. Тем не менее, лечение ВВИГ должно основываться на индивидуальных потребностях пациента, и следует избегать неизбирательного применения иммуноглобулина. Как правило, плазмообмен и ВВИГ назначаются при обострении. Тем не менее, рабочая группа понимает, что у некоторых пациентов они применяются в качестве поддерживающего лечения, которое следует продолжать, однако при этом могут потребоваться дополнительные меры предосторожности, связанные с необходимостью поездок в медицинское учреждение и обратно.
8 В настоящее время нет доказательств того, что ингибирование комплемента с помощью моноклонального антитела экулизумаба увеличивает восприимчивость к COVID-19 или влияет на исход инфекции.
Анализы крови для контроля текущего лечения
9 Следует соотнести риск и пользу от рутинного мониторинга показателей крови в данный период. Некоторые методы лечения миастении требуют частого контроля показателей крови, и решения о необходимости продолжения проведения анализов, что требует от пациента покидать свой дом, следует принимать индивидуально, основываясь на распространенности COVID-19 в данном регионе.
Что следует учитывать, начиная иммуномодулирующую терапию у пациентов с миастенией/МСЛИ в данный период?
10 Перед началом лечения препаратами, снижающими количество B-лимфоцитов2 (например, ритуксимабом), врачи должны учитывать риск ухудшения течения миастении или развития криза, а также риск заражения вирусной инфекцией. Может быть целесообразным отложить начало лечения препаратами, снижающими количество B-лимфоцитов, до тех пор, пока пик вспышки в данном регионе не пройдёт. В то же время риск откладывания лечения этими препаратами у отдельных пациентов может превзойти риск развития тяжелой инфекции COVID-19, и это необходимо подробно обсудить с пациентом.
Рекомендации для пациентов, участвующих в текущих клинических исследованиях
11 В настоящее время проводится множество клинических исследований у пациентов с миастенией, и мы настоятельно рекомендуем, чтобы любое решение, касающееся очной оценки и лечения пациента в рамках клинического исследования, учитывало наилучшие интересы пациента. В настоящее время нет доказательств того, что ингибиторы комплемента или блокаторы неонатальных Fc-рецепторов могут увеличить риск заражения вирусной инфекцией, однако рабочая группа рекомендует соблюдать дополнительные меры предосторожности (как в пункте 4 выше), чтобы свести этот риск к минимуму. В клинических исследованиях это также должно обсуждаться и утверждаться спонсором исследования, Экспертным советом организации и медицинским монитором.
Есть ли обоснованные доказательства в пользу применения каких-либо препаратов для лечения COVID-19?
12 В новостях и социальных сетях упоминаются различные лекарственные препараты, которые, как утверждается, могут принести пользу при лечении COVID-19 (например, хлорохин, азитромицин, противовирусные препараты и т.д.), однако в настоящее время их эффективность не была показана или не было проведено их систематического изучения. Пациенты должны быть осведомлены, что некоторые из этих препаратов могут ухудшить течение миастении, и не должны применять их без специального разрешения врача. Если будут получены новые данные и появятся предположения о пользе применения тех или иных препаратов при COVID-19, то эти препараты следует использовать под строгим медицинским наблюдением, взвесив риск и пользу от их применения для каждого конкретного пациента.
Должны ли пациенты с миастенией или МСЛИ вакцинироваться?
13 Вакцинация может защитить от различных инфекций/инфекционных агентов. Однако в текущей ситуации у данной группы пациентов рекомендуется использовать только инактивированные вакцины. Для COVID-19 в настоящее время доступных вакцин нет.
Что если пациенты уже заразились COVID-19?
14 В большинстве случаев у пациентов с COVID-19 заболевание протекает в легкой форме, и они должны продолжить лечение миастении/МСЛИ в соответствии с наилучшей текущими стандартами. Может возникнуть необходимость в увеличении дозы кортикостероидов, как предусмотрено стандартным протоколом в случае развития инфекции. Однако, если симптомы инфекции являются тяжёлыми (требуют госпитализации), то, возможно, стоит рассмотреть вопрос о временной приостановке текущей мощной иммуносупрессивной терапии, особенно если у пациента развились сопутствующие суперинфекция/сепсис. В этом случае не следует применять препараты, снижающие клеток иммунной системы; применение иммуносупрессивных препаратов с менее сильным действием (азатиоприн, микофенолат), вероятно, следует продолжать, так как их действие сохраняется дольше, для выведения препарата требуется больше времени, а восстановление их эффекта занимает несколько месяцев.
15 В большинстве случаев решения об эскалации терапии должны приниматься в индивидуальном порядке в зависимости от относительной тяжести COVID-19 и миастении.
Решения относительно применения иммунотерапии должны приниматься в индивидуальном порядке пациентом с миастенией и лечащим врачом. По дополнительным вопросам следует обратиться к лечащему врачу.
Мы продолжаем следить за быстро меняющейся ситуацией, и эти рекомендации могут быть изменены по мере поступления данных.
Примечания
1 Этот список не является исчерпывающим, в нем приведены лишь примеры рекомендаций. Ознакомьтесь с последними рекомендациями для каждой страны/региона:
2 Препараты, снижающие количество B-лимфоцитов, включают в себя ритуксимаб, окрелизумаб.
3 Препараты для иммунотерапии, отмена которых сопряжена с риском развития серьезное повышения активности заболевания, развития рецидива и обострения/миастенического криза, включают в себя кортикостероиды, азатиоприн, микофенолата мофетил, метотрексат, циклоспорин, такролимус и другие.
4 Иммуномодулирующие препараты: внутривенный иммуноглобулин (ВВИГ), подкожный иммуноглобулин.
Миастения
Миастения – это патология, которая проявляется чрезмерной утомляемостью мускулатуры. В основе развития заболевания лежат аутоиммунные процессы, то есть выработка организмом антител против собственной ткани. Болезнь чаще всего возникает у молодых пациентов и без своевременной помощи врачей нередко приводит к глубокой инвалидизации и даже летальному исходу.

Общая информация
Любая мышца сокращается под влиянием нервного импульса. Он передается от нерва к мышечному волокну через специальное соединение, которое называется синапс. Во время прохождения импульса в нем выделяется большое количество ацетилхолина, который служит медиатором процесса. Повышение его концентрации приводит к возбуждению рецепторов мышцы и провоцируют сокращение волокна.
При миастении организм начинает активно вырабатывать антитела к рецепторам, реагирующим на повышение концентрации ацетилхолина. В результате они постепенно разрушаются, и качество реакции мышцы на возбуждение постоянно ухудшается. Чем интенсивнее работает мускулатура, тем заметнее снижается качество работы синапса. По мере прогрессирования патологического процесса разрушение захватывает все большее количество рецепторов, что может привести к полной потере способности к сокращению, т.е. параличу.
Причины возникновения
В настоящее время врачи и ученые не смогли найти точную причину развития миастении. Среди наиболее распространенных теорий, объясняющих биомеханизм развития заболевания, популярностью пользуется тимогенная. Считается, что антитела вырабатываются в тимусе (вилочковой железе). Она играет важную роль в формировании детского иммунитета, но по мере взросления подвергается обратному развитию вплоть до полной атрофии. У многих больных с миастенией обнаруживается увеличение вилочковой железы или опухоль в ее ткани, что говорит о высокой вероятности связи между этими патологиями.
Существует ряд факторов риска, которые повышают вероятность развития миастении:
Формы и симптомы
Врачи выделяют несколько форм миастении, которые отличаются друг от друга происхождением или особенностями течения. Причина и время появления специфического синдрома, характерного для нарушения нервно-мышечной проводимости, позволяют выделить две разновидности:
Среди практикующих врачей более востребована клиническая классификация миастении, которая позволяет выделить три основных формы.
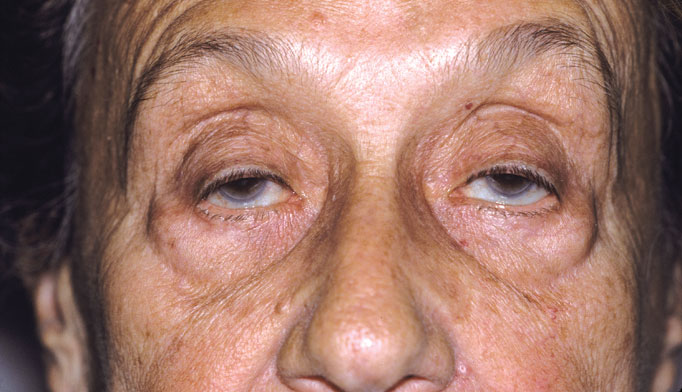
Глазная миастения
Поражение захватывает мышцы, расположенные в непосредственной близости от глазного яблока. Они отвечают за процесс открытия и закрытия глаз, их повороты в ту или иную сторону, а также настройку на близкое и дальнее расстояние. В результате пациент жалуется на:
Все симптомы становятся особенно яркими к вечеру на фоне утомления мускулатуры, а утром проходят полностью или частично.
Бульбарная миастения
В первую очередь страдают мышцы, ротовой полости, глотки, гортани, а также мимическая мускулатура. В результате у пациента существенно нарушается дикция, речь становится неразборчивой, а голос – гнусавым и хриплым. Во время жевания и глотания быстро нарастает усталость, что делает прием пищи нелегкой задачей.
Если в патологический процесс вовлекается мимическая мускулатура, мимика становится бедной и неестественной. У пациента возникают затруднения при попытке улыбнуться или оскалить зубы.
Генерализованная миастения
Эта форма заболевания встречается наиболее часто и характеризуется последовательным поражением мускулатуры всего тела. Сначала пациент начинает быстро уставать при ходьбе, а затем затрудняются движения, связанные с подъемом рук. Способность к передвижению и самообслуживанию постепенно ухудшается, что в конечном итоге приводит к инвалидизации пациента.
Все виды миастении характеризуются нарастанием симптоматики к вечеру. Это связано с физической активностью пациента в дневные часы и постепенным утомлением мышц. Чем тяжелее заболевание, тем быстрее возникают затруднения движений.
Диагностика
Миастения относится к неврологическим заболеваниям, вот почему при появлении любых подозрительных симптомов необходимо обратиться к неврологу. Нередко специалисту достаточно взглянуть на мимику и походку пациента, чтобы заподозрить патологию. Затем проводится подробный опрос, в ходе которого уточняются:
Затем врач проводит подробный осмотр с оценкой мышечного тонуса и силы, чувствительности отдельных частей тела, выраженности рефлексов. Как правило, этого хватает для постановки предварительного диагноза, который затем подтверждается объективными исследованиями:
Диагностика дополняется стандартными тестами: общий анализ крови, общий анализ мочи, электрокардиография и т.п. При необходимости список исследований расширяется.
Лечение миастении
В настоящее время врачи не имеют возможности полностью остановить процесс разрушения ацетилхолиновых рецепторов и избавить человека от симптомов миастении. Основное лечение направлено на остановку патологического процесса и достижение ремиссии, а также снижение утомляемости мускулатуры.
Основу терапии составляют средства, тормозящие работу иммунной системы: гормоны (преднизолон), цитостатики (циклоспорин), а также иммуноглобулины. Специфические препараты прозерин и калимин тормозят разрушение ацетилхолина, что позволяет увеличить его концентрацию в нервно-мышечном синапсе и, соответственно, улучшить передачу нервного импульса. Для ускорения процесса возбуждения используют препараты калия.
Специфическое лечение миастении дополняется общими средствами, в частности, антиоксидантами, стабилизирующими работу нервной системы. В зависимости от ситуации также назначаются лекарства, устраняющие побочные эффекты основных медикаментов.
При выявлении в ходе диагностики опухоли вилочковой железы проводится ее хирургическое удаление, иногда в сочетании с лучевой терапией. Показаниями к операции выступает неуклонное прогрессирование заболевания и его генерализованная форма у пациентов младше 70 лет. При идеальном результате после удаления тимуса человек практически полностью отказывается от медикаментов, а симптомы контролируются диетой и образом жизни.
При запредельно высокой концентрации антител в крови может назначаться ее искусственная очистка: плазмаферез, криофероз, иммуносорбция. Во время ремиссии проводятся курсы физиопроцедур (электрофорез, электромиостимуляция), массаж, санаторно-курортное лечение.
Осложнения
Главная опасность миастении – это миастенический криз. Как правило, это осложнение провоцируется самим пациентом, например, при самовольной отмене или замене препаратов, изменении их дозировки. Вызвать криз также могут острые инфекции, запредельные физические или психические перегрузки. В результате утомляемость мышц повышается до такой степени, что пациент не может встать с постели, принимать пищу и даже говорить.
При крайне тяжелом течении миастенического криза страдает также дыхательная мускулатура, обеспечивающая движения грудной клетки. Это состояние может стать причиной летального исхода, вот почему пациент экстренно госпитализируется в реанимационное отделение. Врачи проводят мероприятия, направленные на снижение количества антител, при необходимости человека подключают к аппарату искусственного дыхания.
Первые признаки надвигающегося миастенического криза включают:
В случае появления подобных симптомов необходимо как можно быстрее обратиться за медицинской помощью.
Профилактика
Специфической профилактики возникновения заболевания не существуют. Основные профилактические меры рассчитаны, в первую очередь, на людей, у которых уже имеется миастения, и направлены на предотвращение ухудшения. Необходимо следовать следующим правилам:
Диета
Важным аспектом профилактики миастении является соблюдение диеты. Ежедневный рацион должен быть сбалансированным по основным нутриентам (белкам, жирам, углеводам) и обладать достаточным, но не чрезмерным калоражем. Если у человека имеется избыток массы тела, рекомендуется придерживаться дефицита калорий (не более 10-15% от ежедневной нормы). В меню должны присутствовать продукты с высоким содержанием калия (картофель, бананы и т.п.). По назначению врача допускается прием поливитаминных препаратов.
Лечение в клинике «Энергия здоровья»
Миастения – это тяжелое заболевание, но врачи клиники «Энергия здоровья» имеют огромный опыт работы с такими пациентами. Это позволяет нам добиваться значительного улучшения состояния и стойкой ремиссии. Вот основные преимущества лечения в нашем медицинском центре:
Преимущества клиники
«Энергия здоровья» – это современный многопрофильный медицинский центр, оборудованный в соответствии с самыми строгими стандартами. Мы делаем все, чтобы каждый пациент получил максимально полную и эффективную медицинскую помощь вне зависимости от диагноза. К Вашим услугам:
Совсем недавно диагноз миастения звучал как приговор. Человек был по умолчанию обречен на летальный исход от постепенной парализации дыхательной мускулатуры. Современные методы лечения, хотя и не дают возможности полностью избавиться от патологии, но позволяют добиться стойкой ремиссии на долгие годы. Если Вы сами или Ваш близкий человек стали замечать беспричинную слабость мышц, особенно заметную в вечерние часы, не тяните с обращением к неврологу. Врачи клиники «Энергия здоровья» ждут вас!
ЛЕКАРСТВЕННЫЕ ПРЕПАРАТЫ И МИАСТЕНИЯ
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
Миастения – заболевание нейромышечного соединения, при котором нормальная передача нейромышечного импульса нарушается или не допускается антителами к ацетилхолиновым рецепторам (АХР).
Индуцированная лекарственными препаратами миастения
Нарушение проведения нервного импульса к мышце вследствие действия фармакологических препаратов возможно на 4 уровнях:
• пресинаптическом (средства для местной анестезии);
• нарушение выхода АХ из пресинаптических везикул;
• блокада постсинаптических АХР (курареподобное действие);
• ингибирование распространения импульса в концевой пластинке двигательного нерва из-за прерывания постсинаптического потока ионов.
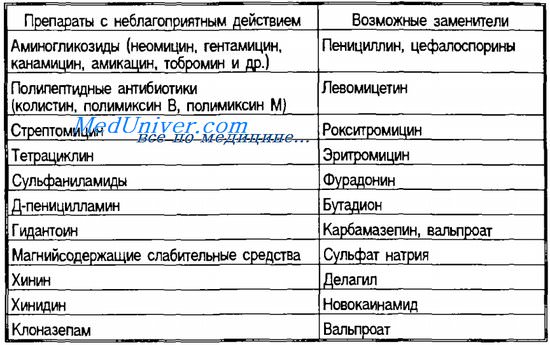
Применение ряда препаратов связано с риском индуцирования или обострения миастении. Рассматривая эти связи, авторы выделяют 3 степени (по убыванию) влияния препаратов: определенные, вероятные и возможные ассоциации.
Пеницилламин индуцирует ряд аутоиммунных заболеваний, включая миастению. У 70% больных с развившейся пеницилламининдуцированной миастенией (ПИМ) определяют антитела к АХР. Эти антитела антигенно сходны с таковыми при идиопатической миастении. Большинство больных, описанных в литературе, получали пеницилламин по поводу ревматоидного артрита. Предполагают, что препарат связывается с АХР и действует как гаптен, индуцируя образование антител к рецептору. Согласно другой теории, пеницилламин, усиливая продукцию простагландина Е1, способствует накоплению его в синапсе, что в свою очередь препятствует связыванию АХ с АХР. Поскольку ПИМ развивается преимущественно на фоне аутоиммунного заболевания, ряд авторов предполагают, что пеницилламин может демаскировать идиопатическую миастению.
Кортикостероиды являются важным дополнительным средством в лечении миастении. Однако использование данных препаратов ассоциируется с миопатией, возникающей обычно при их длительном применении в результате усиленного катаболизма в мышцах; она затрагивает преимущественно проксимальные скелетные мышцы. Кортикостероидиндуцированная миопатия может «наложиться» на миастению. Транзиторное обострение миастении при использовании высоких доз кортикостероидов часто встречается, и об этом следует помнить. Но это не значит, что нужно отказаться от назначения кортикостероидов при тяжелой миастении. Многие клиницисты используют кортикостероиды как препараты первой линии при обострениях миастении.
Антихолинергические препараты теоретически могут нарушать нейромышечную передачу в концевой пластинке двигательного нерва вследствие конкурентного подавления связывания АХ с постсинаптическими рецепторами. Описано возникновение миастенических симптомов у больного паркинсонизмом под влиянием тригексифенидила гидрохлорида.
Антибактериальные препараты (ампициллин натрий, имипенем и циластатин натрий, эритромицин, пирантел памоат) могут вызвать значительное ухудшение состояния и/или обострение симптомов миастении.
Сердечно-сосудистые средства. Описан случай усиления птоза и диплопии, присоединения дисфагии и слабости скелетных мышц у больной миастенией после приема пропафенона гидрохлорида, что связывают со слабым b-блокирующим эффектом данного препарата. Описан случай клинического ухудшения миастении на фоне лечения верапамилом гидрохлоридом. Этот эффект может быть связан с редукцией содержания внутриклеточного ионизированного кальция, что, в свою очередь, может нарушить обратный поток ионов калия.
Хлорохин фосфат – антималярийный и противоревматический препарат, способный индуцировать миаcтению, хотя и значительно реже, чем пеницилламин.
Блокаторы нейромышечной проводимости применяют при миастении с осторожностью в связи с риском развития длительных параличей. Предшествующее лечение пиридостигмином снижает ответ на недеполяризующие нейромышечные блокаторы.
Глазные препараты пропаракаин гидрохлорид (антимускариновый мидриатик) и тропикамид (местный анастетик) при последовательном применении вызвали внезапную слабость и птоз у больной миастенией.
Прочие лекарственные препараты. Ацетазоламид натрий снизил реакцию на эдрофониум у 7 больных миастенией, что, возможно, связано с подавлением карбоангидразы. При изучении гиполипидемического препарата декстрокарнитина-левокарнитина у 3 больных с терминальной стадией патологии почек развилась слабость жевательных мышц и мышц конечностей. На фоне лечения a-интерфероном описано 3 случая развития миастении. Обострение миастении зарегистрировано при назначении метокарбамола по поводу болей в спине. Рентгеноконтрастные препараты (иоталамическая кислота, диатризоат меглюния) в отдельных случаях вызывали обострение миастении, однако, по мнению авторов, миастения не является противопоказанием для применения рентгеноконтрастных препаратов.
Авторы пришли к заключению, что ряд препаратов при миастении следует назначать с осторожностью. Назначая новый препарат, следует проводить тщательное наблюдение на предмет выявления генерализованной мышечной слабости и особенно таких симптомов, как птоз, дисфагия, затруднение жевания, дыхательная недостаточность. Индукция ятрогенной миастении связана с применением пеницилламина.
Wittbrodt ЕТ, Pharm D. Drugs and Myasthenia Gravis. Arch Intern Med 1997;157:399–408.