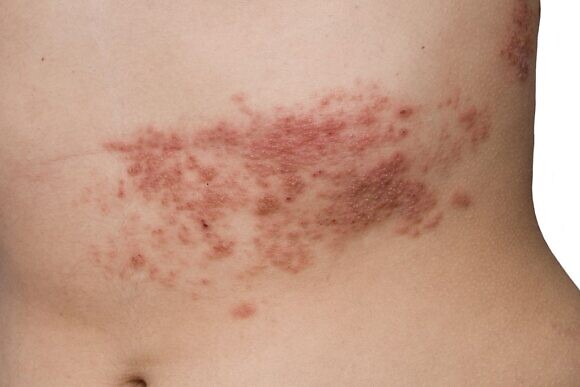
Лечение опоясывающего герпеса у взрослых

В случае опоясывающего лишая к появлению клинических симптомов и высыпаниям на коже приводит вирус герпеса 3 типа, Varicella zoster. Этот вирус также вызывает хорошо известную ветряную оспу. Выходит, что один и тот же вирус вызывает сразу два заболевания? Но как такое может быть? Давайте разбираться!
Когда организм человека встречается с вирусом Varicella zoster впервые, чаще всего развивается ветряная оспа. И обычно это происходит в детском возрасте, хотя в редких случаях заболевание может развиться и у взрослого человека. О том, что происходит, когда вирус дает о себе знать во второй раз, читайте далее. Также узнаете о том, как подобрать лекарство от опоясывающего герпеса.
Всем известно, что вирусы герпеса никогда не покидают организм, и Varicella zoster здесь не исключение. Проникая в скопления нервных клеток, он «впадает в спячку» и часто остается с нами навсегда, никак себя не проявляя. Однако, под воздействием внешних факторов вирус все-таки может «проснуться», вызывая при этом опоясывающий лишай. Также к развитию опоясывающего герпеса может привести контакт с больным ветряной оспой. Это происходит, когда человек, чаще пожилой, у которого снижены показатели иммунитета, контактирует с больным ребенком. Даже самое название вируса представляет интерес: «варицеллой» чаще называют именно ветряную оспу, а «зостер», что в переводе означает «ремень», ассоциируется с лишаем, так как характерная для этого заболевания сыпь появляется именно в области нижней части спины и живота.
Итак, мы выяснили, что опоясывающий герпес (опоясывающий лишай, герпес зостер, herpes zoster, ОГ) является вирусным заболеванием кожи и нервных тканей, которое возникает как результат реактивации вируса герпеса III типа (Human herpesvirus) подсемейства Alphaherpesviridae, семейства Herpesviridae. Встречается он примерно у 15 человек из 100 и проявляется у каждого четвертого взрослого из тех, кто ранее переболел ветряной оспой.
Важно помнить, что опоясывающий герпес у взрослых требует иного подхода к терапии: лекарства, которые педиатр рекомендует детям от ветряной оспы, не помогут. Терапию для лечения опоясывающего герпеса должен назначать врач-терапевт или врач-дерматолог после осмотра пациента и с учетом его анамнеза.
Как вирус герпеса зостер проникает в организм и как проявляется
Чаще всего первичное инфицирование вирусом, вызывающим ОГ, происходит в детском возрасте, когда ребенок заражается ветрянкой воздушно-капельным путем. После выздоровления вирус длительное время продолжает персистировать в области периферических нервных сплетений, спинальных ганглий (ограниченных скоплений нейронов) и ганглий мозга. К реактивации вируса могут привести иммунодефицитные состояния, когда естественная защита ослабевает и заболевание получает возможность «развернуться» в полную мощь.
Главные факторы, которые могут спровоцировать появление ОГ:
Опоясывающий герпес: симптомы и лечение
В отличие от ветряной оспы, при опоясывающем лишае не наблюдается резких вспышек заболеваемости, как в детских коллективах, также отсутствует и сезонная зависимость. Хотя некоторые ученые отмечают, что ОГ чаще встречается в теплое время года и поздней осенью. Тяжесть течения заболевания зависит от возраста. Дети, которые тоже болеют опоясывающим лишаем после перенесенной ветрянки, а также лица молодого возраста обычно переносят болезнь более благоприятно, чем пожилые люди.
Среди основных симптомов опоясывающего герпеса – кожные проявления и неврологические расстройства. Большинство инфицированных сталкивается с общеинфекционными клиническими признаками, которые проявляются в виде повышения температуры тела, головной и мышечной боли, тошноты, слабости, увеличения регионарных лимфатических узлов. Интенсивность проявления этих симптомов варьируется у каждого пациента. Продолжительность начального периода составляет примерно четыре-пять дней.
Клинические признаки ОГ могут быть похожими на плеврит, невралгию тройничного нерва и даже синдром острого живота, например, аппендицит, который требует немедленной помощи специалиста. Поэтому при общем плохом самочувствии и появлении на коже высыпаний любой природы необходимо сразу же обратиться к врачу.
В месте высыпаний перед появлением сыпи могут ощущаться легкие зуд и жжение. Потом на коже появляются розовые пятна круглой или неправильной формы, которые не склонны к слиянию, они отечные и немного приподнятые над поверхностью кожи. Затем на коже появляются везикулы с жидким серозным содержимым. Через несколько дней пузырьки подсыхают, на их месте появляются серозные корки, которые со временем отпадают и на их месте появляются пигментированные участки кожи. При правильном лечении снижается температура тела и исчезают симптомы общей интоксикации организма.
Как лечить опоясывающий герпес геморрагической, гангренозной абортивной и других форм
Кроме наиболее часто встречаемой формы опоясывающего лишая, о которой идет речь выше, также встречаются другие, которые могут выглядеть не совсем обычно и даже пугающе для неподготовленного человека. Например, при геморрагической форме везикулы заполняются кровянистым содержимым, поэтому на теле сыпь выглядит как пятна темно-коричневого цвета. Иногда везикулы не заживают бесследно, по разным причинам их дно некротизируется, после чего на коже остаются рубцы. Абортивная форма ОГ характеризуется появлением практически незаметных визуально папул (пузырьки не образуются), поэтому пациент не обращается к врачу.
При буллезной форме пузырьки на коже достаточно крупные, они могут сливаться в единый конгломерат с неровными краями. Их повреждение может приводить к инфицированию ранки, после чего может начаться гнойный процесс. В самых тяжелых случаях везикулы сливаются в обширные области, которые со временем некротизируются. В этом случае речь идет уже о гангренозной форме. Чаще эта форма развивается у пожилых людей, у лиц с язвенной болезнью и сахарным диабетом. В данном случае пациенту может быть необходима госпитализация и комплексное лечение.
Одна из главных целей лечения опоясывающего герпеса у взрослых, которые не требуют лечения в стационаре, – максимально быстрое купирование клинических симптомов заболевания (высыпаний и субъективных ощущений). Это обусловлено тем, что в зависимости от длительности цитопатического (приводящего к дегенеративным изменениям в клеточных структурах) действия вируса варицелла-зостер на клетки пораженных нервов значительно возрастает риск развития постгерпетической невралгии и других осложнений.
Возможные последствия отказа от лечения опоясывающего герпеса
ОГ приводит к многочисленным поражениям периферического и центрального отделов нервной системы. Чаще всего встречается такое осложнение, как постгерпетическая невралгия. Она проявляется в виде сильных болей, которые сохраняются или появляются через несколько недель и даже месяцев после появления первых высыпаний. Человек ощущает жгучие, резкие и приступообразные боли в области расположения сыпи. Этот симптом особенно усиливается по ночам. Особенно часто с таким осложнением болезни сталкиваются пожилые люди. Также встречаются случаи, когда вирус опоясывающего герпеса поражает брюшные мышцы и мочевой пузырь.
Кроме того, ОГ может поразить нервы, которые находятся в черепе. Подобное поражение может затронуть мозговые оболочки, что приводит к массе проблем со здоровьем. Одна из них – это поражение офтальмической ветви тройничного нерва, что неблагоприятно влияет на зрение.
Исследователи утверждают, что персистирующая, т.е. упорно протекающая и периодически вспыхивающая герпетическая инфекция может привести иммунную защиту организма к так называемой клеточной депрессии. Без поддержки в виде правильного лечения и возможности полноценно защитить себя организм может столкнуться с самыми разными осложнениями со стороны функционирования различных органов и систем.
Диагностика и правильное лечение опоясывающего герпеса у взрослых
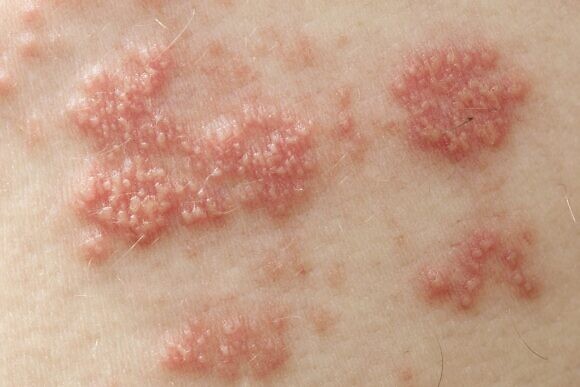
Диагностика ОГ является преимущественно клинической, для подтверждения диагноза может потребоваться проведение лабораторных исследований. Также необходимо дифференцировать это заболевание от других похожих. Для этой цели широко применяется метод полимеразной цепной реакции (ПЦР), иммуноферментный анализ (ИФА) и иммунофлуоресцентный анализ, которые обычно не оставляют сомнений в диагнозе. Кроме того, могут потребоваться результаты общего и биохимического анализа крови, общего анализа мочи. При развитии генерализованной формы врач может дополнительно назначить анализ на ВИЧ.
Лечение ОГ чаще всего проводят амбулаторно, оно должно быть комплексным и включать как этиологические, так и патогенетические средства. Эффективность терапии во многом зависит от сроков начала лечения: чем раньше вы обратитесь к врачу и начнете лечение, тем быстрее наступит выздоровление и тем ниже будут риски развития осложнений.
Опоясывающий герпес: лечение народными средствами
Не стоит слепо доверять советам родственников и знакомых, не имеющих медицинского образования. Любые настойки, ванночки, растирания и аппликации на кожу могут принести вред, усилить зуд и расширить область появления высыпаний. Ведь во многих случаях народная медицина может не только не помочь избавиться от заболевания, но и быть небезопасной.
Опасность кроется и в том, что во время экспериментов с самолечением заболевание прогрессирует, у человека ухудшается самочувствие и могут развиться осложнения, что усложняет процесс лечения тогда, когда все же появляется решимость обратиться к врачу. Помните, что аргумент «даже если не поможет, то не навредит» в этом случае не работает. При подозрениях на опоясывающий лишай необходимо сразу же обратиться к врачу и начать лечение проверенными лекарственными препаратами.
Опоясывающий герпес: лечение, препараты и методы терапии
В настоящее время все методы лекарственного лечения и профилактики ОГ можно объединить в три основные группы, куда входят химиотерапия (прием ациклических нуклеозидов), иммунотерапия и комбинация этих двух групп, где пациент одновременно принимает химио- и иммуномодулирующие препараты.
Также применяют витамины B1, В6 и В12, аскорбиновую кислоту, рутин и при необходимости – антигистаминные препараты. При сильном болевом симптоме пациенту показан прием НПВП и анальгетиков.
Многие врачи придерживаются мнения, что приема только ациклических нуклеозидов в качестве основного лечения недостаточно, подобная монотерапия себя не оправдала. i Эти препараты наиболее эффективны только в первые 72 часа от начала развития болезни, они способны подавлять только вирусы герпеса в стадии активной репликации – процессе создания двух дочерних молекул ДНК на основе родительской молекулы ДНК. Они не оказывают влияния на те вирусы, которые уже существуют и находятся в латентном, т.е. «спящем» состоянии. Кроме того, ациклические нуклеозиды не помогают восстанавливать иммунитет.
Для лечения опоясывающего герпеса на теле пациентам необходима иммунокоррекция. Поэтому в этом случае будет уместной стратегия сочетания ациклических нуклеозидов и препаратов интерферона альфа-2b, которая признана врачами обоснованной и наиболее эффективной, что отражено в клинических и методических рекомендациях.
Интерфероны – «универсальные» бойцы, которые в отличие от антител не ориентированы на определенные патогены, а представляют неспецифический (врожденный) иммунитет и
способны бороться с любыми вирусными частицами. Интерфероны способны останавливать размножение и распространение вирусных частиц или бактерий.
Противовирусный препарат ВИФЕРОН в лечении опоясывающего герпеса
Одним из препаратов, применяемых для лечения герпеса, является ВИФЕРОН – противовирусный и иммуномодулирующий препарат, который обладает рядом уникальных фармакологических свойств.
ВИФЕРОН в своем составе сочетает рекомбинантный интерферон а-2b и комплекс антиоксидантов (витамины Е и С), в присутствии которых возрастает специфическая противовирусная активность главного действующего вещества, а также усиливается его иммуномодулирующее действие, что позволяет повысить эффективность собственного иммунного ответа организма на патогенные микроорганизмы. ii
Препарат представлен в виде ректальных суппозиториев (свечи), которые обеспечивают системное действие, то есть на весь организм в целом, а также в виде мази и геля, которые способны бороться с вирусами в «воротах» инфекции: в данном случае на поверхности кожи. Наличие как местных, так и системных форм позволяет применять препараты линейки ВИФЕРОН одновременно, усиливая тем самым эффекты проводимой терапии.
Препарат в форме свечей удобен в применении и для взрослых: он не перегружает желудочно-кишечный тракт (ЖКТ), что особенно актуально для людей, страдающих гастритом и другими заболеваниями ЖКТ, а также для тех, кто принимает большое количество таблетированных препаратов (пожилые пациенты и лица с сопутствующими заболеваниями).
Для лечения герпесвирусных инфекций у взрослых применяются свечи в дозировке 1 000 000 МЕ, у беременных женщин – 500 000 МЕ с последующими поддерживающими курсами с использованием дозировки 150 000 МЕ.
ВИФЕРОН Гель в виде полоски не более 0,5 см наносят на предварительно подсушенную пораженную поверхность 3-5 раз в день в течение 5-6 дней.
Сочетание ациклических нуклеозидов с препаратом ВИФЕРОН гарантированно сокращает сроки купирования ОГ и позволяет значительно снизить риск развития осложнений за счет комбинированного противовирусного действия (нарушение размножения вируса варицелла-зостер и препятствие прямому токсическому воздействию). iii
Как применять мазь при опоясывающем герпесе
Любая противогерпетическая мазь при опоясывающем герпесе может применяться в качестве дополнения к системной терапии, но не вместо нее.
Национальное научное общество инфекционистов и Московский научно-практический центр дерматовенерологии и косметологии рекомендуют включать препарат ВИФЕРОН в комплексную терапию опоясывающего герпеса у детей и взрослых, включая беременных женщин. iv
Справочно-информационный материал
Автор статьи
Врач общей практики
i Клинические рекомендации «Опоясывающий лишай [herpes zoster] взрослых». Утверждены на заседании Пленума правления Национального научного общества инфекционистов 30 октября 2014 года. Код протокола 91500.11 http://pharm-spb.ru/
iii Халдин А.А., Васильев А.Н., Д.В. Баскаков Д.В. Виферон: опыт применения в дерматологической практике // Ремедиум Приволжье. – январь-февраль 2009. – С.20-22.
iv Потекаев Н.Н., Халдин А.А., Жукова О.В., Дмитриев Г.А. Методические рекомендации. Простой герпес. Опоясывающий герпес. Цитомегаловирусная инфекция. Московский научно-практический центр дерматовенерологии и косметологии ДЗМ. – 2019. – 32 с.
Лишай у человека
Лишай у человека относится к группе заболеваний кожи с грибковой и реже вирусной этиологией. Встречаются случаи неинфекционного происхождения. Сопровождается некрозом тканей и появлением очаговых пятен, узелковых образований и воспалений.
Согласно медицинской статистике, на каждые 100 000 населения около 10-15 людей имеют диагноз «лишай». Заболевание доставляет существенный психологический и физический дискомфорт.
В зависимости от типа возбудителя различают лишай на теле человека семи видов. Каждый из них имеет свои особенности проявления, тяжести течения и локализации.
Информация о лишае: симптомы, виды, причины и проявление
Болезнь лишай может возникать неоднократно у взрослых и детей. В большинстве случаев она заразна. В зоне риска находятся люди со сниженным иммунитетом.
Проявляется лишай у человека в виде единичных или множественных очаговых поражений с достаточно четкими границами. Бляшки преимущественно круглой формы с чешуйчатой поверхностью, которые могут возникать на разных участках тела. Основные факторы развития недуга:
Проявление симптомов
К категории «лишай» относится группа дерматологических патологий с различной этиологией. Проявляться они могут по-разному, в зависимости от клинической формы. Лишай на теле может иметь такие симптомы:
Семь видов болезни
В медицинской классификации лишай на коже может иметь семь разновидностей. Во время осмотра у врача может быть диагностирован один из следующих типов лишая:
Описание видов лишая
Все разновидности лишая требуют лечения. Изначально для выбора адекватной терапии требуется грамотная диагностика. Опоясывающий лишай на теле имеет вирусно-герпетическое происхождение. Локализация – межреберная область, по ходу расположения нервов. Возможно проявление и в других местах с основными нервными стволами. Чаще всего бывает с одной стороны тела в виде пузырьковой сыпи с образованием позже корочки. Инкубационный период лишая – в среднем 14 дней, но диапазон может быть от 11 до 21 дня. Если форма заболевания глазная, без своевременного лечения можно потерять зрение.
Лишай у ребенка чаще всего диагностируют стригущий. Трихофития и микроспория могут поражать кожу лица, головы, плеч, шеи. Природа возникновения – грибки Microsporum и Trichophyton. Лишай на голове у ребенка в большинстве случаев развивается именно стригущего типа. Пути заражения бывают: контактно-бытовой, при контакте с больным человеком или животными.
Лишай на голове проявляется в виде розовых пятен с постепенным отторжением волос в их зоне роста, из-за чего образуются проплешины. Со временем может начаться зуд, а до активного проявления протекает бессимптомно.
Розовый лишай (эритематозно-сквамозный дерматоз, питириаз или болезнь Жибера) имеет вирусную природу. Провоцирует развитие болезни герпетический вирус 6 или 7 типа. Возникает чаще всего в осенне-весенний период. Свойственно, что проявляется розовый лишай в паху, а также на руках и ногах. Бляшки до 20 мм в диаметре. В центре желтовато-коричневого или розового цвета. Когда материнское (самое большое) пятно пропадает, чувствуются симптомы простуды. Лишай на руке, как и в других местах, сопровождается зудом.
Отрубевидный вид болезни вызывается грибком Malassezia. Пик заболевания попадает на летнее время. Этот кожный лишай склонен к рецидивированию. Для него характерны пигментные пятна желтого, розового, коричневого цвета, которые со временем сливаются. Воспаление отсутствует, но характерное шелушение есть. Локализация – по всему телу, кроме конечностей и головы. Типичная картина – лишай на спине. Требует лечения, в противном случае может перейти в хроническую стадию течение заболевания.
Красный плоский вид возникает достаточно редко. Локализуется лишай во рту, на слизистых оболочках, предплечьях, голеностопных и лучезапястных суставах. Может разрушать ногтевые пластины. У женщин, если есть факт заболевания в ротовой полости, большая вероятность поражения и зоны наружных половых органов. Также проявляется лишай на груди. Зуд может распространяться на все тело. У мужчин лишай на члене концентрируется в зоне головки.
Белый (солнечный) тип болезни относится к наименее агрессивным. Течение болезни может длиться годами. Вызывается лишай дрожжевыми грибами. Часто поражает людей в возрасте до 30 лет. Проявляет лишай симптомы в области головы, груди. К солнцу не имеет отношения, но на загорелой коже хорошо заметен. Лишай на руке также может проявляться. Псориаз или чешуйчатая форма заболевания имеет неинфекционную природу развития. Относится к аутоиммунным патологиям. При отсутствии лечения повышается риск развития артрита.
Как можно вылечить лишай у взрослых и детей
При появлении кожного лишая необходимо обратиться к дерматологу для диагностики. Необходимо правильно установить диагноз. Разные виды лишая требуют адекватной терапии.
У взрослых и детей лишай на коже лечению поддается. На ранних стадиях заболевания некоторые формы могут протекать бессимптомно. Если признаки лишая стали проявляться в виде пятен разного размера с образованием чешуек или пузырей, важно начать терапию. Она может быть направлена на устранение грибковой или вирусной инфекции.
Диагностические мероприятия и лечение
С учетом того, что бывают разные виды лишая, диагностика стоит на первом месте. В ее состав входят:
После получения результатов с определением типа возбудителя лечение лишая на коже назначается в установленном порядке. В зависимости от диагноза может быть прописан прием противогрибковых препаратов как для наружного применения, так и для приема внутрь. Терапия может носить противозудный характер.
Лишай у ребенка лечения требует под контролем врача. При соблюдении рекомендаций выздоровление наступает достаточно быстро. При отсутствии терапии лишай на лице или на других частях тела к лишаю может присоединиться бактериальная инфекция. Возможно распространение патологии на внутренние органы.
У взрослых и детей лишай лечению препаратами поддается при правильном назначении врачом. Системная терапия может длиться от 14 дней до нескольких месяцев.
Самолечение: последствия и опасности
Лишай у человека – частое дерматологическое заболевание. В домашних условиях не рекомендуется проводить самостоятельное лечение. Лишай на ноге или теле может иметь заразный характер и передаться контактно-бытовым путем другим членам семьи. При самолечении возможно неправильное использование препаратов. Например, частой ошибкой является прием противомикробных лекарств при опоясывающей форме заболевания, которая носит герпетический характер. Лишай на голове, теле, конечностях при неправильном лечении может привести к длительному течению инфекции, развитию осложнений.
Медицинская помощь в диагностике и лечении лишая в Москве
Лишай на коже диагностирует дерматолог или дерматовенеролог. Правильно поставленный диагноз – половина успеха.
Записаться на прием к специалистам АО «Медицина» (клиника академика Ройтберга) можно на сайте – интерактивная форма позволяет выбрать врача по специализации или осуществить поиск сотрудника любого отделения по имени и фамилии. Расписание каждого доктора содержит информацию о приемных днях и доступных для визитов пациентов часах.
Администраторы клиники готовы принять заявку на прием или вызов врача на дом по телефону +7 (495) 775-73-60.
Удобное расположение на территории центрального административного округа Москвы (ЦАО) – 2-й Тверской-Ямской переулок, дом 10 – позволяет быстро добраться до клиники от станций метро «Маяковская», «Новослободская», «Тверская», «Чеховская» и «Белорусская».
В сложных случаях лишай лечат в стационаре под наблюдением доктора. При типичных и неосложненных формах терапия проводится амбулаторно. Назначенное лекарство от лишая и его прием должны сопровождаться дома обработкой одежды и постельного белья горячим паром или кипячением.
Современные представления о возможностях терапии больных красным плоским лишаем
Рассматриваются результаты как наружного, так и системного лечения больных красным плоским лишаем с учетом патогенетических особенностей и клинического течения. Показано, что важным моментом в выборе тактики лечения больных красным плоским лишаем является
Results of both external and systemic treatment based on pathogenic features and clinical course of patients with lichen planus were considered. It is shown that an important factor in the choice of tactics of treatment of patients with lichen planus is to assess the pathogenic mechanisms and clinical picture of the disease.
Красный плоский лишай — один из распространенных хронических дерматозов. В последние годы число больных этим дерматозом неуклонно растет. Согласно данным последних публикаций отечественных и зарубежных авторов, красный плоский лишай принято рассматривать как мультифакторное заболевание, в котором участвуют нейроэндокринные, метаболические и иммунные механизмы и при котором эндогенные и экзогенные факторы, наряду с иммунными дефектами, могут играть определенную роль в формировании и характере течения патологического процесса.
Терапия красного плоского лишая является сложной задачей, и один из основных дискутируемых вопросов на сегодняшний день связан с тем, что существующие методы терапии красного плоского лишая в ряде случаев недостаточно эффективны, проводятся длительно и нередко вызывают побочные эффекты [2, 5]. Но нет сомнений в том, что положительный эффект терапии возможен лишь при комплексном и индивидуализированном подходе с учетом формы, стадии и длительности заболевания, локализации и распространенности высыпаний, вовлечения в патологический процесс слизистых оболочек и придатков кожи — волос и ногтевых пластин, выраженности субъективных ощущений и влияния заболевания на качество жизни пациента, предшествующего лечения и его эффективности, а также, безусловно, возраста пациента, его сопутствующих соматических заболеваний и психоэмоционального статуса [1–4].
Перед назначением комплексного лечения крайне важно выявить факторы, которые могли способствовать развитию заболевания, — бытовые и профессиональные вредности, очаги хронической инфекции, стрессовые ситуации, сопутствующие соматические заболевания, а также простудные и вирусные инфекции и по возможности устранить их, от этого будет зависеть успех проводимой терапии и продолжительность ремиссии [2, 4, 6].
Сильнодействующие местные кортикостероиды (мометозона фуроат, клобетазола пропионат) в большинстве случаев являются препаратами первой линии для лечения ограниченных форм красного плоского лишая, включая кожные формы, генитальные и поражения слизистых оболочек полости рта, в том числе и эрозивные [2, 3]. Хотя этот вариант лечения для многих представляется очевидным и может достичь оптимального результата, никаких клинических исследований высокого уровня доказательства относительно данного вида лечения на настоящее время не существует [1, 7]. Исследование, проведенное для изучения безопасности применения 0,1% триамцинолона ацетонида для лечения красного плоского лишая полости рта 3 раза в сутки в течение 3 недель и далее 2 раза в сутки в течение 2 недель, доказало его безопасность и отсутствие системной абсорбции [18].
При гипертрофических формах красного плоского лишая рекомендуются окклюзионные повязки с кортикостероидами II класса. Также возможно введение кортикостероидов внутрь очагов, но данный метод следует применять только при стойких бляшках. Внутриочаговое введение бетаметозона при эрозивных формах красного плоского лишая показало большую эффективность в лечении и отдаленных результатах по сравнению с внутриочаговым введением триамцинолона ацетата [5].
Ряд зарубежных и отечественных авторов находит перспективным применение ингибиторов кальценеврина (такролимус, пимекролимус) в терапии красного плоского лишая в качестве альтернативы топическим кортикостероидам [6]. В рандомизированном исследовании, проведенном F. Gorouhi и соавт. (2007), эффективность 1% крема пимекролимус была сопоставима с 0,1% пастой триамцинолон ацитонида [18]. I. Manousaridis et al. (2013) пришли к заключению, что комбинация ингибитора кальценеврина и топического кортикостерода эффективнее, чем монотерапия препаратами, в отношении и эффективности и побочных эффектов [7]. Такролимус — нестероидный топический иммуносупрессивный препарат, относящийся к группе природных макролидов. Препарат подавляет формирование цитотоксических лимфоцитов, снижает активацию Т-клеток, зависимую от Т-хелперов пролиферацию В-клеток, а также формирование лимфокинов (таких как ИЛ-2, ИЛ-3 и ИФН-γ), экспрессию рецептора ИЛ-2. В двойном слепом рандомизированном исследовании, проведенном в 2016 г., по сравнению топического такролимуса и 0,05% мази клобетазол пропионат при лечении красного плоского лишая полости рта у 68 пациентов ученые пришли к выводу, что 0,1% крем такролимус эффективней топического кортикостероида и может применяться как препарат первой линии [8–10]. Такое лечение может привести к повышению уровня такролимуса в крови, но без клинически значимых побочных эффектов [6]. Побочных эффектов терапии за исключение транзиторного жжения и изменения вкусовой чувствительности не наблюдалось [10]. Положительный эффект был получен также при лечении красного плоского лишая ногтевых пластин при лечении топическим такролимусом после неудачного лечения топическими кортикостероидами. P. Verma и соавт. (2015) с успехом применили топический такролимус в сочетании с дапсоном при лечении пигментной формы красного плоского лишая [11]. Однако в литературе имеются противоречивые данные. Отечественные авторы при изучении эффективности пимекролимуса в качестве средства наружной терапии красного плоского лишая пришли к выводу, что данные средства малоэффективны при лечении дерматоза и наиболее эффективными средствами наружной терапии остаются топические стероиды [12]. В зарубежной литературе также имеются сообщения о канцерогенном действии такролимуса, в связи с чем в настоящее время ведутся дискуссии о режиме дозирования безопасного времени приема препарата [16].
В случаях, когда необходима длительная наружная терапия, альтернативой топическим кортикостероидам может быть также кальципотриол. Кальципотриол — синтетический аналог витамина D, вызывает дозозависимое торможение пролиферации кератиноцитов, ускоряет их морфологическую дифференциацию, обладает противовоспалительным и иммуносупрессивным действием. В рандомизированном контролируемом исследовании сравнивалась эффективность кальципотриола 0,05 мг/г по сравнению с мазью бетаметазона 0,1%, наносимой два раза в день в течение 12 недель у пациентов с кожными проявлениями красного плоского лишая, оба препарата оказались одинаково эффективными. M. de Paola и соавт. (2014) привели пример успешного лечения гипертрофической формы красного плоского лишая мазью кальципотриол. D. Bayramgürler et al. (2002) в своем исследовании наносили мазь, содержащую кальципотриол, 2 раза в сутки на пораженные участки кожи, исключая область гениталий. Полное разрешение высыпаний с развитием поствоспалительной гиперпигментации наблюдалось у 5 из 16 пациентов, частичное разрешение очагов у 4 из 16 пациентов, не было ответа на терапию у 7 из 16 пациентов. Ученые пришли к выводу, что кальципотриол может использоваться при лечении красного плоского лишая, но не как препарат первой линии [15].
Учитывая то, что красный плоский лишай в большинстве случаев сопровождается сильным, порой даже мучительным зудом, лишающим пациента полноценного сна [2], в комплексную терапию часто включают блокаторы Н1-гистаминовых рецепторов 1-го и 2-го поколения (мебгидролин, клемастин, цетиризин, лоратадин) [1, 4]. Заболевание существенно влияет на качество жизни пациентов и может приводить к развитию тревожно-депрессивных симптомов, что необходимо учитывать при назначении комплексной терапии. Для коррекции психологического статуса, нормализации сна и коррекции зуда применяют анксиолитики (гидроксизин, медазепам, феназепам, афобазол), ноотропы (Тенотен, ноотропил), седативные средства (калия бромид), антиоксидантные средства (Мексидол) [1, 3].
В основе патогенеза красного плоского лишая лежит иммунное воспаление, реакция гиперчувствительности замедленного типа, в связи с этим большинство российских и зарубежных авторов сходятся в едином мнении, что коррекция иммунитета приобретает особое значение при лечении красного плоского лишая [4]. В связи с этим разработаны методы иммуносупрессивной терапии. При распространенных и резистентных формах применяют глюкокортикостероиды в сочетании с производными 4-аминохинолина (гидроксихлорохин, хлорохин). Замечено, что эффективность одновременного назначения этих медикаментов намного выше, чем каждого в отдельности. В терапии больных красным плоским лишаем применяется таблетированная (20–25 мг в пересчете на преднизолон) либо инъекционная форма глюкокортикостероидных препаратов системного действия [2].
Yanan и соавт. (2014), обследовав 150 пациентов с красным плоским лишаем полости рта, выявили, что гидроксихлорохин нормализует повышенный уровень регуляторных Т-клеток в сыворотке крови. Фактор некроза опухоли альфа (ФНО-α) играет ключевую роль в патогенезе красного плоского лишая [2]. В литературе имеются противоречивые данные относительно терапии красного плоского лишая ингибиторами ФНО-α. Ряд авторов получили положительный терапевтический эффект при лечении различных форм красного плоского лишая ингибиторами ФНО-α, в том числе при поражении ногтевых пластин (адалимумаб, этанерцепт). Но в ряде случаев красный плоский лишай индуцируется приемом ингибиторов ФНО-α по поводу других заболеваний. Заслуживает внимания сообщение P. Hollo (2012). Несмотря на то, что в ряде случаев плоский лишай рассматривается как побочный эффект терапии ингибиторами ФНО-α, в тяжелых резистентных к системным глюкокортикостероидам и ацитретину формах красного плоского лишая ингибиторы ФНО-α (адалимумаб) могут быть эффективны. Andrade и соавт. (2014) в своем исследовании пришли к выводу, что, несмотря на положительный эффект терапии красного плоского лишая с поражением слизистой оболочки полости рта ингибиторами ФНО-α, применение его должно быть ограничено из-за возможности развития серьезных побочных эффектов [22].
В последнее время с положительным клиническим эффектом при резистентных и генерализованных формах красного плоского лишая применяется циклоспорин. Основными клетками-мишенями для циклоспорина А (ЦсА) являются CD4+ T-лимфоциты, активация которых лежит в основе развития иммунного ответа. Препарат угнетает высвобождение гистамина из тучных клеток, снижает активность различных клеточных молекул адгезии, подавляет антигенпрезентирующие клетки. Благодаря иммуносупрессивному действию ЦсА блокирует интерлейкиновое звено иммунных реакций, подавляет секрецию ИЛ-2, ИЛ-3, ИЛ-4, ИЛ-7, ИЛ-8 и других цитокинов типа ИФН-γ, ФНО-α, а также продукцию их на поверхности В-клеток, снижает выработку ИЛ-3 и ИЛ-4 тучными клетками и ИЛ-6 активными моноцитами. По данным ряда зарубежных авторов [23], тяжелые формы красного плоского лишая, резистентные к другим методам терапии, эффективно купируются применением ЦсА. Subrata Malakar и соавт. (2016) с успехом применили циклоспорин А при лечении резистентной к системным глюкокортидоидам и метотрексату формы красного плоского лишая. Препарат применяли в течение 3 месяцев, после отмены рецидивов не наблюдалось. V. C. Ho и соавт. (1990) отметили положительный эффект циклоспорина при лечении генерализованной формы красного плоского лишая, кожный покров очистился через 8 недель терапии. Хорошие результаты были получены при лечении циклоспорином редких форм красного плоского лишая. В зарубежной литературе также имеются данные об успешном применении комбинации циклоспорина и преднизолона. Первичные побочные эффекты ЦсА — нефротоксичность и артериальная гипертензия, поэтому контроль за этими параметрами должен проводиться до проведения лечения, через 2 недели, через месяц и затем каждый месяц во время лечения. Продолжительность применения не должна превышать 6 месяцев [24].
В последние годы в нашей стране достаточно часто применяется отечественный препарат тимодепрессин, обладающий иммунодепрессивным действием. В исследовании, проведенной М. В. Щеткиной в 2010 г., было показано, что тимодепрессин в комплексной терапии красного плоского лишая способствует быстрому разрешению клинических симптомов заболевания, ускоренной нормализации пролиферативных процессов в эпидермисе. После лечения тимодепрессином уровни ФНО-α и ИЛ-4 в сыворотке крови больных имели выраженную тенденцию к нормализации [6]. Также положительный эффект у 60% больных с экссудативно-гиперемической формой и у 47,83% пациентов с эрозивно-язвенной формой красного плоского лишая слизистой оболочки полости рта и губ наблюдала Ю. П. Глазкова при включении в комплексную терапию тимодепрессина. Переносимость терапии была отличной, что характеризовалось отсутствием побочных реакций, по сравнению с больными, которым проводилась терапия преднизолоном [25]. С. Г. Сапунцова и соавт. после терапии тимодепрессином наблюдали снижение локального оксидативного стресса и нормализацию селенового статуса у больных красным плоским лишаем [26].
В последние десятилетия большое количество исследований посвящено изучению эффективности интерферона и индукторов интерферона в терапии красного плоского лишая. В своем исследовании О. В. Летаева (2010) пришла к выводу, что использование иммунотропного, противовирусного препарата Панавир в комплексной терапии красного плоского лишая способствует клиническому выздоровлению и значительному улучшению у 73,3% пациентов, а также сопровождается снижением дерматологического индекса качества жизни (ДИКЖ) на 87,2%, снижением относительного и абсолютного числа CD8+ лимфоцитов, уменьшением содержания циркулирующих Т-лимфоцитов в периферической крови, увеличением периода ремиссии до 7 месяцев у 70% больных. А применение комплексной бальнеохимиотерапии с препаратом Панавир у больных красным плоским лишаем тяжелой степени позволило добиться выздоровления и значительного улучшения у 83,3% пациентов, снижения ДИКЖ на 78,7%, достоверного снижения относительного и абсолютного числа CD8+ лимфоцитов и нормализации содержания NK-клеток, продления периода ремиссии у 90,0% пациентов [27].
Е. В. Тихонова пришла к выводу, что применение в комплексной терапии препарата Реаферон-ЕС липинт позволяет добиться клинического выздоровления у 85% пациентов с классической и у 80% с гипертрофической формой красного плоского лишая, а также повышения активности системы неспецифических факторов защиты, стимуляции второй фазы иммунного ответа [28].
Е. Б. Загородняя (2012) наблюдала положительный эффект в виде клинического выздоровления у 90,6% пациентов с красным плоским лишаем слизистой оболочки полости рта после лечения противовоспалительным и иммунокорригирующим препаратом неовир. Однако ряд отечественных и зарубежных авторов имеют противоположное мнение и описывают в своей в практике случаи экзацербации красного плоского лишая на фоне применения индукторов интерферона и призывают быть осторожными при назначении данных препаратов [29].
Доказана эффективность препарата Глутоксим при распространенной форме красного плоского лишая и хроническом течении заболевания, а также у больных с веррукозной формой [12]. При применении данного препарата наблюдалась нормализация цитокинового статуса, что проявлялось в понижении уровня провоспалительных цитокинов.
Е. С. Васильева (2016) использовала в терапии красного плоского лишая иммуномодулирующий препарат Стемокин и добилась купирования патологического процесса в 71,9% случаев. При терапии Стемокином наблюдалась нормализация интерлейкин-зависимой регуляции иммунного ответа посредством оптимизации соотношения провоспалительных (ФНО-α, ИЛ-12, ИЛ-17, МИФ) и противовоспалительных (ИЛ-4, ИЛ-10) цитокинов [4]. В ряде случаев с определенным эффектом при лечении больных красным плоским лишаем применяются тимопоэтины (Тактивин, Вилозен, Тимоптин), обладающие иммуномодулирующим действием.
Наши исследования свидетельствуют об эффективности отечественного иммуномодулирующего препарата Имунофан в составе комплексной терапии при лечении подострой и хронической формы красного плоского лишая. Иммунорегуляторное действие препарата обусловлено влиянием на восстановление нарушенных показателей клеточного и гуморального иммунитета. В результате исследования нами было обследовано и пролечено 72 пациента. В зависимости от стадии заболевания все больные были разделены на четыре равные группы по 18 человек. Две группы с подострой стадией красного плоского лишая и в период обострения хронической формы получили базисную терапию, включающую десенсибилизаторы, антигистаминные средства и наружно-топический глюкокортикостероид (1% крем мометозона фуроат). Две другие группы, также с подострой формой красного плоского лишая и обострением хронической формы, в дополнение к базисной терапии получали препарат Имунофан по 1,0 мл (50 мкг) через день внутримышечно в течение 10 дней. В ходе проведенного исследования мы пришли к выводу, что разработанный нами метод лечения (патент на изобретение № RU 2564907) способствует клиническому выздоровлению и значительному улучшению у 87,5% пациентов при подострой стадии и 77,3% при хронической стадии красного плоского лишая по сравнению с 64,7% и 61,2% в группах контроля соответственно [30]. В группах, где применялся Имунофан, после лечения была выявлена нормализация показателя CD3+ лимфоцитов, показатель CD4+ и коэффициент Т-хелперы/Т-супрессоры имели тенденцию к снижению. Также наблюдалось достоверное снижение провоспалительных цитокинов ИЛ-1 β и ФНО-α и иммунорегуляторных цитокинов ИЛ-2 и ИНФ-γ как в группе больных подострой, так и при обострении хронической формы красного плоского лишая, получавших в составе комплексной терапии препарат Имунофан, а также снижение уровня адгезивной молекулы sP-селектина в сыворотке крови больных этих групп. ДИКЖ снизился на 83,3% при подострой стадии и 74,7% при хронической стадии. Побочных эффектов в ходе терапии Имунофаном не наблюдалось. Через 6 месяцев после окончания лечения у 88,7% пациентов, получивших в составе комплексной терапии препарат Имунофан, наблюдалась стойкая ремиссия, по сравнению с 63,1% в группах, получивших стандартную терапию [31–33].
Зарубежные авторы с успехом применяют ацитретин при гипертрофической форме (T. J. Jaime и соавт. (2011), A. Alarmi и соавт. (2016)) и резистентной к лечению ладонно-подошвенной форме (Y. P. Zeng и соавт. (2011), B. Solak и соавт. (2015)). Ацитретин обладает антипролиферативным действием, нормализует дифференцировку кератиноцитов, обладает иммуномодулирующим эффектом, уменьшает воспалительную реакцию. Препарат относится к группе ретиноидов — дериватов витамина А. Основываясь на данных литературных обзоров и метаанализов, проведенных в 2014 и 2016 гг. [20, 35], показано, что ацитретин является одним из немногих препаратов для лечения красного плоского лишая, на который был значимо высокий ответ по сравнению с группой плацебо, исследования проводились на большой группе пациентов и согласно клиническим рекомендациям 2015 г. имеют уровень доказательности В [1]. Его применение (30 мг в сутки в течение 8 недель) привело к значительному улучшению у 2/3 пациентов (G. Laurberg и соавт. (1991), T. Shiohara, Y. Kano (2003)). Vazirnia и соавт. (2014) c положительным эффектом в виде полного очищения кожного покрова и отсутствия рецидива после отмены препарата применили ацитретин в дозе 30 мг/сут в течение 3 месяцев при генерализованной форме красного плоского лишая. Авторы рекомендуют применение ацитретина как препарата второй линии при генерализованной форме красного плоского лишая при отсутствии эффекта на системные глюкокортикостероиды. D. J. Lospinoso и соавт. (2013) отметили положительный ответ на лечение ацитретином оверлап-синдрома с красной волчанкой, F. Poon и соавт. (2016) тяжелой эрозивной формы красного плоского лишая в области гениталий, K. Hackländer и соавт. (2014) пемфигоидной формы красного плоского лишая, M. L. Musumeci и соавт. (2014) гипертрофической формы красного плосокого лишая и спровоцированных предыдущим лечением циклоспорином кератоакантом, K. Brockow и соавт. (1997) применяли препарат у детей. Однако ряд авторов описывают неудачные случаи лечения ацитретином красного плоского лишая. Тем не менее препарат обладает тератогенным действием и токсичностью, в связи с чем применение его ограничено. Как утверждает R. P. Usatine, M. Tinitigan (2011), системная терапия изотретиноином должна применяться только при тяжелых, резистентных к другим существующим методам лечения формах. S. K. Muthu и соавт. (2016) получили хороший клинический эффект при лечении пигментной формы красного плоского лишая у 83,7% пациентов с использованием низких доз системного изотретиноина (20 мг в сутки) в течение 6 месяцев в качестве монотерапии. По мнению авторов применение низких доз изотретиноина представляется перспективным методом лечения пигментной формы красного плоского лишая, в виде стабилизации и уменьшения пигментации, особенно у пациентов с ограниченными формами красного плоского лишая и стажем заболевания менее 5 лет [34].
Среди новых препаратов заслуживает внимания препарат алитретиноин, который с успехом начали применять зарубежные коллеги для лечения красного плоского лишая. В своем исследовании A. G. Kolios и соавт. (2013) с положительным эффектом применили препарат алитретиноин при красном плоском лишае кожи, слизистой оболочки полости рта и пищевода, когда терапия системным глюкокортикостероидом в комбинации с клобетазолом и пимекролимусом не дала желаемого эффекта и наблюдались побочные эффекты от приема ацитретина. Алитретиноин применялся в дозе 30 мг на протяжении 6 месяцев. Имеются данные о возможности комбинированного применения ретиноидов и ПУВА-терапии (ре-ПУВА). Данная методика представляется достаточно эффективной за счет сочетанного действия и более безопасной в связи со снижением кумулятивной дозы облучения. Однако повышается риск развития гиперпигментации. Альтернативой ре-ПУВА может быть комбинация узкополосной фототерапии с ретиноидами [21].
В рандомизированном плацебо-контролируемом исследовании с участием 52 пациентов с генерализованной формой красного плоского лишая при применении сульфасалазина в дозировке 2,5 мг в течение 6 недель у 82,6% пациентов наблюдалось видимое улучшение по сравнению с 9,6% в группе плацебо. У 31% пациентов наблюдались побочные явления в виде желудочно-кишечных расстройств и головной боли [20, 35].
При резистентных к лечению формах красного плоского лишая возможно применение метотрексата. В ретроспективном исследовании с участием 10 пациентов наблюдалось улучшение в виде регресса высыпаний и уменьшения зуда у всех пациентов в течение 1 месяца лечения при приеме 15–20 мг метотрексата в неделю и лишь у 5% пациентов отмечался рецидив в течение периода наблюдения. По мнению К. Ю. Федотовой низкие дозы метотрексата 10 мг в неделю более эффективны и безопасны. При сравнении метотрексата и мини-пульс-терапии бетаметазоном в группе метотрексата результаты лечения были лучше, но разница не была статистически значимой. Побочные эффекты метотрексата на гематологические параметры и функции печени могли быть предотвращены путем снижения дозы, однако побочные эффекты бетаметазона были неизбежны. Таким образом, авторы пришли к выводу, что метотрексат может быть использован в качестве альтернативного, более безопасного варианта для лечения красного плоского лишая [20, 36].
Есть сообщения о применении талидомида* при резистентной распространенной форме красного плоского лишая. Препарат назначали по 100 мг в день, после отмены препарата наблюдалась полная ремиссия в течение трех месяцев. Согласно L. Zhang и соавт. (2014), наблюдавшим пациента с оверлап-синдромом с красной волчанкой, который в течение 19 лет применял талидомид без существенных побочных эффектов, при применении талидомида в дозе менее 100 мг в сутки возможно избежать самых частых побочных эффектов талидомида в виде периферической невропатии запоров, онемения, седативного эффекта. Но не стоит забывать о тератогенном действии препарата и назначать препарат с осторожностью женщинам репродуктивного возраста и только в случаях неэффективности других методов терапии.
Как альтернативная терапия, особенно при эрозивно-язвенных формах красного плоского лишая полости рта, может применяться метронидазол. Впервые положительный эффект метронидазола наблюдался у пациентов с красным плоским лишаем кожи и полости рта, получавших лечение метронидазолом по поводу лямблиоза. Из 49 пациентов, получавших метронидазол в дозе 250 мг каждые 8 часов в течение трех месяцев, у 73,47% наблюдалось полное или частичное улучшение патологического процесса [37].
Проспективное открытое исследование итраконазола в дозе 200 мг два раза в день в течение одной недели каждого месяца в течение трех месяцев у 16? пациентов с тяжелой формой красного плоского лишая показало полное прекращение новых поражений у 77,7% пациентов, полное устранение зуда у 55,55% пациентов и полное уплощение поражения у 33,33% пациентов. Механизм действия, как полагают, связан с иммуномодулирующим действием итраконазола. Одно плацебо-контролируемое исследование показало эффективность гризеофульвина для лечения красного плоского лишая. При лечении красного плоского лишая достаточно широко применяются немедикаментозные методы лечения. При распространенных формах красного плоского лишая в ряде случаев фототерапию можно рассматривать как препарат выбора. Так, UVB (узкополосная 311 нм и широкополосная 280–320 нм) и ПУВА-терапия (псорален + UVA 320–400 нм) доказала свою высокую эффективность в лечении распространенных форм красного плоского лишая [7, 21].
ПУВА-терапия включает в себя использование фотоактивного вещества совместно с облучением кожи длинноволновым ультрафиолетовым излучением, данный метод широко используется начиная с 1970-х годов. Согласно систематическому обзору и метаанализу, проведенному в 2015 г., в нерандомизированных контролируемых испытаниях ПУВА-терапия имела сравнимую эффективность с ПУВА-ванной и узкополосной УФ-В-терапией [20]. Длительность ПУВА-терапии составляет в среднем 10–12 недель, для узкополосной фототерапии — 8–9 недель. Исследование сравнения ПУВА-фотохимиотерапии с NB-UVB-фототерапией показало, что ПУВА-фотохимиотерапия привела к более быстрому первоначальному ответу, но после среднего периода наблюдения 20,5 месяцев не было никакой разницы между этими двумя группами в отношении отдаленных результатов [7].
Solak и соавт. получили положительный ответ у 2/3 пациентов с генерализованной формой красного плоского лишая на узкополосную УФ-В-терапию. Эффективность ее основана на индукции Т-клеточного апоптоза. По данным одних авторов эффективность узкополосной УФ-В-терапии выше, по мнению других авторов ниже, чем ПУВА-терапии, но более безопасна, легче переносится и имеет меньший риск онкогенеза благодаря более низким кумулятивным дозам. Но в то же время в литературе встречаются сообщения об индукции красного плоского лишая после ПУВА-терапии. Одно ретроспективное исследование 50 пациентов с генерализованной формой красного плоского лишая, которые лечились с широкополосной и узкополосной УФ-B (NB-UVB) фототерапией, показало полные ответы у 70% пациентов, получающих лечение широкополосным, и у 85% пациентов на NB-UVB-лечение. Представляют интерес данные рандомизированного исследования, проведенного Fariba Iraji и соавт. (2011), в котором сравнили терапию системными кортикостероидами и узкополосной УФ-В-терапией и выявили большую эффективность последней. В большинстве случаев рекомендуется комбинация фототерапии с топическими кортикостероидами (мометазон фуроат) на протяжении 4 недель. Это метод выбора для лечения распространенных форм красного плоского лишая [7].
А. А. Шахнович (2012) в своей работе применила комплексное лечение с применением сочетанной узкополосной средневолновой (311 нм) и широкополосной длинноволновой (320–400 нм) ультрафиолетовой терапии и доказала ее эффективность по сравнению с узкополосной терапией с длиной волны 311 нм. После курса сочетанной терапии наблюдалась нормализация уровня экспрессии генов β-дефенсина (HBD-2) и toll-подобных рецепторов второго типа (TLR2) в очагах пораженной кожи и содержания нейтрофильных дефенсинов (HNP1–3) в сыворотке крови. Высокая терапевтическая эффективность комбинированного метода была получена при применении сочетанной ультрафиолетовой терапии (УФ-В-/УФ-А-терапия) по схеме на фоне стандартного медикаментозного лечения [38].
А. В. Молочков и соавт. (2016) с хорошим клиническим эффектом применяли экстракорпоральную фотохимиотерапию — метод адоптивной иммунотерапии. Метод обладает удовлетворительной переносимостью и в комплексном лечении типичных и атипичных форм красного плоского лишая, а также резистентных форм и позволяет добиться положительного клинического эффекта и длительной ремиссии [39].
Лазеротерапия используется как метод поверхностного облучения в сочетании с общепринятой схемой лечения красного плоского лишая. Включение в схему традиционного лечения лазеротерапии имеет ряд преимуществ: выраженное противовоспалительное и противоотечное действие, стимуляция микроциркуляции, улучшение обмена веществ, оптимизация заживления, анальгезирующее действие. C. S. Dillenburg и соавт. (2014) в своем исследовании сравнили эффективность лазерного облучения диодным лазерным аппаратом InGaAlP и 0,05% геля пропионат клобетазола при лечении атрофической и эрозивной разновидностей красного плоского лишая. В результате доказали более высокую эффективность лазерного облучения. Другие данные были получены авторами, которые сравнили эффективность 0,1% крема триамцинолон ацетонида и низкочастотного лазера и пришли к выводу, что топический стероид более эффективный метод лечения больных красным плоским лишаем слизистой оболочки полости рта, а низкочастотная лазерная терапия может использоваться как альтернативный метод при противопоказаниях к топическим стероидам [40].
Л. Р. Плиева (2005) установила, что применение кислородно-озоновой терапии в комплексном лечении больных красным плоским лишаем обладает выраженной клинической эффективностью у 96% больных красным плоским лишаем и оказывает выраженное иммуномодулирующее воздействие на основные иммунные показатели: снижение до нормальных значений повышенных показателей Т-хелперов, естественных киллеров, иммунореактивного инсулина, реакции бластной трансформации лимфоцитов, ХЛ, ИФН-γ и ИЛ-4 в 92–100% случаев, повышение до нормальных значений сниженных показателей Т-киллеров и фагоцитоза в 100% случаев [41].
Таким образом, на основании проведенного анализа отечественной и зарубежной литературы можно сделать вывод, что на сегодняшний день существует множество методик лечения красного плоского лишая, но нет единого общепринятого метода, который будет отвечать критериям эффективности, безопасности и обеспечивать продолжительную ремиссию. Тем не менее очевидно, что большинство современных методов лечения, учитывая патогенез заболевания, направлено на коррекцию нарушений иммунного статуса у больных красным плоским лишаем. Отсюда напрашивается вывод, что иммуномодулирующая терапия на сегодняшний день играет важную роль в лечении данной патологии. В связи с этим поиск и изучение эффективного и безопасного препарата, обладающего иммуномодулирующей активностью, представляется перспективным и актуальным.
Литература
ГБОУ ДПО КГМА МЗ РФ, Казань