Алкоголь и язва желудка. Влияние алкоголя
Больные интересуются: можно ли употреблять алкоголь при язве желудка? Официальная медицина заявляет: нельзя. Почему? Алкоголь провоцирует воспаление стенок желудка. Повышая кислотность, замедляет пищеварительный процесс. При сильной язве алкоголь провоцирует внутренние кровотечения, которые грозят человеку летальным исходом. Причем, речь идет не только о крепких спиртных напитках, но и о легких, таких как вино и пиво.
Красное вино: можно или нельзя?
Есть мнение, будто красное вино в небольших количествах при язве можно, ибо оно убивает бактерию Helicobacter pylori, вызывающую язвенную болезнь. Не стоит воспринимать эту информацию как руководство к действию. Лучше обратиться к другим средствам: к прописанным лекарствам, зеленому чаю, меду манука и т.д.
Частый прием алкоголя, запои при язве
Регулярное употребление спиртного или эпизоды запоев приводят к злокачественным новообразованиям, а также к изъязвлению стенок желудка и двенадцатиперстной кишки, негативно влияет на пищеварительную функцию, провоцируя боль, рвоту, отрыжку, отвращение к пище, потерю веса. Человек ощущает дискомфорт в верхней части живота. Боль, как правило, начинается через 1-3 часа после еды.
Алкоголь при язве двенадцатиперстной кишки
При проблемах с двенадцатиперстной кишкой алкоголь категорически противопоказан. Заболевания этого органа нарушают гормональный фон. Этанол разрушительно влияет на ткани, увеличивая область поражения. Язва рискует в скором времени перерасти в раковую опухоль.
Чем опасно пиво?
Пиво отрицательно влияет на весь желудочный тракт, нарушая функцию пищеварительной системы. Регулярное употребление пива (пивной алкоголизм) вызывает выделение соляной кислоты, разъедающей стенки желудка. Недополучая из-за этого питательных веществ, организм ослабляет свою защитную функцию. Появляются отрыжка, изжога, вздутие живота, запоры. Запускаются процессы гниения. Регулярное употребление пива способствует тому, что язва становится хронической.
Водка при язве лечит или калечит?
Крепкие алкогольные напитки вызывают ожог внутренних стенок желудка. Даже однократное их употребление вредно. Если желудок пустой, алкоголь легко проникает в кровяное русло, нарушая процесс кровоснабжения. Разрушаются сосуды, питающие орган.
Так можно ли при язве водку? – Только после еды, в небольшом количестве. А лучше и вовсе отказаться от крепкого алкоголя. Некоторые пытаются водкой язву желудка лечить. Это опасно тем, что возникает кажущееся облегчение, притупляется боль, это мешает больному отследить реальную ситуацию со своим здоровьем.
Если пить регулярно
При регулярном употреблении алкоголя даже человек с изначально здоровым желудком становится обладателем гастрита, плавно переходящего в язву. Блокируется выработка соляной кислоты – пища загнивает, отравляя организм. Появляется плохой запах изо рта, тошнота и рвота. Соляная кислота обеззараживает пищу. При ее недостатке возникает отравление желудка.
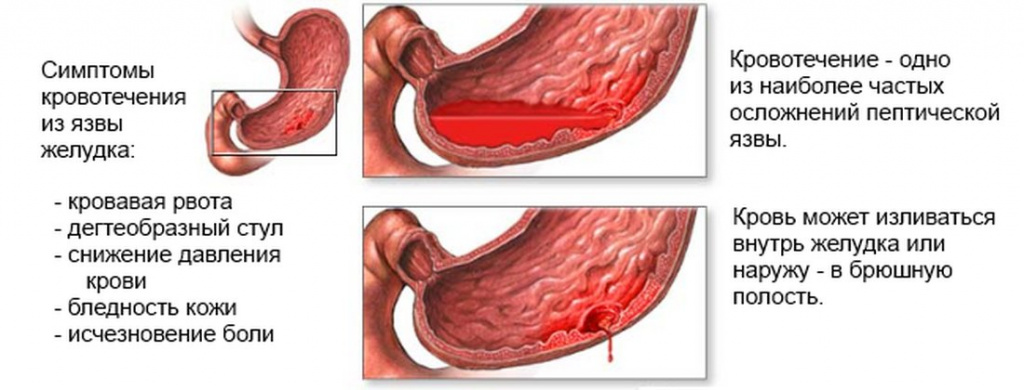
Самое опасное осложнение – разрыв язвы, сопровождающийся кровотечением. Это может привести к летальному исходу. Симптомы – сильная боль, рвота и стул кровяного или кофейного цвета.
Когда стало плохо
Что делать, если после принятия алкоголя стало плохо? Промыть желудок. Промывание удаляет из организма часть этанола и облегчает состояние больного. Нужно вызвать рвоту. Если в рвотной массе обнаружились кровянистые образования, или пошла кровь, нужно срочно вызывать скорую помощь. После промывания выпить горячий чай или молоко, укутаться. Принять горизонтальное положение.

При язве и гастрите показано диетическое питание. Жидкие каши на воде, протертые супы, кисели. Целительны также отвары из мяты и ромашки. Тогда как любой алкоголь нужно исключить.
Алкоголь при язве желудка
Содержание:

Работа пищеварительной системы
Процесс переработки пищи в желудке начинается с выработки желудочного сока (соляной кислоты как основного его компонента) и специального фермента пепсина. Для защиты органа его стенки защищены толстым слоем слизи. У здорового человека он настолько надежный, что активные вещества для переваривания пищевых кусочков просто не могут через него пробиться.
Неправильное питание, нервные расстройства, вредные привычки и другие факторы нарушают его, слизистая оболочка истончается и разрушается, и сквозь нее соляная кислота проникает к стенкам желудка, разъедает их с образованием кровоточащих изъязвлений.
Попадание в желудок спиртного вызывает повышение секреции, и соляной кислоты становится больше, чем это нужно для пищеварения. Ее избыток разрушает защитный слой, но так как он достаточно толстый, без повреждений, а выработка слизи происходит постоянно, кратковременное воздействие неправильной пищи и жидкостей не приносит существенного вреда здоровому организму, и восстановление происходит достаточно быстро.
Употребление алкоголя при язве желудка
Этанол, попавший в больной орган, точно так же провоцирует образование избыточной HCl, которая, проникая сквозь нарушенный защитный барьер из слизи, разъедает и без того изъязвленные стенки, утяжеляя болезненное состояние. При попадании в уже существующие очаги, она «прогрызает дырки» насквозь — прободение и кровотечения грозят не только ухудшением здоровья, но и риском для жизни.
Этиловый спирт, помимо разрушительного воздействия на весь организм, бьет, прежде всего, на органы ЖКТ и, если они не здоровы, обостряет состояние.
Почему же народные советы предлагают лечить недуг водкой? Почему принятый внутрь крепкий градусный напиток, действительно, успокаивает боль? Все дело в том, что стихание болезненных симптомов — лишь действие этиловых токсинов: они блокируют работу нервных импульсов, передающих в мозг информацию. Не получая ее от органа, мозг «считает» его здоровым и не предпринимает никаких шагов к его регенерации и восстановлению защитного слоя, позволяя разрушение желудочных стенок.
Когда этанольное воздействие прекращается, организм «спохватывается», и человек ощущает резкое ухудшение самочувствия. А началось-то оно раньше, но боль заглушалась, как наркозом, алкогольными токсинами.
Запомните: язвенная болезнь и алкоголь — несовместимы! Даже маленькая доза спиртосодержащих напитков может привести к прободению язвы и кровотечению. Нарушая медицинский запрет, каждый раз язвенник ставит свою жизнь под угрозу.
Негативное влияние «горячительного» на больной орган ЖКТ и организм в целом очевидно:
Какой алкоголь можно пить при язве желудка
Если кратко — никакой. Но, учитывая всенародную любовь россиян к алкогольной забаве, трудно предположить, что этот запрет будет выполняться неукоснительно всеми язвенниками. Исходя из знаменитого: «Если нельзя, но очень хочется, то можно», выделим наиболее категоричные ограничения, соблюдая которые, можно минимизировать вред.
Во-первых, нужно строго уяснить: недопустимо принимать любые виды спиртного в стадии обострении заболевания: только при ремиссии, понемногу, после еды и под хорошую закуску. Избыточная HCl, появляющаяся, когда язвенник выпьет, должна расходоваться на переработку еды, не травмируя желудок. Этим же объясняется и совет, что при возникновении боли надо съесть неострую и несоленую пищу: желательно, полужидкую кашу. С одной стороны, каши обладают обволакивающим эффектом и служат дополнительной защитой для поврежденного желудочного тела, а с другой — дают работу пищеварительным ферментам, направляя их «в нужное русло», не давая «отвлекаться от основной работы» и вредить здоровью.
Следует соблюдать правила пития не только во время болезни, но и принимая алкоголь после язвы желудка. Язвенникам категорически запрещены:
А что же можно? К условно разрешенным относится, в первую очередь, любимая многими водка. Но в меру, по «чуть-чуть» и в определенное время.
Водка

Чтобы приятное застолье не обернулось бедой, следуйте рекомендациям:
Выпивать надо не до закусок, а между ними. Сначала поешьте, и лишь потом поднимайте рюмку, так водка нанесёт организму меньше вреда.
Даже здоровому человеку оно вредно. В его составе и без алкогольной составляющей достаточно компонентов, вредящих здоровью язвенника. Хмелевая горечь, янтарная и уксусная кислоты в пенном активизируют выработку желудочного сока более сильно, чем этиловый спирт. Усиление секреторной желудочной функции приводит к изжоге, отрыжке, вздутию живота, вызывает повышенное газообразование и процессы гниения в ЖКТ.
Химический состав пива провоцирует резкий всплеск инсулина и чувство голода. Поэтому в ход идут вредные закуски: соленая и копченая пища, сдобренная острыми приправами.
Слабый градус не исключает негативного влияния, но, применяя магическое: «Если нельзя, но хочется», можно позволить себе изредка бокальчик пивка, но, опять-таки, соблюдая условия: только иногда, не чаще раза в одну — две недели, и не больше пары бокалов, причем, выбирая негорькие и слабоалкогольные сорта. И, конечно, с подходящей закуской.
Красные вина
Отношение к этому виду спиртосодержащей продукции у профессионалов сложное. Одни считают, что бокальчик не повредит, другие (и к ним стоит прислушаться) — что винный продукт повышает кислотность и усугубляет действие спиртного. Кислые вина могут вызвать тошноту, рвоту, спровоцировать кровотечение.
Очень сомнительны утверждения, что «Киндзмараули» или «Каберне» угнетают действие бактерии Хеликобактер, ответственной за развитие заболевания. Подавить ее активность не способен даже крепкий градус напитка, поэтому применяют совсем другие лекарственные препараты.
Так что, любители винного застолья должны принимать решение, осознавая все риски рецидива и общего вреда организму.
Коньяк

Разумеется, решение пить или не пить каждый принимает самостоятельно. Язвенная болезнь и спиртное несовместимы по определению. И это — не принимая во внимание вред, наносимый организму в целом.
Язва желудка
Язва желудка – одно из самых распространенных заболеваний желудочно-кишечного тракта. Это хроническая патология, при которой возникают дефекты в слизистой оболочке желудка. При несвоевременном лечении или полном его отсутствии может стать причиной инвалидности человека или даже гибели.
Язвой желудка и двенадцатиперстной кишки страдают люди в возрасте от 20 до 65 лет. Мужчины от 25 до 40 лет болеют в 5-6 раз чаще женщин по той причине, что мужские половые гормоны косвенно повышают кислотность и агрессивность желудочного сока, а женские — понижают.
Строение человеческого желудка
Желудок – это орган пищеварительной системы, в котором скапливается пища, и под действием желудочного сока, подвергается первичному перевариванию с образованием кашицеобразной смеси.
Желудок по большей части располагается в верхней левой области брюшной полости. Определённой формой и размером желудок не обладает, так как они зависят от степени его наполнения, состояния его мышечной стенки (сокращённая или расслабленная) и возраста. Вместительность органа около 3 литров, длиной 21-25 см.
Желудок обладает двумя основными функциями:
Нарушения моторики желудка из-за нарушения тонуса его мышечной стенки приводит к нарушению пищеварения и эвакуации желудочного содержимого в кишечник. Это проявляется различными диспепсическими нарушениями (тошнота, рвота, вздутие, изжога и другие).
Механизм образования язвы желудка
Язва желудка, представляет собой дефект слизистой оболочки желудка, редко меньше 1см (иногда подслизистой), окружённый воспалительной зоной.
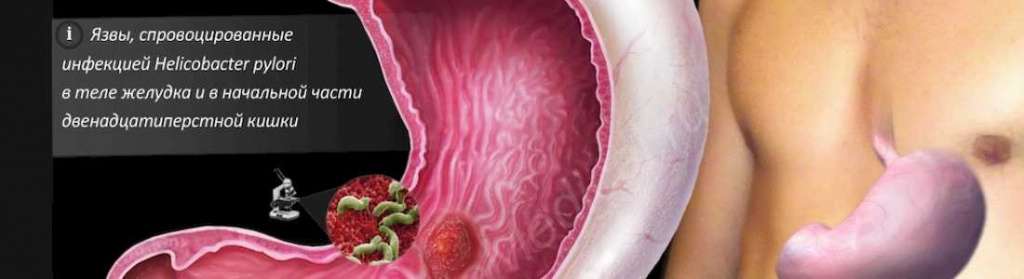
Наиболее частой причиной образования язв желудка и двенадцатиперстной кишки является инфекция Helicobacter Pylori. Различные факторы приводят к дисбалансу между защитными факторами (желудочная слизь, гастрит, секретин, гидрокарбонаты, слизисто-эпителиальный барьер желудка и другие) слизистой желудка и факторами агрессии (Helicobacter Pylori, соляная кислота и пепсин).
Под действием лечения, дефект зарастает соединительной тканью (образуется рубец). Участок, на котором образовался рубец, не обладает функциональной способностью (секреторной функцией).
Причины развития патологии
Бактерия Helicobacter Pylori (возбудитель язвы) – оказывает разрушающее действие на клетки слизистой желудка, разрушает местные факторы защиты. В результате чего образуется такой дефект, как язва. Заражение бактерией через слюну инфицированного человека (несоблюдение правил личной гигиены, использование немытой посуды после инфицированного человека).
Повышенная кислотность – развивается в результате усиленного выделения соляной кислоты, которая оказывает разъедающее действие на слизистую оболочку желудка, с последующим образованием дефекта.
Что влияет на образование язвы желудка?
Симптомы язвы желудка
Неприятные признаки язвы желудка могут быть настолько ярко выраженными, что появляется тошнотой или даже рвотой, которая усиливается с утра и проходит после приема пищи. Язва проявляет себя чаще в осенне-весенние периоды.
Диагностика язвы желудка
Диагностика типичной язвы желудка достаточно проста, проводится терапевтом или гастроэнтерологом. При осмотре врач определяет общее состояние пациента, выясняет жалобы, характер и особенности течения болезни, при пальпации уточняет границы болезненных зон и их характер.
Чтобы сформировать точное представление о состоянии здоровья пациента, врач может назначить общий анализ крови и инструментальное обследование. Чаще всего это эндоскопическое исследование (ЭГДС).
Процедура безопасна, длится несколько минут, сопровождается неприятными, но вполне переносимыми ощущениями. Позволяет обследовать верхние отделы желудочно-кишечного тракта, установить наличие и характер воспалительных и эрозивно-язвенных процессов, а также появление новообразований.
Лечение язвы желудка
Лечением язвенной болезни занимается терапевт или гастроэнтеролог. Оно направлено на устранение симптомов, заживление язв и ликвидацию причины этого заболевания с помощью диеты, изменения образа жизни и назначения медикаментов.
Медикаментозная терапия
Для избавления от инфекции Хеликобактер Пилори врач назначает антибиотики, а для снижения кислотности желудочного сока — кислотоснижающие препараты и др. Если язва желудка вызвана приёмом обезболивающих препаратов (НПВС) или иных медикаментов, которые могут спровоцировать развитие язвы, то врач подбирает пациенту другие препараты, у которых нет язвообразующего действия.
Сначала снимается боль с помощью обезболивающих. Принимаются препараты только при ощущении дискомфорта в желудке. Также прописываются энтеросорбенты, которые нейтрализуют негативное действие токсинов. Кроме того, больному необходимо пропить курс витаминов.
Питание
Важно при язве желудка не обострять симптомы при помощи вредных привычек. Нужно перестать курить и употреблять спиртные напитки. А также следить за своим питанием. При язве желудка должна быть назначена специальная диета.
Она предполагает полноценное питание, разделённое на 5-6 приёмов пищи в день. Ограничивается употребление сильных раздражителей желудочной секреции (кетчупов, острых специй), грубых продуктов и блюд. Пища готовится в основном протёртой, варится на пару или в воде, рыба и негрубые сорта мяса подаются кусками. Из рациона исключаются очень холодные и горячие блюда. Ограничивается приём поваренной соли.
Появление избыточного количества соляной кислоты в желудке ведет к тому, что возникают боли, пациента мучает изжога. Необходима вода, которая обладает ощелачивающим эффектом – при ее применении вредное воздействие соляной кислоты нейтрализуется.
Противоположная проблема – пониженная кислотность. В этом случае желудочного сока вырабатывается мало. Итог: пища плохо переваривается, возникает ощущение переполнения желудка.
Щелочные минеральные воды ускоряют обработку пищи и способствуют быстрому продвижению ее по желудочно-кишечному тракту.
Профилактика язвы желудка
При здоровом образе жизни, правильном питании, бережном отношении к своему здоровью вероятность появления язвы желудка крайне низкая. Как мы уже выяснили, к развитию язвы желудка приводят нарушения сна и питания, чрезмерно активный образ жизни, а также несоблюдение правил личной гигиены.
Если у родственников была язвенная болезнь, то независимо от жалоб рекомендована ЭГДС с определением кислотности желудочного сока, уточняющими биопсиями для определения инфекции H. Pylori и гистологическим изучением подозрительных участков хотя бы раз в 2 года.
Также нужно придерживаться здорового образа жизни: отказаться от вредных привычек, быть физически активным, спать ночью не менее 7 часов. Избегать стрессовых ситуаций, учиться правильно их воспринимать.
Регулярно посещать врача в рамках диспансеризации и устранять очаги хронической инфекции. Начиная с 25 лет раз в два года проходить плановое комплексное эндоскопическое обследование — ЭГДС с определением H. Pylori.
Где пройти диагностику и лечение язвенной болезни желудка в Красноярске?
Для вас работает частная медицинская клиника «Медюнион» на Никитина. Мы занимаемся профилактикой, диагностикой и лечением язвы желудка. Наши специалисты проведут комплексное обследование на новейших аппаратах, в стерильно чистых кабинетах.
Для записи заполните онлайн-форму обратной связи, указанную на сайте, или позвоните и уточните информацию по номеру телефона клиники 201-03-03.
Особенности правильного режима при язвенной болезни желудка
Язвенная болезнь желудка и двенадцатиперстной кишки относится к серьезным заболеваниям, так как ее опасность заключается не только в тяжелой клинической симптоматике, но и в тех осложнения, которые могут возникнуть. При уже имеющемся воспалении желудка и язвенном поражении, соблюдение правильного режима является вопросом сохранения нормального самочувствия и профилактики тяжелых осложнений (включая кровотечение).
Особенности режима при язве желудка
Язва двенадцатиперстной кишки и желудка, как многие заболевания ЖКТ тесно связана с психоэмоциональным состоянием человека, поэтому одним из главных правил при соблюдении лечебного режима, является физический и психологический покой. В период обострения необходимо соблюдать постельный режим в течение 7 дней подряд, после чего плавно возобновлять физическую активность. К другим условиям правильного восстановительного режима при язвенной болезни желудка и двенадцатиперстной кишки можно отнести:
Перечень запрещённых продуктов
Для того чтобы избежать тяжёлых последствий язвы желудка (включая рак двенадцатиперстной кишки), необходимо в период обострения заболевания полностью исключить из ежедневного рациона такие пищевые ингредиенты:
Каким продуктам следует отдавать предпочтение
Вне периода обострения, когда нет необходимости соблюдать сверхстрогую диету при язве, необходимо отдавать предпочтение таким пищевым ингредиентам:
В 90% случаев, основной причиной развития язвенной болезни желудка и двенадцатиперстной кишки, является инфицирование бактерией Хеликобактер Пилори. Этот коварный микроорганизм локализуется в слизистой оболочке желудка, нарушая защитные свойства органа, и делая его уязвимым перед кислотной средой. Традиционная медицина использует различные схемы так называемой эрадикации (лечения) хеликобактерной инфекции, но каждая схема предусматривает использование антибиотиков.
В качестве монотерапии или в составе комплексного лечения язвенной болезни двенадцатиперстной кишки и желудка, рекомендовано использовать метапробиотики. Доказанной эффективностью отличается метапребиотик Стимбифид Плюс, содержащей лактат кальция, фруктополисахариды и фруктоолигосахариды. Комбинация трёх компонентов создает неблагоприятные условия для размножения хеликобактерной инфекции. Кроме того, Стимбифид Плюс ускоряет процесс эпителизации желудка, процесс заживления язвы, стимулирует местный иммунитет и естественным образом восстанавливает баланс нормальной микрофлоры как желудка, так и кишечника. Фруктополисахариды и фруктоолигосахариды, являются натуральным субстратом (питательной средой) для собственных кишечных и желудочных бактерий человека.
Третий компонент — лактат кальция ускоряет процесс размножения бифидобактерий. Средство полностью безопасно для организма, не вызывает побочные эффекты и не имеет противопоказаний. Стимбифид Плюс может быть использован при наличии хронических сопутствующих заболеваний, в любом возрасте, и при любой степени тяжести развития язвенной болезни желудка и 12- перстной кишки.
Метапребиотик необходимо использовать как в острую фазу заболевания, так и в период ремиссии, а также на этапе восстановления желудка после заживления язвы. Средство одинаково эффективно как на этапе лечения, так и на этапе реабилитации.
Опыт лечения гастроэзофагеальной рефлюксной болезни
Обеспечение эффективного контроля над желудочной секрецией — одно из главных условий успешной терапии так называемых «кислотозависимых» заболеваний верхних отделов желудочно-кишечного тракта. В клинической и поликлинической практике в настоящее время для
Обеспечение эффективного контроля над желудочной секрецией — одно из главных условий успешной терапии так называемых «кислотозависимых» заболеваний верхних отделов желудочно-кишечного тракта. В клинической и поликлинической практике в настоящее время для ингибирования соляной кислоты париетальными клетками слизистой оболочки желудка чаще всего используются блокаторы Н2-рецепторов гистамина второго (ранитидин) и третьего (фамотидин) поколений, несколько реже — ингибиторы протонного насоса (омепразол, рабепразол), а для нейтрализации уже выделенной в полость желудка соляной кислоты — антацидные препараты. Антацидные препараты иногда применяются в лечении больных, страдающих так называемыми «кислотозависимыми» заболеваниями, в сочетании с Н2-блокаторами рецепторов гистамина; иногда в качестве терапии по «требованию» в сочетании с ингибиторами протонного насоса. Одна или две «разжеванные» антацидные таблетки не оказывают значительного эффекта [10] на фармакокинетику и фармакодинамику фамотидина, применяемого в дозе 20 мг.
Между этими медикаментозными препаратами существуют определенные различия, перечислим основные из них: различные механизмы действия; скорость наступления терапевтического эффекта; продолжительность действия; разная степень эффективности их терапевтического действия в зависимости от времени приема препарата и приема пищи; стоимость медикаментозных препаратов [1]. Вышеперечисленные факторы не всегда учитываются врачами при лечении больных.
В последние годы в литературе все чаще обсуждаются вопросы фармакоэкономической эффективности использования в терапии «кислотозависимых» заболеваний различных медикаментозных препаратов, применяющихся по той или иной схеме [2, 7]. Стоимость обследования и лечения больных особенно важно учитывать в тех случаях, когда больные в силу особенностей заболевания нуждаются в продолжительном лечении [4, 6], например при гастроэзофагеальной рефлюксной болезни (ГЭРБ). Это весьма распространенное заболевание, обследование и лечение таких пациентов требуют значительных расходов.
Как известно, у большей части больных ГЭРБ отсутствуют эндоскопические признаки рефлюкс-эзофагита. Однако по мере прогрессирования ГЭРБ появляются патологические изменения слизистой оболочки пищевода. Симптомы этого заболевания оказывают на качество жизни такое же воздействие, что и симптомы других заболеваний, включая и ишемическую болезнь сердца [5]. Замечено [8] отрицательное воздействие ГЭРБ на качество жизни, особенно на показатели боли, психическое здоровье и социальную функцию. У больных, страдающих ГЭРБ, высок риск появления пищевода Барретта, а затем и аденокарциномы пищевода. Поэтому при первых же клинических симптомах ГЭРБ, особенно при возникновении эндоскопических признаков эзофагита, необходимо уделять достаточное внимание своевременному обследованию и лечению таких больных.
В настоящее время лечение больных ГЭРБ проводится, в частности, препаратом фамотидин (гастросидин) в обычных терапевтических дозировках (по 20 мг или по 40 мг в сутки). Этот препарат обладает рядом достоинств: удобство применения (1-2 раза в сутки), высокая эффективность в терапии «кислотозависимых» заболеваний, в том числе и по сравнению с антацидными препаратами [9], а также большая безопасность по сравнению с циметидином. Однако наблюдения показали [1], что в ряде случаев для повышения эффективности терапии целесообразно увеличение суточной дозы гастросидина, что, по некоторым наблюдениям [1], снижает вероятность появления побочных эффектов по сравнению с использованием в повышенных дозах блокаторов Н2-рецепторов гистамина первого (циметидин) и второго (ранитидин) поколений. Преимущество фамотидина [11] перед циметидином и ранитидином заключается в более продолжительном ингибирующем эффекте на секрецию соляной кислоты обкладочными клетками слизистой оболочки желудка.
Существуют и другие преимущества блокаторов Н2-рецепторов гистамина (ранитидина или фамотидина) перед ингибиторами протонного насоса; в частности, назначение этих препаратов на ночь позволяет эффективно использовать их в лечении больных из-за отсутствия необходимости соблюдать определенную «временную» связь между приемом этих препаратов и пищи. Назначение некоторых ингибиторов протонного насоса на ночь не позволяет использовать их на полную мощность: эффективность ингибиторов протонного насоса снижается, даже если эти препараты приняты больными вечером и за час до приема пищи. Однако суточное мониторирование рН, проведенное у больных, лечившихся омезом (20 мг) или фамотидином (40 мг), свидетельствует [3] о том, что продолжительность действия этих препаратов (соответственно 10,5 ч и 9,4 ч) не перекрывает период ночной секреции, и в утренние часы у значительной части больных вновь наблюдается «закисление» желудка. В связи с этим необходим и утренний прием этих препаратов.
Определенный научно-практический интерес вызывает изучение эффективности и безопасности использования фамотидина и омеза (омепразола) в более высоких дозировках при лечении больных, страдающих «кислотозависимыми» заболеваниями верхних отделов желудочно-кишечного тракта.
Нами изучены результаты клинико-лабораторного и эндоскопического обследования и лечения 30 больных (10 мужчин и 20 женщин), страдающих ГЭРБ в стадии рефлюкс-эзофагита. Возраст больных — от 18 до 65 лет. При поступлении в ЦНИИГ у 30 пациентов выявлены основные клинические симптомы ГЭРБ (изжога, боль за грудиной и/или в эпигастральной области, отрыжка), у 25 больных наблюдались клинические симптомы, в основном ассоциируемые с нарушением моторики верхних отделов желудочно-кишечного тракта (чувство быстрого насыщения, переполнения и растяжения желудка, тяжесть в подложечной области), обычно возникающие во время или после приема пищи. Сочетание тех или иных клинических симптомов, частота и время их возникновения, а также интенсивность и продолжительность у разных больных были различными. Каких-либо существенных отклонений в показателях крови (общий и биохимический анализы), в анализах мочи и кала до начала терапии не отмечено.
При проведении эзофагогастродуоденоскопии (ЭГДС) у 21 больного выявлен рефлюкс-эзофагит (при отсутствии эрозий), в том числе у 4 больных обнаружена рубцово-язвенная деформация луковицы двенадцатиперстной кишки и у одного больного — щелевидная язва луковицы двенадцатиперстной кишки (5 больных страдали язвенной болезнью двенадцатиперстной кишки, сочетающейся с рефлюкс-эзофагитом). Кроме того, у одной больной обнаружена пептическая язва пищевода на фоне рефлюкс-эзофагита и у 8 больных — эрозивный рефлюкс-эзофагит. У всех больных, по данным ЭГДС, обнаружена недостаточность кардии (в сочетании с аксиальной грыжей пищеводного отверстия диафрагмы или без нее).
В лечении таких пациентов использовался гастросидин (фамотидин) в дозировке 40-80 мг в сутки в течение 4 недель (первые 2-2,5 недели лечение проводилось в стационаре ЦНИИГ, в последующие 2 недели пациенты принимали гастросидин в амбулаторно-поликлинических условиях). Терапию гастросидином всегда начинали и продолжали при отсутствии выраженных побочных эффектов, пациентам назначали по 40 мг 2 раза в сутки в течение 4 недель; лишь при появлении диареи и крапивницы дозировку гастросидина уменьшали до 40 мг в сутки.
Исследование было выполнено с учетом критериев включения и исключения больных из исследования согласно правилам клинической практики.
При проведении ЭГДС определяли НР, используя быстрый уреазный тест (один фрагмент антрального отдела желудка в пределах 2-3 см проксимальнее привратника) и гистологическое исследование биопсийного материала (два фрагмента антрального отдела в пределах 2-3 см проксимальнее привратника и один фрагмент тела желудка в пределах 4-5 см проксимальнее угла желудка). При обследовании больных при необходимости проводили УЗИ органов брюшной полости и рентгенологическое исследование желудочно-кишечного тракта. Полученные данные, включая и выявленные побочные эффекты, регистрировали в истории болезни.
В период проведения исследования больные дополнительно не принимали ингибиторы протонного насоса, блокаторы Н2-рецепторов гистамина или другие так называемые «противоульцерогенные» препараты, включая антацидные препараты и средства, содержащие висмут. 25 из 30 пациентов (84%) из-за наличия клинических симптомов, ассоциируемых чаще всего с нарушением моторики верхних отделов пищеварительного тракта, дополнительно получали прокинетики: домперидон (мотилиум) в течение 4 недель или метоклопрамид (церукал) в течение 3-4 недель.
Лечение больных ГЭРБ в стадии рефлюкс-эзофагита всегда начинали с назначения им гастросидина по 40 мг 2 раза в сутки (предполагалось, что в случае появления существенных побочных эффектов доза гастросидина будет уменьшена до 40 мг в сутки). Через 4 недели от начала лечения (с учетом состояния больных) при наличии клинических признаков ГЭРБ и (или) эндоскопических признаков эзофагита терапию продолжали еще в течение 4 недель. Через 4-8 недель по результатам клинико-лабораторного и эндоскопического обследования предполагалось подвести итоги лечения больных ГЭРБ.
При лечении больных гастросидином (фамотидином) учитывались следующие факторы: эффективность гастросидина в подавлении как базальной и ночной, так и стимулированной пищей и пентагастрином секреции соляной кислоты, отсутствие изменений концентрации пролактина в сыворотке крови и антиандрогенных эффектов, отсутствие влияния препарата на метаболизм в печени других лекарственных средств.
По результатам анализа обследования и лечения больных ГЭРБ в стадии рефлюкс-эзофагита в большинстве случаев терапия была признана эффективной. На фоне проводимого лечения у больных ГЭРБ с рефлюкс-эзофагитом (при отсутствии эрозий и пептической язвы пищевода) основные клинические симптомы исчезали в течение 4-12 дней; у пациентов с эрозивным рефлюкс-эзофагитом боль за грудиной постепенно уменьшалась и исчезала на 4-5-й день от начала приема гастросидина; у больной с пептической язвой пищевода на фоне рефлюкс-эзофагита — на 8-й день.
Двое из 30 больных (6,6%) через 2-3 дня от начала лечения отказались от приема гастросидина, с их слов, из-за усиления болей в эпигастральной области и появления тупых болей в левом подреберье, хотя объективно состояние их было вполне удовлетворительным. Эти больные были исключены из исследования.
По данным ЭГДС, через 4 недели лечения у 17 пациентов из 28 (60,7%) исчезли эндоскопические признаки рефлюкс-эзофагита, у 11 — отмечена положительная динамика — уменьшение выраженности эзофагита. Поэтому в дальнейшем этих больных лечили гастросидином в амбулаторно-поликлинических условиях в течение еще 4 недель по 40 мг 2 раза в сутки (7 больных) и по 40 мг 1 раз в сутки (4 больных, у которых ранее была снижена дозировка гастросидина).
Весьма спорным остается вопрос — рассматривать ли рефлюкс-эзофагит, нередко наблюдаемый при язвенной болезни (чаще всего при язвенной болезни двенадцатиперстной кишки), как осложнение этого заболевания или же считать его самостоятельным, сопутствующим язвенной болезни заболеванием? Наш многолетний опыт наблюдений показывает, что, несмотря на некоторую связь ГЭРБ и язвенной болезни (их относительно частое сочетание и даже появление или обострение рефлюкс-эзофагита в результате проведения антихеликобактерной терапии), все же язвенную болезнь и ГЭРБ (в том числе и в стадии рефлюкс-эзофагита) следует считать самостоятельными заболеваниями. Мы неоднократно наблюдали больных с частыми обострениями ГЭРБ в стадии рефлюкс-эзофагита (при наличии у них рубцово-язвенной деформации луковицы двенадцатиперстной кишки). Последнее обострение язвенной болезни (с образованием язвы в луковице двенадцатиперстной кишки) у этих больных отмечалось 6-7 и более лет назад (значительно реже, чем рецидивы ГЭРБ в стадии рефлюкс-эзофагита), однако при очередном обострении язвенной болезни с образованием язвы в луковице двенадцатиперстной кишки всегда при эндоскопическом исследовании выявляли и рефлюкс-эзофагит. Мы уверены, что при наличии современных медикаментозных препаратов лечить неосложненную язвенную болезнь значительно легче, чем ГЭРБ: период терапии при обострении язвенной болезни двенадцатиперстной кишки занимает значительно меньше времени по сравнению с терапией ГЭРБ; да и в период ремиссии этих заболеваний пациенты с язвенной болезнью двенадцатиперстной кишки чувствуют себя более комфортно, в то время как больные ГЭРБ вынуждены для улучшения качества жизни отказываться от приема значительно большего количества продуктов и напитков.
При обследовании (через 8 недель лечения) трое из 11 больных по-прежнему предъявляли жалобы, ассоциированные с нарушением моторики верхних отделов желудочно-кишечного тракта. Трое больных при хорошем самочувствии отказались от проведения контрольной ЭГДС через 8 недель. По данным ЭГДС, у 7 из 8 больных отмечено исчезновение эндоскопических признаков эзофагита (в том числе у одной больной — заживление пептической язвы пищевода).
Определение НР проводилось у всех 30 больных: в 11 случаях выявлена обсемененность НР слизистой оболочки желудка (по данным быстрого уреазного теста и гистологического исследования материалов прицельных гастробиопсий). Антихеликобактерная терапия в период лечения больным ГЭРБ в стадии рефлюкс-эзофагита не проводилась.
При оценке безопасности проведенного лечения каких-либо значимых отклонений в лабораторных показателях крови, мочи и кала отмечено не было. У 4 больных (13,3%), у которых ранее наблюдался «нормальный» (регулярный) стул, на 3-й день лечения гастросидином (в дозе 40 мг 2 раза в сутки) был отмечен, с их слов, «жидкий» стул (кашицеобразный, без патологических примесей), в связи с чем доза гастросидина была уменьшена до 40 мг в сутки. Через 10-12 дней после снижения дозы стул нормализовался без какой-либо дополнительной терапии. Интересно отметить, что еще у 4 больных, которые ранее страдали запорами, на фоне проводимого лечения стул нормализовался на 7-й день. У 3 из 30 больных (10%) на 3-4-й день приема гастросидина появились высыпания на коже туловища и конечностей (крапивница). После уменьшения дозировки гастросидина до 40 мг в сутки и проведения дополнительного лечения диазолином (по 0,1 г 3 раза в день) высыпания на коже исчезли.
Проведенные исследования показали целесообразность и эффективность терапии ГЭРБ в стадии рефлюкс-эзофагита гастросидином по 40 мг 2 раза в сутки, особенно при лечении больных с выраженными болевым синдромом и изжогой. Такое лечение может успешно проводиться в стационарных и амбулаторно-поликлинических условиях. Изучение отдаленных результатов проведенного лечения позволит определить продолжительность периода ремиссии этого заболевания и целесообразность лечения гастросидином в качестве «поддерживающей» терапии или же терапии «по требованию».
По вопросам литературы обращайтесь в редакцию








