Удаление доброкачественных новообразований
Содержание
Опухолевые новообразования являются одной из самых распространенных патологий нашего времени. Причиной роста заболеваемости называют неправильное питание, стрессы, плохую экологию, нарушение гормонального баланса. Все эти провоцирующие факторы действительно оказывают негативное влияние на здоровье населения. Однако даже здоровый образ жизни не позволяет исключить риск развития опухоли. Поэтому необходимо знать о том, что представляет собой новообразование, чем оно опасно и как от него избавиться.
Что такое доброкачественная опухоль?
Опухоль – это патологическое образование, которое образуется в результате дифференцировки и неконтролируемого деления клеток. Последовательные мутации приводят к неопластической (опухолевой) трансформации клеток. В результате здоровые ткани утрачивают специфическую структуру, но чаще полностью или частично сохраняют функции. Процесс разрастания новообразования может сопровождаться повреждением окружающих здоровых тканей – опухоль сдавливает их, нарушая кровообращение, питание, регенерацию и другие естественные процессы.
Виды доброкачественных опухолей
Опухоль – общее название множества новообразований, которые произрастают из различных тканей организма. Например, по типу тканей различают виды:
Методы лечения доброкачественных опухолей
Наиболее надежным методом лечения опухолей является оперативное удаление патологически измененных тканей. Так как доброкачественные новообразования не произрастают в окружающие ткани и не метастазируют, то удаление обычно не представляет особой сложности. Исключение составляют опухоли большого размера. Например, при некоторых формах миомы матки рекомендована гистерэктомия – ампутация органа вместе с опухолевым новообразованием.
Для удаления доброкачественного новообразования используют различные методы:
1. Хирургическое удаление опухолевых новообразований
Радикальное удаление опухоли путем иссечения в пределах здоровых тканей – самый надежный метод лечения. Он позволяет полностью удалить участок атипичных тканей и остановить рост опухоли, исключить риск малигнизации (озлокачествления). Удаленные оперативным путем ткани можно отправить на гистологическое следование для определения вида опухоли и уточнения диагноза (доброкачественная или злокачественная).
При хирургическом методе лечения опухоль иссекают – вырезают, удаляя все измененные ткани и клетки. При удалении небольших новообразований ткани эпитализуются, полностью или частично замещая повреждение. При удалении опухолей большого размера позже проводят дополнительно второй этап лечения – косметическое исправление дефекта.
Оперативное хирургическое лечение может использоваться в качестве основного метода или в комплексе с противоопухолевой терапией, иммунотерапией, химиотерапией, гормональной терапией и др.
При своевременно проведенном лечении в большинстве случаев удается добиться полного выздоровления и исключить риск рецидива.
Хирургическим методом удаляют следующие виды доброкачественных опухолей: фибромы, атеромы, жировики, миомы и др.
2. Криодеструкция
Криодеструкция – еще один метод лечения опухолевых новообразований. В настоящее время для криодеструкции используют жидкий азот. Локальное замораживание позволяет разрушать пораженные участки тканей, вызывая отторжение опухолевого новообразования. Причем криовоздействие может быть применено как для поверхностных тканей, так и для более глубоких слоев.
При локальном воздействии на пораженный участок не повреждаются окружающие здоровые ткани. Крионекроз является наиболее щадящим и практически безболезненным методом разрушения опухоли, не требующим анестезии. Воздействие холодом блокирует сосуды, делая удаление бескровным, то есть не возникает кровотечение.
Криохирургический метод очагового лечения жидким азотом дает противовоспалительный и антисептический эффект, ускоряет процесс регенерации, не вызывает обширных дефектов и грубых послеоперационных рубцов, требующих последующего косметического этапа.
Методом криодеструкции удаляют папилломы, аденомы, остроконечные кондиломы, истинные эрозии, бородавки, лечат паппиломотоз гортани, актинический кератоз и др.
3. Электрокоагуляция
Электрокоагуляция – метод удаления атипичных участков тканей с помощью высокочастотных электрических токов. В ограниченном участке, локально с помощью активного электрода создает операционное поле и методом теплового воздействия опухолевые ткани разрушают – подвергают деструкции. Применение высокочастотных токов исключает риск заражения и кровотечения. Однако возможно ожоговое поражение окружающих тканей.
Методом электрокоагуляции удаляют папилломы вирусной этиологии, родинки.
Обязательно ли удалять доброкачественные новообразования?
Не все доброкачественные новообразования потенциально опасны. Самые распространенные из них – родинки – возникают на протяжении жизни у каждого человека. Плоские безболезненные пигментированне невусы представляют собой скопление сосудов или клеток эпидермиса и дермы. Немеланомоопасные родинки запрещено пытаться самостоятельно удалять народными методами (например, прижигать чистотелом, делать примочки и припарки) и нужно стараться не повреждать.
Другие доброкачественные опухоли могут появляться, например, при нарушении гормонального баланса, и самостоятельно исчезать. Однако во многих случаях при визуальном исследовании невозможно точно определить вид опухоли (доброкачественная или злокачественная), нельзя исключить последующую малигнизацию. Например, когда с помощью УЗИ или МРТ у пациента обнаруживают новообразование, то установить его характер зачастую невозможно. Его удаляют хирургическим путем, а затем образцы тканей отправляют на гистологическое исследование для уточнения диагноза.
Показания к оперативному удалению новообразования
1. Показанием к удалению родинки служит оценка по тесту ABCDE:
Если родинка начала изменяться внешне, появился зуд, припухлость, ощущается болезненность при пальпации, то необходимо немедленно показаться врачу.
2. Папиллома имеет вирусную этиологию и является результатом заражения ВПЧ. Если иммунитет не справляется с вирусом, то в результате проникновения и активизации хронической инфекции на слизистой или коже разрастается эпителий. Не весь паппиломотоз потенциально опасен, но существуют штаммы ВПЧ, которые вызывают малигнизацию клеток.
Онкогенный риск несут в себе новообразования, которые:
Рекомендуется удалять любые новообразования, которые легко травмировать из-за их локализации. Это могут быть папилломы (или родинки), расположенные на шее, руках (особенно на локте), у женщин под резинками бюстгальтера. Также травмоопасными считаются крупные новообразования на пояснице. При повреждении кожных покровов через открытую рану легко проникает любая инфекция, создавая благоприятнее условия для воспалительных процессов, нагноения. Поэтому потенциально травмоопасные папилломы и невусы рекомендуется удалять даже в том случае, если они не беспокоят и не несут онкогенного риска.
3. Доброкачественные опухоли имеют различный этиопатогенез. Некоторые гормонально зависимые формы (миомы и др.) требуют наблюдения и лечатся медикаментозными методами (гормональной терапией), другие считаются относительно безобидными (фибромы), третьи причисляют к предраку (например, полипоз желудка и толстой кишки). Поэтому метод лечения всегда выбирается индивидуально после тщательного обследования и уточнения диагноза.
При обнаружении доброкачественных опухолей, характер которых выявить не удается, рекомендуется удалять их оперативным путем с проведением гистологического исследования иссеченных тканей. К таким новообразованиям относятся опухоли лимфатических узлов, внутренних органов и кожи, которые бывают внешне схожи с кистозными образованиями или, например, воспаленными лимфатическими узлами крупных размеров.
Что делать при обнаружении доброкачественной опухоли?
При обнаружении любых уплотнений, воспалений, «шариков» под кожей рекомендуется показаться врачу-онкологу для постановки диагноза.
Нужно ли удалять опухоль, если она доброкачественная?
Специалисты Воронежского областного клинического центра медицинской профилактики рассказали, что делать пациентам при наличии доброкачественных опухолей
Читать все комментарии
Войдите, чтобы добавить в закладки
Слово онкология у любого человека вызывает ужас. Однако врачи под этим термином подразумевают целую группу новообразований. Опухоли бывают не только злокачественными, но и доброкачественными. В чём их отличие? Чем опасно доброкачественное новообразование? И нужно ли его удалять? Об этом мы расспросили специалистов Воронежского областного клинического центра медицинской профилактики.
Чем доброкачественная опухоль отличается от злокачественной?
Любая опухоль формируется в результате аномального роста и деления клеток. Однако у доброкачественного новообразования, в отличие от злокачественного, есть несколько существенных отличий:
Когда доброкачественная опухоль может перерасти в злокачественную?
Любая доброкачественная опухоль рано или поздно может превратиться в злокачественную. Причины такого перерождения учёными до сих пор точно не установлены. Однако существуют основные факторы риска озлокачествления (малигнизации) новообразований: травматическое и химическое воздействие, гормональный сбой, вредные привычки, облучение, канцерогены в еде, вредные производства, наследственная предрасположенность и плохая экология.
К наиболее опасным доброкачественным опухолям, которые чаще всего перерождаются в рак, относят: аденомы, полипы желудочно-кишечного тракта, папилломы мочевыводящих путей, некоторые виды невусов (родинок).
Наоборот, относительно безобидными разновидностями новообразований считаются фибромы и миомы.
Что делать с доброкачественной опухолью?
В первую очередь при обнаружении у себя доброкачественной опухоли необходимо регулярно проходить обследования и наблюдаться у врача, который будет контролировать рост опухоли и ваше состояние. Во многих случаях врачи выбирают метод ожидания, чтобы убедиться, что новообразование не растёт.
Если доброкачественная неоплазия годами не увеличивается в размерах, не находится в группе риска по озлокачествлению и никак не влияет на ваше самочувствие, удалять её совершенно необязательно.
Лечение доброкачественной опухоли необходимо, когда возникают какие-либо осложнения. Нередко такое новообразование даже без малигнизации может существенно осложнять жизнь человеку. Например, опухоль разрастается до больших размеров, сдавливая соседние ткани и органы. Или выбрасывает в организм «лишние» гормоны.
Нередко возникает риск, что доброкачественное новообразование в процессе роста может прорваться. Характерный пример – киста яичника, прорыв которой грозит пациентке заражением крови со всеми вытекающими последствиями. Поэтому такие опухоли, хоть они и доброкачественные, в срочном порядке удаляют.
Оперативное вмешательство – самый эффективный метод лечения доброкачественных новообразований. В зависимости от размера опухоли и места её расположения существует множество методов её удаления: от иссечения скальпелем до лазера. Если новообразование находится на поверхности кожи, нередко используют криокоагуляцию (воздействие на ткани экстремально низких температур).
Если доброкачественное новообразование возникло в результате гормонального сбоя, то иногда может применяться заместительная терапия, подразумевающая нормализацию гормонов в организме. Иногда это способствует самоликвидации доброкачественных опухолей. В любом случае помните, что без врачебного внимания подобные новообразования оставлять нельзя и чем точно не стоит заниматься – так это самолечением. Будьте здоровы!
Материал подготовлен в рамках национального проекта «Здравоохранение»
Хирургическое лечение
В других случаях к хирургическому вмешательству добавляют лучевую терапию или химиопрепараты или другое современное лечение.
Комбинацию методов лечения, разработку схемы первичного и последующего лечения, выбор оперативного доступа, объема операции, необходимость реконструкции органа хирург-онколог обсуждает с анестезиологом, лучевым терапевтом, химиотерапевтом и другими специалистами. Особенности хирургического лечения очень индивидуальны и зависят как от общего состояния пациента, там и от особенностей роста опухоли и ее стадии.
Виды хирургического лечения рака
Выбор объема хирургического вмешательства зависит от стадии опухолевого процесса и его распространенности, наличия метастазов, прорастания в соседние ткани и органы и сопутствующих заболеваний у пациента.
Существуют следующие виды хирургического лечения рака:
Профилактическая операция
При наличии предраковых новообразований с высоким риском малигнизации, или злокачественного перерождения, их удаляют хирургически в пределах здоровых тканей во избежание развития рака в дальнейшем.
Радикальная операция
Целью данного вмешательства является тщательное удаление опухоли в пределах здоровых тканей, перевязка артерий и вен, питающих ее, и а также удаление близлежащих лимфоузлов во избежание дальнейшего распространения опухолевых клеток с током крови или лимфы.
В зависимости от объема и расположения опухоли выполняют:
Паллиативная операция
Паллиативная хирургия помогает снизить дозу противоопухолевых препаратов или лучевой терапии для неоперабельных пациентов.
Диагностическая операция
Обычно проводят с помощью малоинвазивных методов: лапароскопии, эндоскопии и другого инструментария. Показана, когда инструментальные и лабораторные методы не позволяют точно поставить диагноз, определить тип опухолевых клеток и стадию заболевания. Во время диагностического вмешательства берут биопсию (кусочки ткани из разных мест опухоли для гистологического исследования).
Реконструктивная операция
Часто после объемных оперативных вмешательств с полным удалением пораженного органа требуется последующая реконструкция. Например, молочной железы, частей лица при их иссечении, или части кишечника, мочевого пузыря для восстановления жизнедеятельности организма. Современные методики и производство синтетических тканей для пластики обеспечивают быстрое и успешное развитие реконструктивной хирургии и реабилитации онкобольных.
Принципы абластики и антиабластики
Хирургия рака не обходится без строгого соблюдения принципов абластики и антибластики, вне зависимости от типа раковых клеток, стадии опухоли и зоны роста.
А нтибластика подразумевает максимальную обработку послеоперационной раны от возможных остатков раковых клеток с помощью облучения, противоопухолевых препаратов, спирта и других способов.
В онкохирургии соблюдают следующие правила:
Осложнения после хирургического удаления рака
Такие же, как и при обычных хирургических вмешательствах, но могут быть более тяжелыми и длительными, учитывая общую интоксикацию организма опухолевым процессом, слабость, нарушение иммунитета и кроветворения у онкологических пациентов:
Прогноз после удаления опухоли
Прогноз после удаления опухоли — оценка продолжительности жизни больного и её качества. Улучшить его, избежать сопутствующих осложнений и существенно повысить эффективность лечения позволяет соблюдение принципов абластики и антибластики в процессе вмешательства.
Улучшение прогноза рецидива опухоли: абластика и антибластика
Абластика — тотальное иссечение новообразования в пределах здоровой ткани — возможна на 1-й и 2-й стадии процесса при отсутствии метастазов. Антибластика — совокупность мер в ходе хирургического вмешательства, препятствующих дальнейшему распространению атипичных клеток по организму:
Главный принцип циторедуктивного хирургического лечения рака — максимальное иссечение атипичных тканей. Если онкологический процесс обнаружен на поздней стадии, цель паллиативного оперативного вмешательства — улучшить самочувствие больного.
Прогноз рецидива опухоли
Вторичный рак возможен как после иссечения новообразования, так и после других видов терапии. Если после удаления опухоли объективные признаки рака отсутствуют, то врачебный прогноз предполагает ремиссию — исчезновение симптоматики, — но не излечение.
Это связано с тем, что даже единичные злокачественные клетки, оставшиеся в организме, могут не выявиться исследованиями, но разрастись впоследствии. Чтобы уничтожить потенциально оставшиеся после удаления клетки опухоли и улучшить прогноз для пациента, назначают лучевую и химиотерапию. При этом риск повторного рака возрастает. Наследственную предрасположенность к развитию патологии оценивают с помощью генетических маркеров.
Возвращение онкозаболевания отмечают в первые 2 года после операции. Если рецидив развития опухоли не зафиксирован в первые 5 лет, то прогноз для пациента благоприятен.
Объективная оценка прогноза рецидива опухоли методом жидкостной биопсии
Объективно оценить прогноз развития рецидива опухоли терапии позволяет специфический анализ — жидкостная биопсия. Эта методика основана на молекулярном анализе циркулирующих в крови следов ДНК клеток новообразования и их мутаций. Результаты исследования позволяют:
Процедура оценки прогноза рецидива опухоли малоинвазивна, не требует госпитализации и доступна по цене, поэтому может проводиться настолько часто, насколько требуется. С помощью метода выявляют мутации атипичных клеток:
Результаты анализа позволяют улучшать прогноз вероятности развития рецидива опухоли.
Прогноз развития рецидива злокачественной опухоли молочной железы
Риск возвращения рака молочной железы и отдаленных метастазов в ближайшие 10 лет после назначения терапии оценивают с помощью генетического теста MammaPrint. При его проведении прогнозируют вероятность метастазирования по экспрессии 70 генов.
Метод разработан в Голландии и одобрен FDA США. MammaPrint позволяет получать жизненно важную информацию об агрессивности атипичных тканей и адаптировать протокол лечения под индивидуальные особенности пациента. По результатам анализа лечащий врач принимает решение о целесообразности проведения адъювантной — химической либо гормональной — терапии.
Таким образом, корректный прогноз, полученный после удаления опухоли с помощью теста MammaPrint, анализа на генетические маркеры и других современных методов онкодиагностики, позволяет снижать риск развития рецидивов рака.
Иссечение опухолей кожи
На коже могут возникать как доброкачественные, так и злокачественные новообразования. В большинстве случаев их иссечение с применением различных методик является основным методом лечения. Отличить доброкачественную опухоль от злокачественной самостоятельно невозможно. Если вы обнаружили у себя на коже непонятное образование, лучше сразу обратиться к врачу-дерматологу. Он проведет дерматоскопию — осмотрит кожу под увеличением с помощью специального инструмента, дерматоскопа.
Новообразования кожи удаляют как по медицинским показаниям, так и по косметическим, по личному желанию пациента. Например, рак кожи и меланома — опасные злокачественные опухоли, которые нужно удалить в любом случае. Родинка (пигментный невус) или липома зачастую ничем не опасны, но человек может сам пожелать их удалить, потому что они находятся на видном месте и портят внешность.
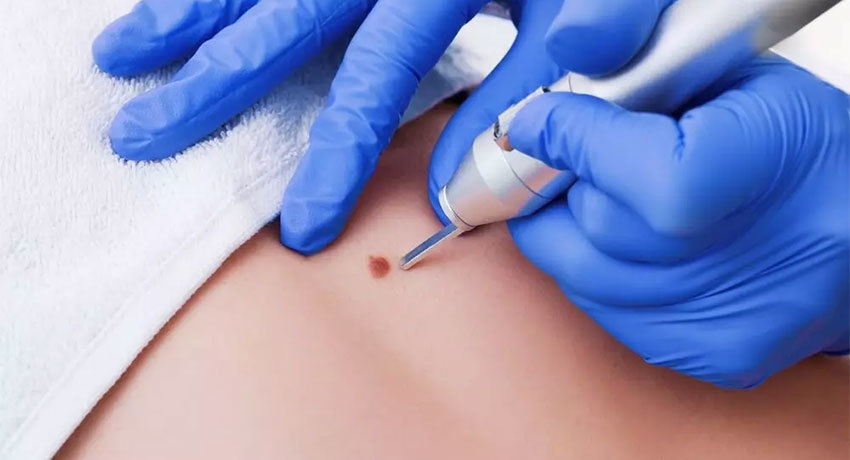
Удаление доброкачественных новообразований кожи
К доброкачественным новообразованиям кожи относят пигментные невусы (родинки), папилломы, липомы, фибромы, гемангиомы, бородавки, контагиозные моллюски и др. Основные показания для их удаления:
Существуют разные методы удаления доброкачественных опухолей кожи. Врач подбирает подходящий, в зависимости от типа, размеров, локализации новообразования:
Иссечение опухолей кожи в среднем продолжается 15–20 минут. Его выполняют под местной анестезией, в амбулаторных условиях, без госпитализации в стационар.
При больших и множественных новообразованиях может потребоваться несколько операций, такой пациент может быть госпитализирован в стационар.
Какой метод удаления доброкачественных новообразований кожи самый лучший? На этот вопрос не существует однозначного ответа. Хирург выбирает подходящий метод, в зависимости от характера, локализации, размеров новообразования.
Запишитесь на прием к врачу в международной клинике Медика24. После осмотра и обследования он расскажет, какая методика наиболее предпочтительна в вашем случае.
Закажите обратный звонок. Мы работаем круглосуточно
Иссечение злокачественных новообразований кожи
При меланоме хирургическое удаление злокачественной опухоли является основным методом лечения на ранних стадиях заболевания. В большинстве случаев после операции можно достичь ремиссии — если опухоль операбельна, и отсутствуют множественные отдаленные метастазы. Однако, важно помнить: чем позже диагностирована меланома, тем выше вероятность того, что потребуется более обширное хирургическое вмешательство, и риск рецидива в будущем.
Широкое иссечение
Это хирургическое вмешательство применяется в большинстве случаев. Хирург удаляет злокачественную опухоль и некоторое количество окружающих тканей. Дефект ушивают: чем больше была меланома, тем более заметный останется шрам. Операцию, как правило, проводят под местной анестезией. Удаленные ткани отправляют в патоморфологическую лабораторию для гистологического исследования.
В патоморфологической лаборатории оценивают край резекции. Нужно проверить, нет ли опухолевых клеток рядом с линией разреза:
Операция Мооса (Мохса, Mohs)
Операция Мооса чаще всего используется при других злокачественных опухолях кожи — базальноклеточном, плоскоклеточном раке. Но иногда ее проводят при меланоме, хотя не все эксперты согласны с целесообразностью такого подхода.
Суть вмешательство состоит в том, что злокачественную опухоль удаляют постепенно, тонкими слоями. Каждый слой исследуют под микроскопом. Когда в очередном слое перестают выявляться опухолевые клетки, вмешательство считается завершенным.
Операция Мооса — сложная и долгая, обычно она продолжается несколько часов. Ее могут выполнять только хирурги, прошедшие специальное обучение. Смысл этого хирургического вмешательства в том, что оно позволяет максимально сохранить ткани, окружающие опухоль. За счет этого достигается отличный косметический эффект.
Ампутация
В редких случаях, при больших меланомах, приходится полностью или частично ампутировать пораженный опухолью палец на руке или ноге.
Удаление регионарных лимфатических узлов
Меланома часто распространяется в регионарные лимфоузлы, и в таких случаях их тоже нужно удалить. Неизвестно, насколько эффективны такие операции в плане достижения ремиссии, но есть доказательства, что они, по крайней мере, помогают продлевать жизнь пациентов.
Выявить признаки поражения регионарных лимфоузлов можно путем пальпации (ощупывания), с помощью УЗИ, компьютерной томографии, томографии. Чтобы подтвердить опухолевое поражение, выполняют пункционную биопсию: в увеличенный лимфатический узел вводят иглу и получают ткань для гистологического исследования.
Хирургическое лечение при меланоме с отдаленными метастазами
Если во время обследования врачи обнаружили всего 1–2 метастаза, скорее всего, на самом деле их уже намного больше: просто остальные настолько малы, что их не удается выявить. В таких случаях радикальная операция невозможна.
Тем не менее, в некоторых случаях имеет смысл удалить отдельные метастатические очаги: это поможет устранить боль и другие симптомы, продлить жизнь пациента.
Иссечение базальноклеточного и плоскоклеточного рака кожи
Базальноклеточный и плоскоклеточный рак кожи намного менее агрессивны по сравнению с меланомой. В большинстве случаев на момент постановки диагноза они не успевают ни прорасти в ткани, расположенные под кожей, ни распространиться в лимфатические узлы, ни метастазировать в другие органы. Как правило, их можно полностью удалить и добиться ремиссии.
В большинстве случаев, как и при меланоме, рак кожи иссекают с захватом некоторого количества окружающих нормальных тканей. Удаленный образец отправляют в лабораторию и оценивают край резекции.
В ряде случаев выполняют операцию Мооса:
Операция Мооса позволяет максимально эффективно удалить злокачественное новообразование, после нее ниже риск рецидива, чем после обычного иссечения опухоли. Однако, это очень долгая и трудоемкая операция, не все хирурги умеют ее выполнять.
Если обнаружены опухолевые очаги в регионарных лимфатических узлах — их также удаляют.