Помогает ли плазма переболевших тяжело больным COVID-19?
Живу в Москве и часто вижу в метро и общественном транспорте призывы сдавать плазму, если переболел коронавирусом. Говорят, это помогает выжить тяжелобольным. Я уже собрался выгадать время на выходных и поехать сдать кровь, но недавно услышал, что на самом деле плазма не помогает сохранить человеку жизнь и сдавать ее бесполезно. Подскажите, как быть?
Судя по данным на сегодняшний день, лечение при помощи плазмы переболевшего или привитого от COVID-19 человека вряд ли поможет пациенту в тяжелом состоянии.
Но если вы хотите помочь людям, сдать кровь все равно стоит — причем даже если вы не болели. Обычная донорская плазма и форменные элементы крови спасают жизни каждый день.
Почему переболевших COVID-19 просят сдавать плазму
Плазма — жидкая часть крови. Она разносит по всему организму белки, необходимые для его нормальной работы. Например, факторы свертывания крови, которые помогают остановить кровотечение, и антитела, которые защищают нас от вирусов и микробов.
У некоторых людей, например у пациентов с первичными иммунодефицитами или с нарушениями свертываемости крови, плазменные белки или вообще не вырабатываются, или их вырабатывается недостаточно. Такие пациенты чувствуют себя лучше, если перелить им плазму от здоровых людей, в которой много недостающих белков.
На этом принципе основана плазмотерапия — метод лечения коронавирусной болезни: пациентам с COVID-19 переливают насыщенную антителами плазму переболевших или привитых от коронавируса людей. Поскольку антитела ускоряют выведение вирусных частиц и уменьшают проникновение вируса в клетки, предполагается, что плазма с готовыми антителами поможет пациентам справиться с инфекцией и скорее выздороветь.
Будьте внимательны к источникам информации о здоровье — и сходите к врачу
Наши статьи написаны с любовью к доказательной медицине. Мы ссылаемся на авторитетные источники и ходим за комментариями к докторам с хорошей репутацией. Но помните: ответственность за ваше здоровье лежит на вас и на лечащем враче. Мы не выписываем рецептов, мы даем рекомендации. Полагаться на нашу точку зрения или нет — решать вам.
Плазмотерапию применяют во многих странах. Например, Американское управление по санитарному надзору за качеством пищевых продуктов и медикаментов, или FDA, выдало разрешение на использование плазмы переболевших людей в марте 2020 года.
Разрешение FDA на использование плазмы переболевших в экстренных ситуациях — FDAPDF, 287 КБ
В то время пандемия только начиналась, и убедительных доказательств, что плазмотерапия работает, не было. Тем не менее врачи в некоторых больницах на свой страх и риск переливали плазму переболевших людей пациентам с COVID-19 в тяжелом состоянии. Поскольку некоторые пациенты после этого выздоровели, сотрудники FDA решили, что польза от процедуры превышает возможный вред, и разрешили применять ее в американских реанимациях.
В нашей стране переливать плазму начали в апреле 2020 года. Этот метод есть в московском протоколе лечения COVID-19 и считается потенциально эффективным способом лечения коронавирусной болезни.
Клинический протокол лечения больных COVID-19 — Депздрав Москвы, 2021 годPDF, 688 КБ
Как победить выгорание
Как сдать плазму для больных коронавирусом в Москве
Плазму сдают примерно как кровь, но эта процедура считается более щадящей. При заборе плазмы у человека берут только жидкую часть крови, а эритроциты и лейкоциты возвращают назад в кровоток.
Согласно условиям программы, перед тем, как сдать плазму, нужно сделать бесплатный анализ крови на уровень антител в государственной больнице в Москве.
Примерно на третьей неделе с начала болезни образуются антитела класса G, или IgG. С точки зрения защитного эффекта это самые ценные антитела: они обеспечивают иммунитет против инфекции даже после того, как человек полностью выздоровеет. Если у человека есть IgM и IgG, то он переболел меньше двух недель назад или еще болеет. А если есть только IgG, он переболел больше трех недель назад.
Чтобы плазму приняли, нужно, чтобы титр плазмы — максимальное разведение, при котором в сыворотке еще есть антитела — отвечал одному из этих условий:
Помогает ли плазма переболевших лечить коронавирусную болезнь
В этом есть серьезные сомнения сразу по двум причинам.
Плазма с низким титром антител не работает. Чем больше антител в плазме, тем лучше она работает. Но в 2020 году, если другой плазмы не было, FDA разрешала переливать плазму с титром антител в пределах 80—160 — это то же самое, что IgG > 80.
К 2021 году накопились данные, согласно которым переливание такой плазмы не предотвращает серьезные осложнения и не увеличивает вероятность выжить. В итоге титр антител от 80 до 160 стали считать низким. FDA пересмотрело свои рекомендации и теперь советует переливать исключительно плазму с высоким титром.
При этом исследователи пока до конца не понимают, какой титр антител считать высоким. Судя по данным исследований, шансы выжить выше всего у пациентов, которым переливали плазму с титром антител от 1350 до 2560.
Получается, что смысл сдавать плазму есть только у переболевших и привитых людей, чей титр антител начинается от 1300. Плазма с более низким титром, которую соглашаются принимать в рамках программы «Доноры надежды», скорее всего, окажется малоэффективной.
Не факт, что плазма вообще помогает. Согласно российским клиническим рекомендациям, плазму переболевших переливают пациентам больниц в двух случаях:
В мае 2021 года группа экспертов-гематологов проанализировала 13 исследований, в которых участвовало больше 48 тысяч человек. В итоге эксперты пришли к выводу, что люди с умеренным и с тяжелым течением болезни, которым переливали плазму выздоравливающих с любым титром антител, чувствуют себя ничуть не лучше, болеют так же долго, а погибают так же часто, как и люди, которых лечили другими способами.
После публикации авторы обзора обнаружили еще 130 статей, посвященных плазме крови. Они обещали проанализировать их и скорректировать обзор, если удастся выяснить что-то новое, но этого до сих пор не произошло. До тех пор, пока ситуация не прояснится, считать плазму выздоравливающих эффективным лекарством от тяжелого COVID-19 преждевременно.
В 2020 году переливание плазмы у пациентов с цитокиновым штормом выглядело обоснованным. Но в 2021 году стали появляться статьи, которые показали, что переливание в этой ситуации на уровень смертности не влияет.
Российских данных, которые подтверждают эффективность плазмотерапии, нет. В марте 2020 года началось исследование этого метода — в нем участвует 120 человек. Но эта научная работа пока не завершена.
Но пока все, что у нас есть, — три статьи, в которых врачи описывают опыт лечения COVID-19 у пациентов с гуморальными иммунодефицитами. Эти врачи не проводили контролируемых экспериментов, а просто поделились опытом и наблюдениями при лечении всего 23 пациентов. До тех пор, пока не будет более надежных доказательств, говорить, что переливание плазмы действительно помогает пациентам с коронавирусной болезнью и иммунодефицитом, на мой взгляд, преждевременно.
Так стоит ли сдавать плазму крови
Хотя пока создается впечатление, что плазма переболевших не слишком помогает при коронавирусной болезни, если у вас высокий уровень антител, сдать кровь все-таки можно. Исследования этого метода лечения пока не завершены, так что надежда, что плазма с высоким уровнем антител все-таки работает, остается. Тем более что замороженная плазма хранится три года — и если вдруг доказательства ее эффективности появятся в ближайшее время, она, возможно, пригодится больным коронавирусной инфекцией.
Если у вас низкий уровень антител, но вы все равно хотите помочь, можно все равно сдать кровь или плазму. Не обязательно для этого вступать в программу «Доноры надежды». По статистике, пол-литра крови — примерно столько, сколько человек сдает за один раз — спасает три жизни.
Стать донором в 2021 году может любой здоровый человек старше 20 лет весом от 50 кг, в том числе не переболевший и не привитый от COVID-19.
Кровь можно сдать на станции переливания крови или в отделении переливания крови при больнице. Найти адрес станции в любом городе можно на сайте DonorSearch.
Что делать? Читатели спрашивают — эксперты Т—Ж отвечают
Донорство – это наиболее простая возможность творить добро.
Külgpaani navigatsioon
Часто задаваемые вопросы
Почему именно я должен сдавать кровь? Разве доноров и так не достаточно?
По показателю численности населения, по возрасту подходящего для того, чтобы быть донорами, мы занимаем в Европе среднее место. Однако по процентной доле доноров среди всего населения (2,8% в 2014 г.) мы все еще значительно отстаем от других стран. С каждым годом количество доноров понемногу возрастает, но для того, чтобы нам и в дальнейшем удавалось успешно предупреждать кризисы, нам постоянно нужны новые и постоянные доноры – люди, готовые помогать, для которых сдавать кровь не менее двух раз в год стало уже стилем жизни. Для того чтобы обеспечить достаточный запас крови, необходимо, чтобы хотя бы 4% населения было донорами. Донорство — это благотворительность, которая не требует много времени и посильна многим из нас. Кроме того, не стоит забывать, что в роли нуждающегося в помощи может когда-то оказаться каждый из нас.
Почему в Эстонии донорство не оплачивается?
Неоплачиваемое и добровольное донорство дает максимально безопасную донорскую кровь, а кроме того это является и рекомендацией Всемирной организации здравоохранения (ВОЗ). Например, в Литве и Германии существует как платное, так и неоплачиваемое донорство, и статистика показывает, что в крови оплачиваемых доноров обнаруживается до восьми раз больше возбудителей заболеваний, передающихся через кровь, чем в крови неоплачиваемых доноров. Этим подтверждается то, что искреннее желание донора помогать нуждающимся и его честность при заполнение анкеты и в ходе медицинского осмотра обеспечивают максимальную безопасность переливания крови для пациентов, что находится в интересах всех нас как потенциальных пациентов.
Сколько требуется переливаний крови в год? И сколько крови для этого нужно?
Каждая доза донорской крови может помочь спасти чью-то жизнь. В 2014 году Центр крови посетило свыше 36 000 доноров, которые сдали в общей сложности около 60 500 доз крови. Из них было подготовлено около 85 000 компонентов крови для больниц, которые были перелиты около 20 000 пациентов. Каждая доза крови имеет неоценимое значение, потому что за этим стоит донор и его желание помогать нуждающимся.
Когда центр крови присылает донорам персональные приглашения на сдачу крови?
Центр крови ежедневно высылает донорам открытки с приглашением, э-письма и текстовые сообщения, согласно нуждам в данный день. Цель сообщений заключается в уведомлении как о днях донора, так и о требующихся группах крови. Центр крови высылает также и экстренные приглашения в случае неожиданного увеличения потребности в крови.
Мы всегда говорим нашим донорам, что донорская кровь требуется в больницах постоянно, поэтому не надо ждать персонального приглашения из Центра крови. Мы призываем доноров сдавать кровь регулярно и следить за состоянием запасов крови на нашей интернет-странице.
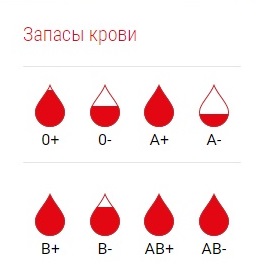
Что показывает кровеметр на домашней странице Центра крови?
Кровеметр, т.е. красные капли в верхней части нашей домашней страницы, показывает состояние запасов крови в данный день и предназначен для оперативного информирования доноров и людей, желающих стать донорами.
Для удовлетворения ежедневной потребности больниц в крови необходим определенный оптимальный запас крови.
Красный уровень в каплях крови показывает запасы каждой соответствующей группы крови:
Достаточно ли у меня крови, чтобы делится ею?
Взрослый человек имеет от четырех до пяти литров крови. Донор отдает 450 мл крови – это, в зависимости от веса тела, составляет всего 7-13% общего объема крови. Объем плазмы восстанавливается, в среднем, в течение 24 часов, а количество клеток крови – в среднем за три недели. Сдача крови не повреждает здоровье донора, но, напротив, активизирует процесс кроветворения. Количество клеток крови не падает из-за сдачи крови ниже разрешенной нормы.
Сколько времени занимает процедура сдачи крови?
Когда Вы идете сдавать кровь, рассчитывайте примерно на 45 минут. Столько времени уйдет на заполнение анкеты, медосмотр и отдых после сдачи крови. Сама кроводача занимает всего от пяти до десяти минут.
Если Вы сдаете кровь впервые, то времени уйдет немного больше, т.к. Вам оформят карту донора, а во время медосмотра Вам разъяснят условия донорства. У повторных доноров на это время не расходуется.
Как выбирают доноров?
Все доноры перед каждой сдачей крови проходят медосмотр. В это время происходит основательное собеседование с медицинским работником центра крови, который просматривает заполненную анкету и, исходя из состояния здоровья донора, определяет, подходит ли человек для донорства. Поэтому очень важно, чтобы донор, заполняя анкету, вдумывался в каждый вопрос и отвечал на него честно. Вся информация о доноре конфиденциальна.
Могу ли я заразиться вирусной инфекцией во время кроводачи?
Заражение донора вирусным заболеванием во время кроводачи невозможно, т.к. его кровь не соприкасается с кровью никакого другого человека, а при проведении процедуры используются ТОЛЬКО одноразовые стерильные иглы и мешки для забора крови. Все процедуры с донором проводятся с соблюдением установленных в ЕС требований безопасности.
Почему надо отдыхать после кроводачи?
Каждый донор должен отдохнуть после кроводачи хотя бы 10 минут. Даже если Вы чувствуете себя хорошо, выпейте после кроводачи сок или кофе. Это помогает восполнить потерю жидкости в организме. Если Вы почувствуете слабость после сдачи крови, то опытный персонал Центра крови сможет быстро оказать Вам помощь.
Сколько раз в год можно сдавать кровь?
Мужчины могут сдавать кровь 4-5 раз в год, с интервалом не менее 2 месяцев.
Женщины могут сдавать кровь 3-4 раза в год, с интервалом как минимум два, а желательно три месяца.
Центр крови побуждает сдавать кровь регулярно, три-четыре раза в год
Имеет ли донор право получить освобождение от работы на время сдачи крови?
С 01 июля 2009 года право донора на получение от работодателя свободного времени для сдачи крови регулируется пунктом 5 части 3 статьи 7 Закона о крови (Vereseadus).
Я не помню, когда в последний раз сдавал кровь. Как мне это узнать?
У повторных доноров есть карта донора, где записана дата последней сдачи крови, а также рекомендуемая дата следующей. Если у Вас нет под рукой карты донора, эту информацию можно получить в регистратуре Центра крови (Эдала 2) по телефону 617 3001 (на вопросы доноров мы отвечаем по Пн. и Пт. с 8.00 до 16.00 и со Вт. по Чт. с 11.00 до 19.00) или в Ülemiste Doonorikeskus (Валукоя 7, 1-й этаж) по телефону 664 0470 (Пн., Cp.-Пт. 9-17; Bт. 9-18).
Если донор сдавал кровь не менее трех раз, он может получить информацию также и в электронной базе данных Центра крови e-Doonor.
Что такое e-Doonor?
E-Doonor — это среда для доноров, в которой доноры после третьей сдачи крови могут посмотреть на сайте Центра крови данные о своих анализах и сдачах крови, а также откорректировать свои контактные данные. Если уровень гемоглобина в крови донора не соответствовал норме, то в среде e-Doonor он увидит также и рекомендации относительно здоровья и питания.
Кроме того, для экономии времени донор может в среде e-Doonor еще перед приходом на сдачу крови заполнить анкету о состоянии своего здоровья и о своем образе жизни. После заполнения анкеты донор может прийти на сдачу крови в течение семи (в случае процедуры афереза – пяти) календарных дней, поскольку таков срок действия ответов электронной анкеты. После этого данные стираются и анкету надо заполнять заново.
NB! Дигитально заполненная анкета действует в Центре крови на ул. Эдала, в Ülemiste Doonorikeskus и при выездах в различные места Эстонии. Анкету в e-Doonor следует заполнить не позднее, чем в предшествующий выезду день.
В e-Doonor можно заходить при помощи ID-карты или Mobiil-ID.
Что будут делать с моей кровью?
Специалисты Центра крови тщательно исследуют кровь каждого донора. Сначала определяется группа крови по системе АВО и резус-фактор. Это необходимо для того, чтобы пациент получил при переливании подходящую ему кровь. Затем, чтобы обеспечить безопасное переливание крови, кровь исследуется на наличие вирусов ВИЧ-инфекции, гепатита В, гепатита С и сифилиса.
Для переливания не используют цельную кровь, полученную от донора. Каждую дозу крови разделяют на эритроциты (красные кровяные тельца), плазму и тромбоциты (кровяные пластинки). Пациент получает именно тот компонент, который ему необходим. Важно знать, что одна порция крови донора может спасти жизнь нескольким пациентам.
Компоненты упаковывают и хранят в подходящих для этого условиях – плазму в условиях глубокой заморозки (-30°С), эритроциты при температуре обычного холодильника, а тромбоциты при температуре +22°С и при постоянном покачивании. Центр крови выдает компоненты только по заказу больниц.
Существует ли заменитель крови?
Кровь – это живая ткань, которую нельзя изготовить промышленным способом. Единственным источником крови является другой человек.
Что такое аферез?
Метод афереза получил свое название от греческого слова Aphairesis. Он подразумевает отделение от цельной крови кровяных клеток или плазмы при помощи специального оборудования. Например, если для остановки кровотечения больного необходимо такое количество тромбоцитов, которое содержится в четырех порциях цельной крови, то при помощи афереза из можно получить от одного донора. Читать подробнее…
Что я получу за сдачу крови?
Прежде всего донор получит хорошее ощущение от того, что помог нуждающимся. Ценность этого невозможно измерить деньгами. Кроме этого постоянный донор всегда будет информирован о состоянии своего здоровья. Денег за сдачу крови не платят, т.к. донорство в Эстонии добровольное и неоплачиваемое. Центр крови может со своей стороны предложить маленькие подарки для донора.
Сувенир для донора – молочная шоколадка
Что такое „кризис крови“?
Несчастья невозможно спрогнозировать заранее. Поэтому в критической ситуации Центр крови вынужден приглашать на сдачу крови больше доноров, чем обычно. В Эстонии меньше доноров, чем должно было бы быть для того, чтобы покрывать нужды больниц в любой ситуации.
Срок хранения различных компонентов крови небольшой: эритроцитов, или суспензии красных кровяных телец, — примерно 35 дней; тромбоцитов, или кровяных пластинок, – семь дней, а свежезамороженной плазмы – до трех лет. По этой причине заранее надолго запастись кровью в большом количестве невозможно.
Какая группа крови нужна больше всего?
Поскольку среди населения Эстонии преобладают люди с резус-положительной кровью групп A и 0, можно сказать, что больше всего нужна именно такая кровь. В то же время ясно, что необходима кровь всех групп, поскольку как редкие, так и распространенные группы крови отмечаются у доноров и у пациентов, нуждающихся в переливании крови, с одинаковой частотой. Человеку с наиболее редко встречающейся у нас резус-отрицательной кровью группы AB не стоит бояться, что его кровь не пригодится – в больницы все время попадают люди и с такой группой крови.
Как мне узнать мою группу крови?
Группа крови донора определяется в различных системах (AB0-, Резус- и Kell-системы). Первичный донор получает информацию о своей группе крови согласно системе АВ0 уже при первом посещении Центра крови, потому что она определяется при помощи экспресс-теста при медицинском осмотре, а затем контролируется в лаборатории. Резус-принадлежность определяется только в лаборатории, и донор может узнать ее при втором посещении Центра крови.
В Центре крови можно определить свою группу крови также и при отсутствии намерения сдавать кровь, но в этом случае определение будет платным – 16.58 евро, причем платить можно только наличными. В случае, если человек когда-то уже сдавал кровь (даже если в этот раз он не собирается этого делать), то он, как донор, получит справку бесплатно.
Как стать донором плазмы с антителами к COVID-19
1. Что такое плазма с антителами к COVID-19?
Плазма с антителами к COVID-19 — это плазма крови переболевших коронавирусом или привитых доноров.
Работает это так: коронавирусную инфекцию вызывает вирус SARS-CoV-2. В крови людей, перенесших болезнь, появляются антитела к этому вирусу. Это иммунные белки (иммуноглобулины), которые помогают бороться с болезнью. Они формируют иммунный ответ организма. У некоторых пациентов, по разным причинам, этот иммунный ответ не формируется, или его недостаточно, чтобы победить вирус. И тогда используют плазму доноров из числа тех, кто уже победил вирус или защитился от него прививкой.
В Москве метод использования антиковидной (иммунной) плазмы применяют для лечения больных коронавирусом с апреля 2020 года. А осенью клинический комитет по COVID-19 утвердил единый стандарт в подходе к стационарному лечению пациентов, куда этот метод был включен. Плазму применяют при лечении больных со средней и тяжелой формой коронавирусной инфекции, которые находятся в больницах. За время применения иммунной плазмы доказана ее клиническая эффективность: у среднетяжелых пациентов шанс оказаться в реанимации, на ИВЛ, снижается на 63%. А вероятность выздоровления тяжелых больных, которые получают плазму, увеличивается на 19%.
Плазма, полученная от вакцинированных доноров, также показала хорошие результаты во время исследования ее эффективности: распространение вируса в организме блокируется в 1,5 раза быстрее. Кроме того, плазма от вакцинированных доноров на 70% чаще имеет высокий титр (более 1:160) вируснейтрализующих антител, чем плазма от переболевших.
2. Как я могу стать донором плазмы для лечения новой коронавирусной инфекции после болезни?
Вы можете стать донором плазмы после перенесенного COVID-19, если соответствуете следующим условиям:
3. Как мне стать донором плазмы с антителами к COVID-19, если я вакцинировался вакциной «Спутник V» («Гам-КОВИД-Вак») или ревакцинировался («Спутник Лайт»)?
К донорам, прошедшим вакцинацию (ревакцинацию), применяются те же требования, что описаны выше.
Помимо этого, вакцинированным (ревакцинированным) донорам необходимо иметь сертификат о вакцинации против новой коронавирусной инфекции (COVID-19) с отметками, либо аналогичное подтверждение на портале госуслуг. Доноры после вакцинации допускаются к предварительному анализу спустя 30 дней после полного курса вакцинации (ревакцинации).
4. Что нужно, чтобы стать донором плазмы для лечения COVID-19 в Москве?
Чтобы стать донором плазмы, позвоните по телефону горячей линии: +7 (495) 870-45-16. Она работает ежедневно с 09:00 до 19:00.
Далее, в зависимости от того, переболели ли вы, прошли ИФА-тестирование самостоятельно и получили результат по количеству титров: IgG ≥ 150 и IgM ≥ 0, либо вакцинировались (ревакцинировались), вас ожидают следующие шаги.
В рамках медобследования вас осмотрит врач-трансфузиолог. Обследование включает в себя:
5. Как подготовиться к сдаче плазмы?
Накануне и в день сдачи крови нельзя употреблять жирную, жареную, острую и копченую пищу, колбасные изделия, а также мясные, рыбные и молочные продукты, яйца и масло (в том числе растительное), шоколад, орехи и финики, авокадо, свеклу, бананы.
При этом натощак сдавать кровь не следует. Перед процедурой лучше пить сладкий чай с вареньем, соки, морсы, компоты, минеральную воду и есть хлеб, сухари, сушки, отварные крупы, макароны на воде без масла, овощи и фрукты, кроме авокадо, свеклы, бананов, чернослива.
За 48 часов до сдачи крови нельзя употреблять алкоголь, а за 72 часа — принимать лекарства, содержащие аспирин и анальгетики.
Также за час до процедуры донации следует воздержаться от курения.
Не следует планировать донацию после ночного дежурства или просто бессонной ночи. Не планируйте сдачу крови непосредственно перед экзаменами, соревнованиями, сдачей проекта, на время особенно интенсивного периода работы. Нарушение этих правил значительно увеличивает риск нежелательных реакций после донации, прерывания донации и/или недопуска к донации.
Узнать больше о подготовке к сдаче крови можно на сайте Департамента здравоохранения города Москвы. Здесь же потенциальный донор может заполнить анкету. Первичная проверка позволит определить, есть ли у человека временные или абсолютные противопоказания к донорству.
6. Как и где производится донация плазмы?
Плазму можно сдать в одном из медицинских учреждений города Москвы:
При этом необходимо сначала позвонить на горячую линию по телефону: +7 (495) 870-45-16, пройти процедуру проверки для потенциальных доноров, по результатам которой оператор запишет вас в одно из этих учреждений в удобное время.
Донация плазмы происходит в течение 40-50 минут. Регистрация, обследование перед донацией и осмотр врача-трансфузиолога занимают до 1,5 часов. Перед процедурой вам предложат чай и сладкое — это важная часть. Далее вас пригласят в процедурный кабинет для донации. Сама процедура сдачи плазмы занимает около 40 минут. В это время с помощью аппарата для плазмафереза кровь донора разделяется на плазму и клеточную фракцию, эритроциты и другие клетки крови возвращаются обратно, заготовленная плазма переводится в гемоконтейнер. После процедуры вам нужно будет еще 20 минут отдохнуть под наблюдением врачей. Средний объем забора плазмы составляет от 300 до 600 миллилитров, это позволяет помочь двум-трем больным коронавирусом, находящимся в тяжелом и среднетяжелом состояниях.
Во время процедуры сдачи крови у некоторых людей наблюдаются легкое головокружение, незначительное понижение давления. Однако обычно организм здорового человека с этим легко справляется.
7. Можно ли сдавать плазму несколько раз?
В каждой пробе крови, заготовленной при выполнении донации иммунной плазмы, дополнительно исследуют клиническую эффективность (вирус-нейтрализующую активность). При ее подтверждении донора допускают до следующей донации или приглашают на следующую донацию.
Максимальное число донаций одного донора с подтвержденной клинической эффективностью в настоящее время не более 15, обычно — меньше.
8. Какие существуют меры социальной поддержки для доноров плазмы?
По решению Мэра Москвы в целях стимулирования донорства плазмы доноров-реконвалесцентов COVID-19 правительство столицы установило стимулирующие выплаты из расчета 10 тысяч рублей за 600 миллилитров плазмы. Выплата происходит в бухгалтерии медицинского учреждения, в котором происходит забор крови, в день процедуры. Объем разовой донации должен составлять не менее 300 и не более 600 миллилитров (+/-10%).
Также в день выполнения донации каждый допущенный к донации донор, вне зависимости от объема заготовленной плазмы, получает денежную компенсацию на питание в размере 1 235 рублей.
Эти выплаты и компенсации полагаются также и донорам после вакцинации (ревакцинации).
9. Есть ли шанс заразиться какой-либо инфекцией в процессе прохождения медобследования или донации плазмы?
Это крайне маловероятно.
Для выполнения донации и предварительного обследования (при его необходимости) используются только стерильные одноразовые системы для заготовки компонентов крови, иглы и пробирки.
Персонал использует средства индивидуальной защиты (халаты, маски, перчатки, антисептики).
В помещениях, где находятся потенциальные доноры, работают облучатели-рециркуляторы ДЕЗАР. Всем посетителям учреждений Службы крови выдают маски и обеспечивают доступ к антисептикам.
Однако напоминаем, что соблюдение мер предосторожности, социальной дистанции и ношение масок является ответственностью каждого гражданина.
В связи с особенностями обследования (кровь из пальца) и необходимостью обеспечения нормального теплообмена доноров, от требования ношения перчаток в учреждениях Службы крови отказались.