Аэросинусит
Синусит — это группа заболеваний, характеризующаяся воспалением носовой пазухи (или нескольких).
По тому, какая именно пазуха вовлечена в воспалительный процесс (лобная, гайморовая, клиновидная, решетчатый лабиринт) заболевание могут называть иначе — гайморит, фронтит, этмоидит, сфеноидит.
Отдельный вид синуситов — это аэросинусит, который можно считать профессиональным заболеванием. Ему чаще всего подвержены стюардессы, пилоты, пассажиры, летающие на короткие расстояния или злоупотребляющие стыковочными рейсами пассажиры (минимум времени между взлетом и посадкой), а также дайверы, космонавты и специалисты, занимающиеся кессонными работами.
Подробнее каковы причины, симптомы, методы лечения, а также какова профилактика осложнений при аэросинусите мы рассмотрим в нашей сегодняшней статье.
Общие сведения
Аэросинусит — это воспалительное заболевание слизистой оболочки придаточных пазух носа, развивающееся при перепадах барометрического (высотного) давления.
Другими словами идет воспаление слизистой от постоянных перегрузок, которые человек испытывает при наборе или снижении высоты, а также находясь под толщей воды (например, при погружении с аквалангом). Именно поэтому его второе название — баросинусит.
Позвоните нам по телефону +7 (495) 642-45-25
или воспользуйтесь формой обратной связи
Другим распространенным название аэросинусита является баросинусит.
Так как комфортное для человека атмосферное давление составляет 760 мм.рт.ст, то его резкое изменение в сторону повышения или уменьшения приводит к микротравмам слизистой оболочки, куда немедленно проникает патогенная микрофлора, вызывая воспаление.
Баросинусит может быть следствием развития специфической (например, бледная трепонема или палочка Коха) или неспецифической (в основном кокковая) инфекционной микрофлоры.
Кроме того, на развитие “воздушного насморка” влияют и другие ЛОР—заболевания и патологии, а также внешние факторы. К ним относятся:
Аэросинусит — раньше относили к редко встречающимся заболеваниям, но в настоящее время, учитывая популяризацию туризма и перелетов, его диагностируют всё чаще и чаще. Поэтому пациенты с аэросинуситом, чтобы помочь своему лечащему врачу верно диагностировать заболевание, должны точно описать симптомы и рассказать обо всех этапах развития заболевания. В этом случае лечить аэросинусит будет гораздо проще.
Симптомы аэросинусита
Симптоматика аэросинусита в большей степени является классической для заболевания носовых пазух, что пациентами (и даже некоторыми врачами) воспринимается как развитие обычного насморка.
Из-за неправильной трактовки диагноза лечение может значительно затянуться и не привести к своевременному выздоровлению. Из характерных клинических проявлений выделяют следующие симптомы аэросинусита:
В результате запущенного аэросинусита могут развиваться и осложнения. Например, гнойный синусит. Это означает, что развитие инфекции идет полным ходом и уже привело к скоплению гнойных масс в носовой пазухе. В этом случае терапия может сочетаться с хирургическим лечением (например, проколом пазухи).
Друзья! Своевременное и правильное лечение обеспечит вам скорейшее выздоровление!
Из общих симптомов аэросинусита можно выделить снижение работоспособности, слабость, нарушения сна (из-за проблем с дыханием). Возможны признаки интоксикации организма, если болезнь запущена, инфекция продолжает распространяться, а лечению пазух не уделяется достаточное внимание.
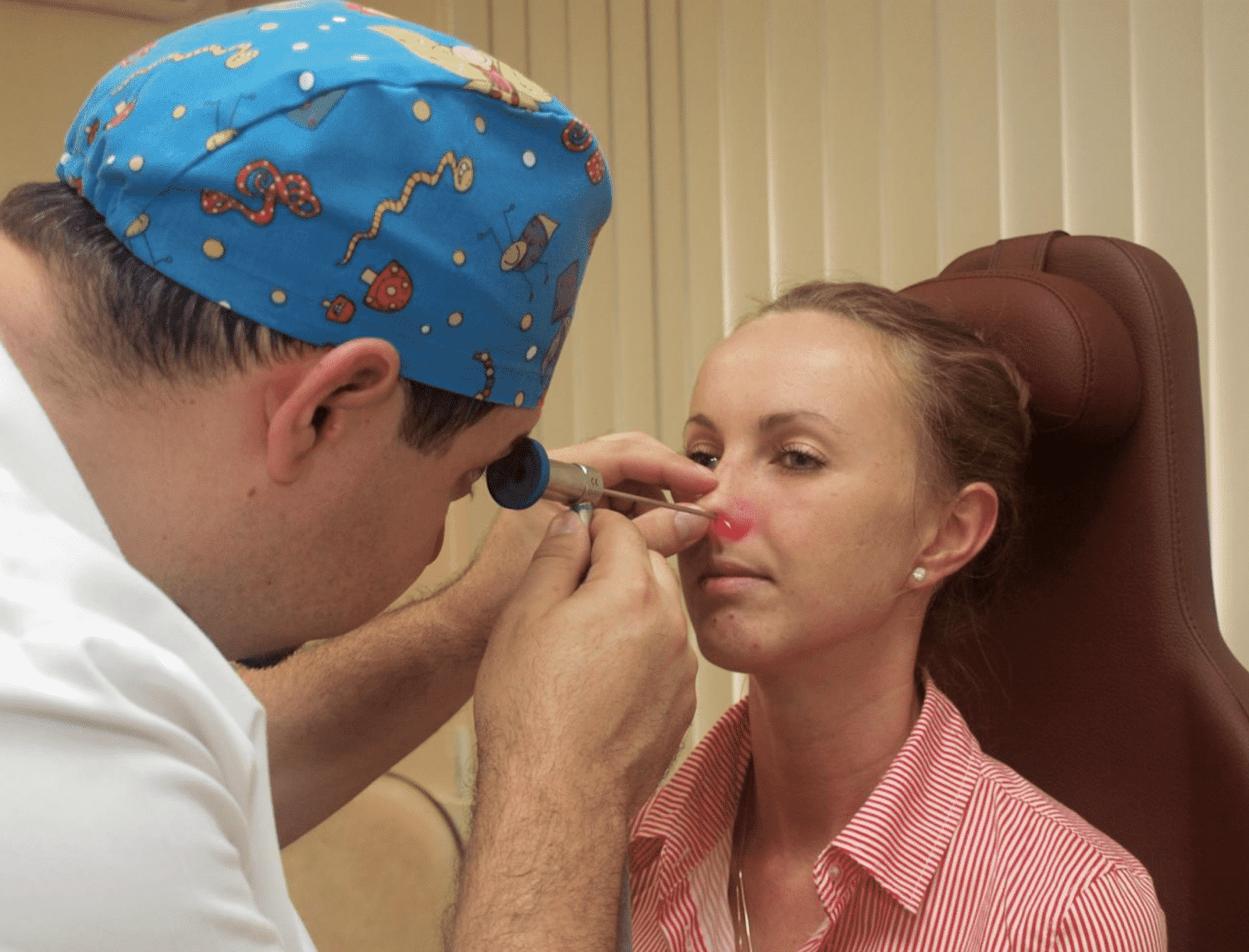
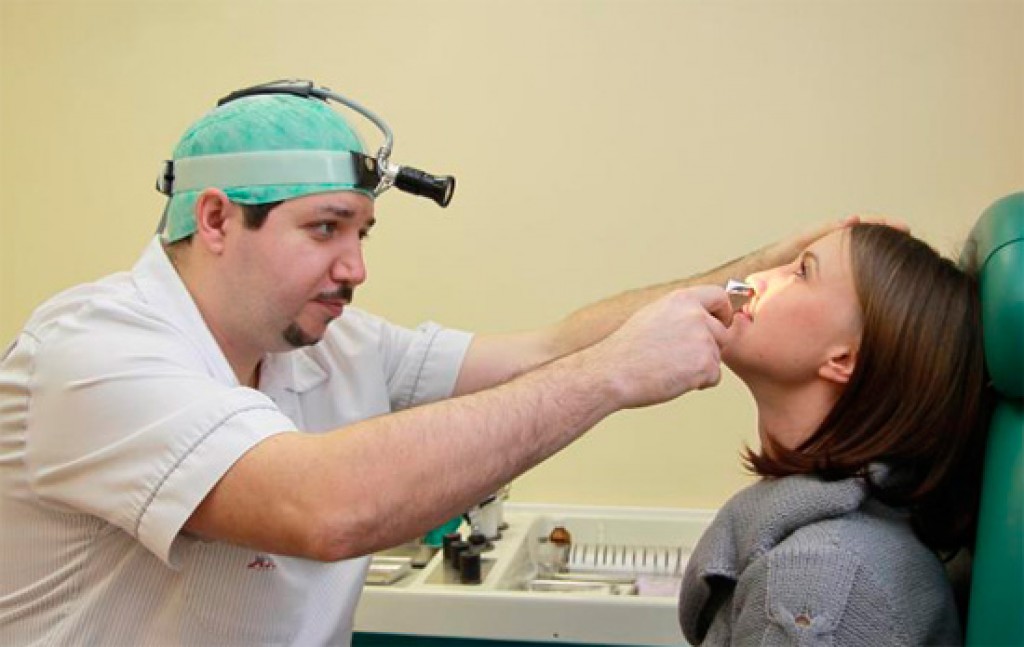
Диагностика заболевания
Диагностировать аэросинусит может только ЛОР-врач при посещении пациентом клиники, так как только описания симптомов будет недостаточно для точного определения диагноза.
Диагностика аэросинусита является абсолютно безболезненной и проводится без какой-либо специальной подготовки пациента.
Диагностика включает в себя следующие этапы:
Без последнего пункта диагностики не обойтись, так как он напрямую влияет на назначение лекарственных препаратов (например, подбор антибактериальных или противовирусных препаратов). И терапия будет более эффективной. В противном случае лечение может привести к развитию осложнений.
Дополнительно по результатам первичного осмотра врачом может быть назначено проведение МРТ или КТ, рентгенографии, биопсии.
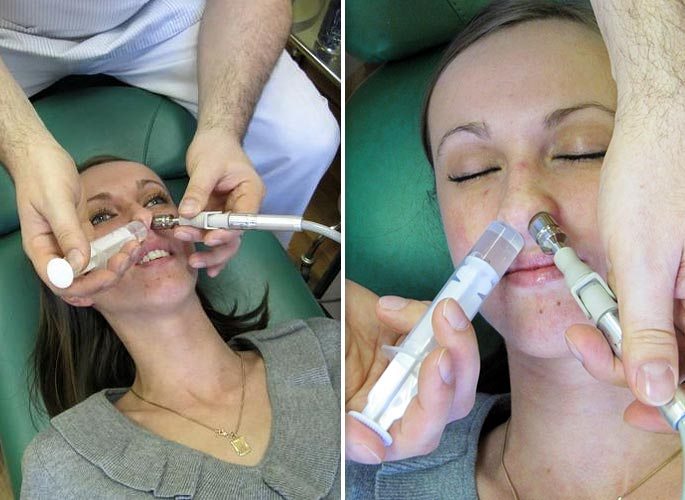
Лечение
Лечение аэросинусита, как и большинства ЛОР-заболеваний, должно быть комплексным. В него входят: физиопроцедуры, лекарственная терапия, иммуностимулирующие мероприятия, применение анальгетиков (при сильных болях). В сложных и запущенных случаях для лечения возможно хирургическое вмешательство с целью очищения носовой пазухи от скопившихся масс и быстрого устранения болевого синдрома и ощущения давления и тяжести.
Лекарственная терапия назначается исходя из результатов анализа мазка, взятого из полости носа — после определения типа инфекции.
Физиотерапия аэросинусита включает в себя следующие процедуры:
Из лекарственных препаратов могут назначаться антибиотики, противовоспалительные и антигистаминные препараты (для снятия отека), иммуностимулирующие препараты (для укрепления как общего, так и местного иммунитета), сосудосуживающие спреи и капли (для снятия заложенности носа), обезболивающие средства.
Во время лечения рекомендуется отказаться от полетов или хотя бы сократить их частоту, чтобы не возникли осложнения.
Крайне эффективным методом лечения являются промывания носа и околоносовых пазух — всем известная “кукушка”. Процедура позволяет удалить содержимое из пазух и очистить слизистую от патогенной микрофлоры.
В крайних случаях ЛОР-врач может порекомендовать хирургическое вмешательство, если в этом будет необходимость.
Важно помнить, что самостоятельно лечиться ни в коем случае нельзя, иначе он может стать причиной серьезных осложнений. Все назначения и процедуры должен выполнять ЛОР-врач. В этом случае прогноз лечения будет крайне благоприятным!
Подготовка к спокойному перелету

Одной из самых больших проблем для организма во время полета является обезвоживание. Даже на небольшой высоте у человека повышается вязкость крови и, следовательно, организму требуется больше жидкости, чем в обычной жизни. Поэтому необходимо выпивать по 150–200 мл жидкости каждый час. Пить лучше обычную питьевую воду или минеральную воду без газа. Соки тоже можно употреблять, а вот от кофе и крепкого чая лучше отказаться. Употребление спиртных напитков во время полета крайне нежелательно, так как они способствуют повышению вязкости крови.
Еще одной проблемой во время полета является гиподинамия. Нахождение человека длительное время в одной и той же позе способствует развитию застойных явлений в организме, особенно в нижних конечностях. В полете нужно периодически менять положение тела. Желательно сделать небольшую гимнастику прямо в кресле самолета, размять руки и ноги, по возможности немного походить. Обязательно в полет одевайте удобную обувь. Если есть возможность (особенно это касается длительных перелетов), постарайтесь снять обувь и одеть тапочки. Одежду предпочтительно иметь из натуральных тканей, которая должна быть удобной и не стесняющей движений, а также позволяющей свободно дышать.

Необходимо знать, что перелеты крайне нежелательны людям, перенесшим оперативное лечение в течение первого месяца после операции, и женщинам на последнем месяце беременности. С большой осторожностью к перелетам следует относиться людям после операции в период от одного до трех месяцев, а также тем, кто страдает варикозной болезнью нижних конечностей и людям, перенесшим заболевания дыхательной системы (пневмонии, хронические бронхиты и т.д.) в течение первого месяца после выздоровления.
Тем, кто страдает аэрофобией (боязнью перелетов) рекомендуется отправляться в полет не одним, а в сопровождении попутчика, который сможет помочь преодолеть страх перед полетом и отвлечь от навязчивых мыслей.
В полет следует взять с собой аптечку с лекарственными препаратами, в том числе препараты для оказания скорой медицинской помощи. Если вы страдаете хроническими заболеваниями, то перед полетом необходимо проконсультироваться с вашим лечащим врачом.
Информацию для Вас подготовила:
Дербенева Ольга Валентиновна – врач-терапевт. Ведет прием в корпусе клиники на Усачева.
Университет
Зима затянулась, а вместе с ней и противный насморк? Есть повод задуматься, правдива ли народная мудрость: если насморк лечить, проходит за неделю, а если не лечить — за семь дней. Врач-оториноларинголог высшей категории Анна Буцель не соглашается: по ее опыту, насморк без лечения может затянуться до двух недель, а вдобавок осложниться воспалением околоносовых пазух. Доктор ответила GO.TUT.BY на шесть вопросов о том, что делать, если нос перестал дышать.
Как только возникли проблемы с дыханием, бегу за каплями. Но говорят, это вредно?
Анна Буцель, доцент кафедры общей врачебной практики БГМУ, кандидат медицинских наук
— Речь о сосудосуживающих препаратах — деконгестантах, которые назначают, чтобы снять отек слизистой оболочки носа, — говорит специалист. — Многие пациенты, склонные к насморкам, носят с собой флакончик чуть ли не в косметичке, чтобы всегда был под рукой, и пользуются им не два раза в день, как написано в инструкции, а чуть ли не каждый час.
Анна Буцель приводит примеры из своей клинической практики, когда срок закапывания деконгестантов длился месяцами и годами, а у одной минчанки… более двадцати лет.
— Наиболее тяжело переносится острый насморк в стадии отека: дышать не получается, из носа капает. Продолжается стадия отека три-четыре дня от начала болезни, и в эти дни нужны сосудосуживающие средства. Если использовать их дольше шести дней, легко развивается привыкание, а затем и медикаментозная зависимость: сосуды полости носа «отказываются» функционировать, увеличиваются и не могут сокращаться без очередной порции препарата. Слизистая оболочка набухает, носовые раковины увеличиваются, уменьшается площадь носовых ходов, из-за чего выделений из носа становится еще больше.
Еще одна причина, из-за которой нельзя злоупотреблять сосудосуживающими капелями, — они склонны повышать артериальное давление. Поэтому длительное использование деконгестантов противопоказано людям с артериальной гипертензией, повышенным внутриглазным давлением, а также беременным женщинам.
Насколько это серьезно — зависимость от капель?
В таких случаях часто требуется операция (возможно, с использованием лазера): она заключается в частичном или полном удалении слизистой оболочки носовой раковины, чтобы расширить носовой ход для улучшения дыхания через нос.
Может, вообще лучше забыть о каплях? Насморк сам пройдет
Людей, которые из-за страха зависимости полностью отвергают сосудосуживающие препараты, немало, но это не повод для радости, констатирует Анна Буцель.
— Придерживаясь такой радикальной позиции, пациенты рискуют получить осложнение: синусит, — считает врач. — Важно, чтобы между полостью носа и носовыми пазухами было свободное сообщение. При неснятом отеке и активной циркуляции возбудителя простуды в носовых пазухах скапливается слизь, которая служит хорошей средой для размножения патогенных микроорганизмов. Если секрет не будет свободно вытекать, высока вероятность, что в «забитых» пазухах возникнет воспалительный процесс (гнойный синусит). Если синусит не развился, насморк может просто затянуться, иногда — до двух недель.
Почему тяжелее всего дышать через нос ближе к ночи и что с этим делать?
Это, как правило, симптом не банального насморка, а признак хронического вазомоторного ринита. Когда пациент находится в горизонтальном положении на диване или кровати, в сосудах полости носа замедляется кровоток. Поскольку тонус сосудистой стенки при вазомоторном насморке ослаблен, сосуды и капилляры уже не способны перекачивать поступившую кровь, они набухают, усиливается отек слизистой оболочки и дыхание через нос затрудняется.
В таких случаях поможет только обращение к врачу. Временно помочь себе можно, используя для сна более высокие подушки с приподнятым изголовьем. В такой позе крови к полости носа поступает меньше, отчего и слизистая меньше отекает.
Может, у меня просто плохие капли?
Специалист замечает, что важно разделять насморк, вызванный сезонным вирусом, и хроническими состояниями, сопровождающимися заложенностью носа (например, вазомоторный и аллергический ринит). При хроническом рините использовать капли-деконгестанты бесполезно — они не помогут. Однако многие пациенты в такой ситуции просто меняют средства до тех пор, пока не перепробуют весь аптечный ассортимент. Поиск лучших капель — распространенная ошибка. Большинство их, по мнению оториноларинголога, обладают однотипным действием, разница только в торговых названиях и стране-производителе.
А получится ли без лекарств облегчить дыхание?
Можно. Необходимость возникает у тех, кому капли противопоказаны из-за серьезных сердечно-сосудистых проблем. Немедикаментозные средства врач рекомендует использовать и как дополнение к каплям — так быстрее выздоровеете.
Промывание носа гипертоническим солевым раствором с содержанием соли больше 1% (2,5−2,7% соли). При этом большого значения, поваренная или морская соль, нет. Гипертонический солевой раствор снимет отек слизистой оболочки носа и улучшит дыхание через нос.
Горчичники на область икроножных мышц или ванночки для ног с горчичным порошком в течении 5−10 минут. Согревание способствует перераспределению потока крови от верхних отделов туловища к нижним. Уменьшается кровонаполненность сосудов носа, спадает отек, расширяются носовые ходы и облегчается дыхание.
Дыхательная гимнастика: форсированный вдох через нос и выдох через рот. Делают ее до 10 раз в течение дня. Это своего рода массаж стенки сосудов слизистой носа воздухом. Воздух помогает расширить носовые проходы, содержащийся в нем кислород слегка подсушивает слизистую оболочку полости носа, а форсирование вдоха тренирует и повышает тонус сосудов. Доктор предупреждает: при выполнении дыхательного упражнения может возникнуть головокружение, особенно у людей с ослабленной сердечно-сосудистой системой, поэтому дышать таким образом лучше сидя.
Форсированное дыхание можно использовать и детям. Но у малышей часто насморк провоцируют аденоиды, располагающиеся в носоглотке. Они перекрывают путь потоку воздуха, и форсированное дыхание может оказаться малоэффективным. Детям постарше эта техника, как правило, помогает.
Самомассаж крыльев носа. Легкими круговыми движениями массируйте с двух сторон область носовых раковин снаружи — это усилит кровообращение в полости носа.
Аэроотит: берегите уши-взлетаем
Отпуск всегда такой долгожданный, и хочется провести его с максимальной пользой для здоровья.
С развитием туризма нам стали доступны самые отдаленные уголки Земли — всего несколько часов на самолете, и перед нами открывается совершенно другой мир. Но увы, порой долгие перелеты могут доставить массу неудобств нашему уху и слуховой трубе.
На взлете и особенно при посадке уши закладывает у всех пассажиров без исключения. Это обычное следствие перепада барометрического давления. Однако если снижение происходит быстро или у вас легкий насморк, то перепад давлений в барабанной полости и наружном ухе может быть очень большим. В этих случаях, особенно при плохой проходимости слуховой трубы, развивается аэроотит.
Возникают болевые ощущения, сопровождающиеся появлением чувства распирания, шумом в ушах и снижением слуха. Так что же такое аэроотит? Опасно ли данное заболевание и как его можно избежать? Какие методы применяются в диагностике аэроотита? На эти вопросы ответят специалисты и дадут очень важные советы.
Белошангин Артем Сергеевич, к.м.н., врач-оториноларинголог медицинского центра «Newmed»
«Аэроотит является повреждением воспалительного характера в полости среднего уха. Изменения возникают в результате перепадов атмосферного давления, что приводит к баротравме. Повышение
внешнего давления втягивает барабанную перепонку, а понижение — выпячивает. Если разница давления незначительная, человек ощущает лишь небольшую заложенность в ушах. Такое чувство
часто испытывают пассажиры во время взлета и посадки самолета.»
Перепады атмосферного давления являются основной причиной возникновения аэроотита. Резкий перепад давления повреждает структуру среднего уха. Могут наблюдаться повреждения от разрыва барабанной перепонки до перелома слуховых косточек. В результате образования травмы в полости уха образуется воспаление — отит.
Изначально отит имеет катаральный характер, но в дальнейшем может перейти в гнойную форму. Слуховая труба в силах частично компенсировать перепад давления, тем самым предупреждая образование отита. Открытию слуховой трубы будет способствовать зевание или усиленное глотание. Однако в том случае, если в слуховой трубе имеются какие-либо воспалительные изменения, этот механизм не действителен. Самый малейший перепад давления спровоцирует образование аэроотита.
Особенно развитию аэроотиту способствует купание отдыхающих, резкие температурные перепады. Выраженный симптом аэроотита — боль в ухе. Боль может варьироваться от самой незначительной (малейший дискомфорт) до резкой и сильной боли. Боль может сопровождаться шумом в ухе, чувством распирания и снижением уровня слуха; может отдавать в область за ухом, а также в угол нижней челюсти. При неосложненной форме аэроотита слух полностью восстанавливается по истечении одной недели после нанесения баротравмы.
Аэроотит 3 и 4 степени с приобретенным воспалительным осложнением может длиться несколько недель, что приведет к образованию рубцовых сращений + развитию адгезивного отита среднего уха. Для проведения диагностики назначается проведение отоскопии. При заболевании 2 и 3 степени больному проводят эндоскопическое исследо- вание уха. При наличии осложненной формы аэроотита проводят дополнительный анализ на бак-посев экссудата, выделяемого из уха.
Лечение аэроотита 2 и 3 степени направлено на улучшение дренажной функции слуховой трубы.
Проводятся следующие мероприятия:
Неосложненная форма аэроотита 3 степени лечится по такому же принципу. Для профилактики гнойной формы отита назначаются антибиотики. Стоит отметить, что при этом противопоказано вводить какие-либо вещества в ушной проход.
Люди с аэроотитом, чья работа заключается в перелетах, водных погружениях и т.д., временно освобождаются от нее и приступают к работе только в случае полного выздоровления.
Головная боль в самолете: что делать?
Поделиться:
По данным зарубежных исследователей, 35 % пассажиров самолетов отмечают головную боль в течение полета.
В большинстве случаев эта боль не является серьезной проблемой и легко снимается привычными лекарствами.
Однако выбор конкретного препарата зависит от причин, которыми она вызвана.
Виды головной боли при перелете
Важно: в этой статье не обсуждаются случаи интенсивной головной боли, возникшей впервые, сопровождающиеся повышением артериального давления, судорогами, потерей сознания, слабостью в конечностях. Все эти случаи требуют немедленной консультации врача.
Самыми частыми видами головной боли при перелете являются головная боль напряжения и мигрень, поскольку полет, как правило, сопровождают сразу несколько провоцирующих факторов: страх полета, переутомление, недосып и неудобная поза.
Еще одной распространенной причиной головной боли у пассажиров являются различные заболевания околоносовых пазух. Это связано с тем, что при таких заболеваниях давление в околоносовых пазухах не успевает адекватно изменяться при наборе высоты или снижении самолета. Повышенное давление в пазухах может раздражать различные типы рецепторов, а также вызывать повреждение сосудов слизистой оболочки, провоцируя боль различного характера. В частности,описан случай развития высокоинтенсивной громоподобной головной боли в лобной области из-за кровоизлияния в лобную пазуху.
Выделяют также особую группу головных болей — боли, связанные с перелетом в самолете, которые возникают только во время полета (в том числе при взлете и посадке) и не беспокоят в обычной жизни.
Первый случай так называемой головной боли при взлете и посадке самолета (airplane headache) был зафиксирован в 2004 году, а критерии диагноза были предложены в 2007-м.
Особые характеристики — интенсивная головная боль в области глаза и лба, за глазом, односторонняя. Пациенты описывают ее как жгучую, пульсирующую, простреливающую. Продолжительность боли — до 30 минут. Других сопутствующих симптомов, таких как тошнота, рвота, свето- и звукобоязнь, нет. Боль возникает при взлете или посадке самолета, причем чаще всего при посадке. Страдают обычно молодые мужчины. Описаны редкие случаи подобных болей у детей. Как правило, боль возникает внезапно и проходит самостоятельно после посадки. При обследовании не обнаруживается никаких патологических изменений.
В 2016 году в Дании было проведено исследование, в котором приняли участие 254 пассажира. Испытуемым предлагалось заполнить специальную анкету для оценки жалоб и симптомов. Были получены интересные данные: в течение полета у 24 % развился приступ мигрени, у 22 % развилась высотная головная боль (другими словами — горная болезнь, комплекс симптомов, развивающихся при нахождении на высоте более 2400 м) и только у 8 % пассажиров развилась головная боль, соответствующая критериям головной боли при взлете и посадке самолета. В этом исследовании было показано, что «взлетно-посадочная» боль чаще встречается у людей, страдающих мигренью в обычной жизни.
Механизмы головной боли при взлете и посадке на сегодняшний день пока недостаточно понятны. Одна из наиболее вероятных гипотез — изменение тонуса сосудов головного мозга, которые при расширении под действием меняющегося атмосферного давления раздражают веточки тройничного нерва, тем самым провоцируя боль. Другой предполагаемый механизм — раздражение веточек тройничного нерва в слизистой оболочке околоносовых пазух.
Лечение «взлетно-посадочной» и высотной боли

Достоверно известно, что эта боль эффективно снимается приемом парацетамола или триптанов (препаратов, разработанных для купирования приступа мигрени). Согласно международным рекомендациям, для предотвращения этого вида головной боли данные препараты следует принимать за полчаса до планируемого взлета или посадки.
ВНИМАНИЕ! Триптаны принимают только после установления диагноза и по рекомендации врача.
Еще один вид головной боли, возникающей при перелете, — высотная головная боль (high altitude headache). Эта боль двусторонняя, высокой интенсивности, усиливается при движении, кашле, чихании, развивается в течение 24 часов после подъема на высоту более 2400 м и проходит спустя 8 часов после спуска. Этим видом головной боли чаще страдают молодые женщины. Лечение включает прием нестероидных обезболивающих препаратов (парацетамол, ибупрофен) и потребление достаточного количества жидкости.
Основным механизмом развития высотной головной боли является гипоксия (недостаток кислорода). Этому недугу подвержены люди с повышенной чувствительностью к гипоксии. Предполагается, что вероятность развития головной боли во время перелета напрямую зависит от типа самолета.
Когда обязательно нужен врач
Правильно определить тип головной боли и поставить диагноз может только врач после соответствующего опроса и обследования. Если у вас во время перелета возникли необычные головные боли, боли высокой интенсивности, а также сопровождающиеся какими-либо дополнительными симптомами (тошнота, рвота, изменение полей зрения, зрительные иллюзии, слабость в какой-либо части тела, ощущение бегания мурашек), необходимо незамедлительно обратиться к врачу!
Товары по теме: [product strict=»Парацетамол»](Парацетамол), [product strict=»Ибупрофен»](Ибупрофен), [product strict=»Кетопрофен»](Кетопрофен), [product strict=»Кофетамин»](Кофетамин), [product strict=»Суматриптан»](Суматриптан), [product strict=»Имигран»](Имигран), [product strict=»Рапимед»](Рапимед), [product strict=»Сумамигрен»](Сумамигрен), [product strict=»Амигренин»](Амигренин), [product strict=»Релпакс»](Релпакс)