Кашель у детей с острой респираторной инфекцией: когда назначать муколитики?
Рассматриваются различные аспекты действия ацетилцистеина при лечении острых воспалительных заболеваний дыхательных путей у детей. Приводятся результаты исследований применения ацетилцистеина и механизм его действия. Описаны правила приема.
Various aspects of the effect of acetylcysteine in the treatment of acute inflammatory respiratory diseases in children were considered. The results of studies of acetylcysteine and mechanism of its effect were given. The rules of dosing were described.
Острые респираторные инфекции (ОРИ) занимают ведущее место в структуре инфекционной патологии среди взрослого и детского населения России. На их долю ежегодно приходится 90,1% инфекционной заболеваемости [1]. В 2014 г. острыми респираторными вирусными инфекциями (ОРВИ) переболело около 20% населения страны. Стабильно высокий уровень заболеваемости гриппом и ОРВИ сохраняется в настоящее время среди всех возрастных групп, однако, по данным Федерального центра гигиены и эпидемиологии ФГУ Роспотребнадзора России, у детей он значительно превосходит таковой у взрослых. Заболеваемость гриппом в 2014 году в возрастной группе детей 1–2 года составила 32,4 на 100 тыс. населения, что почти в 4 раза выше, чем у взрослых [1]. Высокая заболеваемость ОРИ детей, возможность развития осложнений, летальных исходов, особенно у детей первых трех лет жизни, большие затраты государства на лечение пациентов ставят проблему своевременной диагностики и рациональной терапии в ряд наиболее актуальных в педиатрической практике. Частые эпизоды ОРВИ способствуют развитию бактериальных осложнений, респираторного аллергоза, задержке психомоторного и физического развития, ограничивают социальную активность детей, снижая посещаемость дошкольных учреждений и школ.
Клиника ОРВИ проявляется общими (лихорадкой, ознобом, недомоганием, потерей аппетита и др.) и местными симптомами (затрудненным носовым дыханием, ринореей, болью в горле, кашлем). Кашель возникает при воспалительном процессе в гортани (ларингит), трахее (трахеит) и крупных бронхах (бронхит). Поражение мелких бронхов и бронхиол с накоплением секрета (бронхиолит), которое часто встречается у детей первого года жизни при возникновении респираторно-синцитиальной инфекции, не вызывает кашля, но сопровождается дыхательными расстройствами и кислородной недостаточностью, что типично для клиники пневмонии. При бронхите кашель является основным признаком заболевания.
Острый бронхит имеет клинические особенности, характерные для разных детских возрастных категорий. У детей раннего возраста, по нашим наблюдениям, бронхиту, как правило, предшествует воспалительный процесс в верхних дыхательных путях, который часто сопровождается лихорадкой, кашель за счет поражения гортани и трахеи поначалу носит малопродуктивный характер, но с вовлечением в процесс крупных бронхов становится влажным. У детей старше 3 лет при возникновении ларинготрахеита сухой, грубый, даже «лающий» кашель, иногда чрезвычайно болезненный, сохраняется продолжительное время. Далее воспалительный процесс также может «спускаться» в бронхи, формируя клиническую картину острого бронхита. Особенностью бронхита в детском возрасте является его нередкое течение на фоне измененной иммунологической реактивности: преобладание гуморального звена иммунного ответа у детей раннего возраста препятствует адекватной противовирусной защите, почему нередки рецидивы и реинфекции ОРВИ. Достаточно часто возникает респираторный аллергоз за счет сенсибилизации дыхательных путей, поэтому кашель при бронхите может принимать судорожный характер, учащаться в ночное время и напоминать коклюшный, может развиться синдром длительного кашля, что требует дифференциальной диагностики с коклюшем, паракоклюшем, микоплазменной и хламидийной инфекциями. Рентгенологически в боковой проекции удается выявить увеличение лимфатических узлов, достигающее иногда значительной степени («неспецифический бронхоаденит»), чем объясняется иногда астматический характер кашля при бронхитах у детей этой группы.
Кашель — это защитный механизм, направленный на восстановление проходимости дыхательных путей. Однако защитную функцию кашель может выполнять только при определенных реологических свойствах мокроты [2].
Образование секрета трахеобронхиального дерева бронхиальными железами, бокаловидными клетками, секреторными клетками Кларка, эпителием бронхиол и альвеол и его продвижение в проксимальном направлении от альвеол к крупным бронхам является одним из важных физиологических процессов в организме человека. Бронхиальный секрет состоит из поверхностного, более плотного и вязкого слоя — геля (образуется при смешивании секрета бокаловидных и серомукоидных клеток с золем), касающегося только верхушек ресничек, и лежащего под ним более жидкого слоя — золя (продуцируется клетками бронхиол и альвеол), в котором движутся реснички мерцательного эпителия. Структура геля и вязкоэластические свойства мокроты в значительной степени зависят от внутри- и межмолекулярных дисульфидных мостиков, разрушение которых приводит к уменьшению вязкости (на этом основан механизм действия истинных муколитических препаратов) [3].
Возбудители ОРИ, размножаясь в цилиндрическом эпителии трахеи и бронхов, приводят к возникновению трахеобронхита, вызывают цитолиз и некроз эпителиоцитов, нарушают реологические свойства мокроты, вызывают гиперпродукцию вязкого секрета и снижение мукоцилиарного транспорта (клиренса). Вязкий бронхиальный секрет становится хорошей питательной средой для размножения микроорганизмов (в т. ч. вирусов, бактерий, грибов). Заболевание прогрессирует, нарастает бронхиальная обструкция, развивается оксидативный стресс.
У детей первого года жизни и раннего возраста дренирование сегментарных бронхов затруднено, что обусловлено особенностями их анатомического расположения, а также вследствие того, что маленькие дети много времени находятся в горизонтальном положении. В результате этого происходит застой мокроты, движение ее низкое, особенно в бронхах верхней доли правого легкого, которые располагаются горизонтально, без наклона. Верхнедолевой бронх практически перпендикулярно отходит от бронхиального дерева, что способствует недостаточному его дренированию, полное закрытие его просвета мокротой приводит к развитию ателектаза верхней доли правого легкого. Это типичное расположение ателектаза у младенцев и детей раннего возраста. Вот почему спасительным является лечение муколитиками в сочетании с бронхолитической терапией, особенно если больной ребенок малоподвижен, занимает горизонтальное положение.
В настоящее время при лечении ОРИ широкое распространение получили лекарственные препараты, обладающие целенаправленным воздействием на измененный качественно и количественно бронхиальный секрет [2].
В соответствии с классификацией R. Balsamo и соавт. (2010) выделяют 4 группы мукоактивных препаратов [3]:
1. Экспекторанты (отхаркивающие препараты) увеличивают объем бронхиального секрета; могут вызывать синдром «затопления легких» вследствие значительного увеличения объема мокроты, поэтому не рекомендуются к применению у детей первого года жизни; оказывают непродолжительное действие:
При пероральном приеме препарат хорошо адсорбируется из желудочно-кишечного тракта, достигает высоких концентраций в тканях организма. Ацетилцистеин является истинным муколитиком. Уникальность молекулы ацетилцистеина заключается в способности оказывать быстрый и выраженный муколитический эффект, достигаемый за счет прямого воздействия на структуру мокроты. В молекуле ацетилцистеина содержатся реактивные сульфгидрильные группы, которые разрывают дисульфидные связи кислых мукополисахаридов мокроты, при этом происходит деполимеризация макромолекул и мокрота становится менее вязкой и легче отделяется при кашле [2]. При этом нет существенного увеличения объема мокроты — нет «синдрома затопления легких» [7]. Это осложнение встречается чаще всего при неоправданном назначении ацетилцистеина одновременно с противокашлевыми средствами вследствие подавления кашлевого рефлекса. У маленьких детей это может потребовать применения отсоса для удаления накопившегося секрета.
Муколитический эффект выраженный и быстрый. Необходимо подчеркнуть, что ацетилцистеин активен в отношении гнойной мокроты, что расширяет спектр назначения препарата и позволяет его применять у пациентов с вирусными и бактериальными воспалительными процессами в трахеобронхиальном дереве.
Кроме того, ацетилцистеин способствует повышению резистентности к вирусу гриппа А, что проявляется снижением частоты и степени выраженности инфекции, замедляет развитие эндотоксин-индуцированного острого респираторного дистресс-синдрома [15]. Существенным преимуществом ацетилцистеина является его антиоксидантное действие, обусловленное наличием SH-группы, способной нейтрализовать свободные радикалы [2]. Хорошо известно, что воспалительные заболевания легких характеризуются резким усилением окислительных процессов в легочной ткани. Оксидативный стресс вносит дополнительный вклад в повреждение бронхов и паренхимы легкого, приводит к изменениям локального иммунного ответа и повышает риск инфекции. Ацетилцистеин защищает клетки от влияния свободных радикалов как путем прямой реакции с ними, так и поставляя цистеин для синтеза глутатиона, а снижение содержания глутатиона сопровождается нарушением функции сурфактанта. Ацетилцистеин предохраняет α1-антитрипсин (ингибитор эластазы) от инактивирующего воздействия HOCl — окислителя, вырабатываемого миелопероксидазой активных фагоцитов. Таким образом, реализуется его пневмопротекторное действие [16]. Исследователи считают эти механизмы действия препарата наиболее важными [17].
В последние годы появились работы, в которых показана способность ацетилцистеина снижать образование биопленки бактерий и грибов, а также разрушать зрелые биопленки. Указанный эффект связывают с влиянием ацетилцистеина как антиоксиданта на метаболизм клеток бактерий, продукцию экзополисахаридов — главного компонента матрикса биопленки. Ацетилцистеин может непосредственно разрушать дисульфидные связи энзимов бактерий, которые участвуют в образовании или их экскреции [18].
В исследованиях также показано, что ацетилцистеин способен угнетать рост Staphylococcus aureus, Pseudomonas aeruginosa, Klebsiella pneumonia, Enterobacter spp. и др. бактерий. При этом ацетилцистеин более активен, чем амброксол и карбоцистеин. Так, например, активность по уменьшению жизнеспособности Staphylococcus aureus у ацетилцистеина в 6–7 раз выше, чем у амброксола и бромгексина [19]
Включение ацетилцистеина в комплексную терапию детей, больных гриппом и ОРВИ (при наличии бронхита, трахеита, бронхиолита, пневмонии, синусита), с первых дней от момента появления кашля позволяет не только существенно уменьшить продолжительность заболевания, но и снижает в целом риск развития осложнений.
При ОРИ препараты ацетилцистеина назначают внутрь в суточной дозе для взрослых и подростков старше 14 лет 400–600 мг, разделенной на 2–3 приема, чаще в виде шипучих таблеток или гранулята для приготовления раствора. Безопасность применения ацетилцистеина у детей подтверждена 20 клиническими исследованиями с привлечением 1080 детей в возрасте от 2 месяцев [3].
В настоящее время появилась новинка — АЦЦ® сироп 20 мг/мл с вишневым ароматом, разработанный специально для детей старше двух лет. АЦЦ® сироп не содержит сахара и красителей, мерный шприц и мерный стаканчик позволяют дозировать его с точностью до миллилитра.
Ацетилцистеин необходимо назначать именно в первые часы и сутки от начала заболевания (а не когда кашель уже стал «влажным» или когда не помогли другие препараты), так как на раннем этапе мокроты образуется в дыхательных путях уже много, но она еще не отделяется, ребенок ее еще не откашливает. Клинически это проявляется сухим, непродуктивным кашлем.
При назначении необходимо помнить, что при совместном применении с антибиотиками, такими как тетрациклины (исключая доксициклин), ампициллин, амфотерицин В, возможно их взаимодействие с тиоловой SH-группой ацетилцистеина, что ведет к снижению активности обоих препаратов (интервал между приемом ацетилцистеина и антибиотиков должен составлять не менее 2 ч).
О безопасности ацетилцистеина для человека свидетельствует его большой терапевтический индекс. Так, в экспериментах на крысах гибели животных не зарегистрировано, даже при введении 1 г/кг массы тела. Для человека это эквивалентно 70 г в сутки [15]. Сообщалось о развитии аллергических реакций (кожная сыпь, зуд, крапивница, бронхоспазм, аллергический дерматит, отек Квинке). Длительное введение высоких доз вызывает желудочно-кишечные расстройства (изжога, тошнота, рвота, диарея, ощущение переполнения желудка).
Подводя итог всему вышесказанному, необходимо отметить, что ацетилцистеин выгодно отличается от других муколитиков, что связано не только с его основными положительными свойствами, уменьшающими вязкость и улучшающими дренаж мокроты, но и с наличием ряда дополнительных свойств. Из всех указанных безрецептурных препаратов только ацетилцистеин обладает прямым муколитичесим действием в отношении любой мокроты — от слизистой до гнойной. Это средство с доказанной антиоксидантной и детоксикационной активностью и низкой токсичностью. Разнообразие лекарственных форм ацетилцистеина позволяет применять его в самых разных клинических ситуациях. Ацетилцистеин наряду с амброксолом включен в стандарты помощи детям при гриппе и острых респираторных заболеваниях и является средством первого выбора при ОРИ. Его активное изучение продолжается, и вполне вероятно, что скоро мы получим новые интересные сведения о клинической пользе ацетилцистеина, что откроет новые возможности его применения.
Литература
ГБОУ ВПО НГМУ МЗ РФ, Новосибирск
ТОП-7 ошибок в лечении кашля. Что на самом деле нужно делать с мокротой?
Кашель – это симптом широкого спектра заболеваний дыхательных путей. Он представляет собой рефлекторный механизм их очистки. В большинстве случаев кашель возникает непроизвольно, но иногда человек может вызвать его собственными усилиями. Острый длится до трех недель, подострый – до восьми недель, хронический – более восьми недель.
Что такое мокрота?
Мокрота – это субстанция, которая накапливается на стенках органов дыхательной системы в случае их заболевания. Секрет в легких и бронхах вырабатывается всегда и отходит в небольших количествах без раздражения кашлевых рецепторов.
Но в условиях развития патологического процесса его становится слишком много. Мокрота различается по составу и бывает:
В любом случае из дыхательных путей она должна удаляться. Ее скопление чревато обструкцией бронхов. Если их просветы будут перекрыты, возникнет дыхательная недостаточность, представляющая угрозу жизни.
Типы кашля
По количеству выделений различают продуктивный и непродуктивный кашель Первый сопровождается отхождением мокроты и, по сути, выполняет свою главную функцию. Второй является сухим. На начальной стадии заболевания он бывает таковым из-за повышенной вязкости мокроты. Но он может возникнуть и под действием иных раздражителей кашлевых рецепторов (воспалительного процесса или стекающего носового секрета).
Обычно кашель сначала бывает непродуктивным, а по мере разжижения мокроты становится влажным. Это доставляет неудобства, но необходимо для выздоровления. Однако неприятные ощущения и незнание принципа действия кашлевого механизма заставляют людей совершать серьезные ошибки при лечении.
Распространенные заблуждения при лечении кашля
Мы собрали самые частые ошибки, которые допускаются при борьбе с кашлем. Избегая их, вы сможете выздороветь быстрее и предотвратить осложнения.
Заблуждение 1. Подавление кашлевого рефлекса при отхождении мокроты
Эта ошибка вызвана неправильным пониманием природы кашля. Люди считают, что проблема заключается именно в нем, поэтому и стремятся устранить неприятный симптом. Однако кашель – это не болезнь, а механизм очистки дыхательных путей. Он помогает бороться с последствиями заболевания в виде скопления мокроты.
Но иногда и понимание необходимости откашляться не помогает. Больной принимает средства для подавления этого рефлекса, избавления от дискомфорта. При влажном кашле возникает ощущение, будто человек сейчас захлебнется. Это хочется предотвратить.
Но принимать противокашлевые препараты в этом случае недопустимо, иначе мокрота будет накапливаться в легких. Необходимо очищать дыхательные пути. В этом помогут муколитические и отхаркивающие препараты.
Заблуждение 2. Лечение кашля антибиотиками
В представлении многих антибиотики – это чудо-средство, которое спасает от запущенных заболеваний. Если кашель очень сильный или долго не проходит, значит, вылечить его можно только антибиотиками. Но это не ошибка – это выбор, который может привести к серьезным побочным эффектам:
Антибиотики назначают для лечения осложнений заболевания, вызвавшего кашель. И только в случае, если они имеют бактериальную природу (например, пневмония). Но сам симптом никогда не вызывается бактериями.
Поэтому принимать антибиотики можно только по показаниям. Без контроля врача к ним лучше не прибегать. Не имея медицинских знаний, не получится правильно выстроить поддерживающую терапию.
Заблуждение 3. Прием муколитических средств при сухом кашле невирусного характера
Многие считают, что сухой кашель – это всегда симптом начала вирусного респираторного заболевания. Но он может вызываться и другими причинами. Бывает, что излишков мокроты в организме нет, и разжижать муколитическими препаратами просто нечего.
Для правильного подбора необходимых медикаментов нужно установить причину кашля:
В таких случаях прием традиционных противокашлевых препаратов не дает эффекта. Люди начинают подозревать осложнения и принимать сильные лекарства, что вредно для организма. Для предотвращения этого лучше сразу обратиться к врачу, который найдет причину кашля.v
Заблуждение 4. Использование неэффективных народных средств
Здесь мы рассмотрим сразу четыре распространенные ошибки, выясним их природу и определим правильный порядок действий.
| Ошибка | Почему это неправильно | Что нужно делать |
|---|---|---|
| Нахождение в сухом помещении во время ОРЗ. | Это устоявшийся миф, будто влажность в помещении препятствует выздоровлению. На самом деле сухой воздух снижает активность интерферонов, необходимых для борьбы с вирусом. | Намеренно повышать влажность в помещении, где находится больной. В этом поможет бытовая техника или обычная влажная уборка. |
| Отказ от лекарств в пользу растительных аналогов. | Люди боятся лекарств, считая их химией. Но растения могут нанести не меньший вред (например, передозировка активным веществом или аллергическая реакция). | Принимать медикаменты, подобранные врачом с учетом диагноза и сопутствующих заболеваний. |
| Лечение горчичниками и банками. | Польза их клинически не подтверждена. Зато вред в виде ожогов кожи и непомерной нагрузки на сосуды очевиден. | Выбирать методы лечения, эффективность которых доказана. |
| Игнорирование кашля. | Многие считают, что кашель, как и насморк, рано или поздно проходит сам. Но он не всегда бывает вызван легкой простудой, поэтому есть риск пропустить серьезное заболевание. | Лечить кашель, предварительно установив его причину. Важно не допустить переход его в хронический, поскольку это делает дыхательные пути более уязвимыми. |
Правильное лечение кашля
Главная задача при лечении респираторного заболевания – освободить легкие от мокроты. В первые несколько дней она может накапливаться, вызывая сухой кашель. Но в дальнейшем секрет должен разжижаться и выводиться из организма.
Если этого не происходит, необходимо принимать муколитические (разжижающие мокроту) и секретомоторные (стимулирующие ее отхождение) медикаменты. Подбирать их лучше под контролем врача.
По наблюдениям пульмонологов, мокрота лучше всего отходит по утрам, в положении лежа на боку. Не следует принимать отхаркивающие препараты на ночь, в противном случае поспать не удастся.
Если сухой кашель вызван не заболеваниями дыхательных путей, а воспалением горла или аллергией, стратегия лечения будет иной. Здесь допустимо подавлять кашлевой рефлекс. Однако это не отменяет необходимости борьбы с заболеванием, вызвавшим его.
Что делать, если мокрота не отходит?
Это вещество накапливает болезнетворные микроорганизмы. К тому же в большом количестве оно препятствует дыханию. Поэтому нельзя допускать, чтобы мокрота скапливалась в легких. Если лекарства не помогают, можно простимулировать ее отхождение дополнительными средствами:
Однако сначала следует посоветоваться с лечащим врачом. Он подскажет оптимальный состав сбора или вещество для ингаляции. Важно, чтобы они не снижали эффективность основной терапии и не вызывали индивидуальных реакций.
В случае, если самостоятельное откашливание невозможно, мокроту убирают с помощью аспиратора. К такой мере прибегают при мышечной слабости.
Гаталова Дагмара Сулимовна, терапевт, эндокринолог, врач медицинских кабинетов 36,6
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ, ПЕРЕД ПРИМЕНЕНИЕМ НЕОБХОДИМО ПРОКОНСУЛЬТИРОВАТЬСЯ СО СПЕЦИАЛИСТОМ
Муколитики в практике педиатра
Опубликовано в журнале:
«Практика педиатра», 2011 Е.М. Камалтынова, доцент кафедры факультетской педиатрии, ГОУ ВПО «Сибирский государственный медицинский университет» Минздравсоцразвития РФ, канд. мед. наук
Образование трахеобронхиального секрета и его транспорт (мукоцилиарный клиренс) – условие нормального функционирования и санации органов дыхания. Известно, что у детей, особенно раннего возраста, при респираторных заболеваниях образуется густой, вязкий, трудноотделяемый секрет.
В состав трахеобронхиального секрета входят сурфактант, компоненты плазмы, секретируемые местно белки, продукты дегенерации и распада собственных клеток и микроорганизмов. Секрет обладает вязкостью, эластичностью, адгезией. Мукоцилиарный клиренс осуществляется с помощью цилиарных клеток, каждая из которых содержит около 200 ресничек, совершающих колебательные движения. Реснитчатый эпителий бронхов выводит частицы, осевшие в воздухоносных путях. Нарушение образования бронхиального секрета и его транспорта приводит к развитию заболевания.
Первый ответ слизистой оболочки трахеобронхиального дерева на внедрение повреждающего инфекционного или неинфекционного агента – воспалительная реакция с гиперсекрецией слизи. Развивается бронхорея, вырабатывается секрет с низким уровнем гликопротеинов. Хронизация воспаления приводит к перестройке слизистой оболочки и эпителия. Воспалительный процесс в этом случае протекает с продукцией вязкой слизи. Избыточное слизеобразование нарушает дренажную функцию бронхов и приводит к их обструкции. Присоединение вторичной микрофлоры способствует трансформации слизистой мокроты в слизисто-гнойную и гнойную, что сочетается с еще большим повышением вязкости, обусловленным нарастанием количества нейтральных муцинов. Наряду с объемом и вязкостью меняются эластические и адгезивные свойства мокроты вследствие активности протеолитических ферментов бактерий и собственных лейкоцитов, а также нарушения целостности слизистой оболочки бронхов.
ТЕРАПИЯ
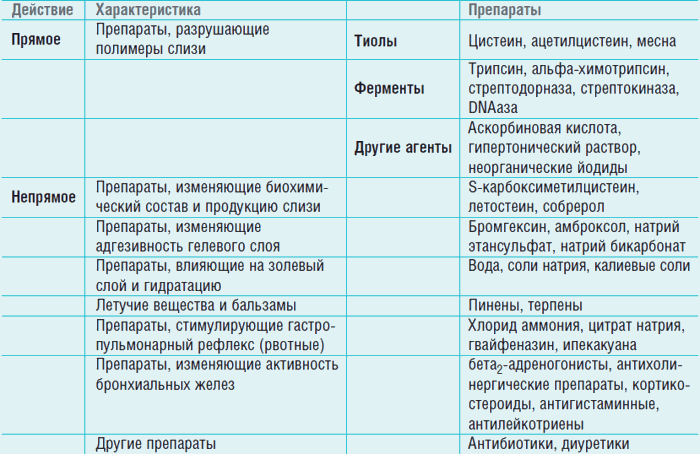
При любом бронхолегочном заболевании необходимо, прежде всего, определить его причины и назначить этиотропную терапию. Не менее важно выбрать и оптимальный вариант проведения симптоматической (муколитической) терапии: стимуляция выведения слизи, ее разжижение, уменьшение внутриклеточного образования, регидратация и пр. По основному механизму действия выделяется несколько групп муколитических препаратов (см. табл.).
ИДЕАЛЬНЫЙ МУКОЛИТИК
При любом бронхолегочном заболевании необходимо, прежде всего, определить его причины и назначить этиотропную терапию. Не менее важно выбрать и оптимальный вариант проведения симптоматической (муколитической) терапии: стимуляция выведения слизи, ее разжижение, уменьшение внутриклеточного образования, регидратация и пр. По основному механизму действия выделяется несколько групп муколитических препаратов (см. табл.).
ИДЕАЛЬНЫЙ МУКОЛИТИК
Таблица
Классификация муколитических препаратов по их влиянию (прямое или непрямое) на бронхиальную секрецию
Такой препарат должен обладать следующими свойствами:
муколитическим эффектом (воздействовать на реологические свойства бронхиального секрета, разжижать его для лучшего отхождения)
мукокинетическим эффектом (повышать мукоцилиарный клиренс); мукорегуляторным эффектом (воздействовать на слизеобразующие железы для уменьшения гиперсекреции и/или нормализации его реологических свойств).
Наибольший интерес представляют муколитические препараты прямого действия непосредственно воздействующие на реологические характеристики бронхиального секрета, за счет чего обеспечивается его быстрое разжижение и освобождение от кашля. К этой группе относится препарат ацетилцистеина, являющийся производным природной аминокислоты L-цистеина, относящегося к группе тиолов (АЦЦ, компания «Сандоз»). Данная аминокислота вырабатывается в организме человека и входит в состав белков, в том числе глутатиона. Ее составляющие и производные способствуют проявлению биологической активности многих ферментов и гормонов. Таким образом, цистеин является веществом, дружественным организму человека. Поэтому препарат АЦЦ имеет высокую степень безопасности. Его молекула содержит реактивные тиоловые (сульфгидрильные) группы, которые обусловливают прямое муколитическое действие. Они «разрывают» дисульфидные связи кислых мукополисахаридов бронхиального секрета. В результате происходит деполимеризация макромолекул мукопротеидов, и мокрота становится менее вязкой и адгезивной. Активность препарата АЦЦ сохраняется как при слизистом, так и при гнойном секрете бронхов (препарат разжижает мокроту любого типа). Снижение вязкости мокроты, приводит ее к оптимальному состоянию, АЦЦ повышает мукоцилиарный клиренс, то есть оказывает отчетливое мукокинетическое действие. При этом существенно не увеличивается объем мокроты.
Ацетилцистеин быстро и хорошо всасывается из ЖКТ и дыхательных путей, при этом в легких создаются терапевтические концентрации лекарственного препарата. Уровень всасывания из ЖКТ сопоставим с его поступлением в кровь при внутримышечном введении. Действие препарата начинается через 30–90 минут после введения и сохраняется до 2–4 часа. При этом происходит разжижение мокроты.
Ацетилцистеин как активный муколитический агент широко используется в клинической практике с середины 1960-х годов, но только в 1989 году исследователями обнаружена его неспецифическая активность, направленная на нейтрализацию свободнорадикальных групп. Ацетилцистеин является мощным антиоксидантом, оказывающим как прямое, так и непрямое действие даже в очень низких концентрациях. Одним из результатов его прямого антиоксидантного действия является защита альфа1-антипротеина, что может быть потенциально полезным при дефиците альфа1-антитрипсина, так как замедляются развитие и прогрессирование эмфиземы легких. Ацетилцистеин (АЦЦ) удовлетворяет требованиям, предъявляемым к идеальному муколитику. Таким образом, в ряду муколитических средств это единственный препарат, сочетающий в себе свойства муколитика и антиоксиданта (улучшает защиту клеток от свободнорадикального окисления, которое происходит при воспалительных процессах).
АЦЦ является препаратом выбора при ОРЗ любой этиологии, как вирусной, так и бактериальной. Ацетилцистеин высокоэффективен при наличии гнойной мокроты. При этом, если возникает необходимость применения антибиотиков (особенно полусинтетических пенициллинов, тетрациклинов, цефалоспоринов, аминогликозидов), следует помнить о необходимости соблюдения временного интервала (не менее 2 часов) для исключения взаимодействия с тиоловой группой.
Препарат назначают при острых и хронических заболеваниях дыхательных путей, сопровождающихся образованием вязкой мокроты: острых и хронических бронхитах, пневмонии, бронхоэктатической болезни, муковисцидозе (из расчета 30 и более мг на кг веса больного в день, чтобы добиться полного муколитического эффекта), трахеите, ларингите и других заболеваниях.
Наблюдаемое при приеме ацетилцистеина повышение уровня глутатиона способствует защите печени в случаях передозировки парацетамола (превышение суточной дозы в 2,0–2,5 раза). При интоксикации (не позднее чем через 10 часов после появления ее клинических симптомов) внутривенно вводится ацетилцистеин в дозе 300 мг/кг в растворе 5% декстрозы.
Результаты плацебоконтролируемых исследований свидетельствуют о широком спектре безопасности ацетилцистеина, он хорошо переносится пациентами. АЦЦ быстро избавляет от кашля за счет прямого муколитического действия. Для достижения максимального эффекта рекомендуется сочетать муколитическую терапию с методиками, способствующими эвакуации мокроты.
При пероральном приеме ацетилцистеина возможны обратимые нежелательные эффекты со стороны желудочно-кишечного тракта (тошнота, рвота, диспепсия), в редких случаях — головная боль, воспаление слизистой оболочки ротовой полости, шум в ушах, носовые кровотечения, аллергические реакции, гипотония, бронхоспазм. Препарат противопоказан при повышенной чувствительности к нему или его компонентам. С осторожностью следует назначать ацетилцистеин пациентам с бронхиальной астмой, заболеваниями печени, почек, надпочечников. При назначении препарата пациентам с бронхиальной астмой необходимо обеспечить дренаж мокроты. Тератогенное действие не доказано. Прием во время беременности и во время кормления грудью не рекомендуется. У новорожденных ацетилцистеин может применяться только по жизненным показаниям под строгим наблюдением врача.
Очень важно соблюдать режим приема АЦЦ: последний прием препарата – не позже 18 часов, чтобы успеть после наступления муколитического эффекта (через 30—45 минут) перед сном провести эффективный дренаж бронхиального дерева (откашляться, сделать дыхательную гимнастику). Использование АЦЦ непосредственно перед сном является тактической ошибкой, так как после приема препарата начинается активное отхождение мокроты, появляется кашель. Если пациент заснул, это становится затруднительным. Поэтому необходимо соизмерять дозировку препарата и возраст больного, подробно объяснить родителям, в чем заключается действие препарата, какие эффекты возможны и почему необходим дренаж легких после приема АЦЦ, а также как его проводить.
НЕСОМНЕННЫЕ ПРЕИМУЩЕСТВА
Препарат АЦЦ выпускается в нескольких лекарственных формах, что обеспечивает широкую сферу его применения в различных клинических ситуациях: гранулы для приготовления сиропа (в 5 мл содержится 100 мг действующего вещества) гранулы для приготовления раствора (100, 200 и 600 мг), шипучие таблетки (100 и 200 мг), пролонгированная форма, используемая 1 раз в день (600 мг), раствор для инъекций (в 3 мл содержится 300 мг действующего вещества). Инъекционные формы используются для внутривенного и внутримышечного введения. Дозировка препарата зависит от возраста пациента, диагноза и степени тяжести заболевания. Безопасность препарата АЦЦ позволяет использовать его в терапии детей старше 2 лет. Доза АЦЦ для детей от 2 до 5 лет составляет не более 100 мг на прием (2–3 раза в день). В возрасте от 5 до 12 лет доза может быть увеличена до 200 мг (2–3 раза в день). После 12 лет разрешено использование пролонгированной формы препарата – АЦЦ Лонг 600 мг (1 раз в день). Препарат рекомендуется принимать после еды в связи с возможной стимуляцией секреции желудочно-кишечного сока. У детей в возрасте менее 2 лет только по назначению врача используется препарат АЦЦ гранулы для приготовления сиропа, по 1/2 мерной ложки (2,5 мл) 2–3 раза в день препарата, что соответствует приему 100–150 мг ацетилцистеина в день.
Таким образом, многолетний опыт применения АЦЦ у пациентов любого возраста показывает, что его безопасность, комплексное влияние на патологический процесс, минимальные побочные действия дают основание считать его одним из наиболее эффективных муколитических средств для лечения заболеваний органов дыхания. Кроме того, благодаря высокому профилю безопасности (является производным природной аминокислоты цистеина, которая вырабатывается в организме человека и входит в состав многих белков), препарат АЦЦ можно применять для лечения кашля с затрудненным выделением мокроты у детей, в том числе раннего возраста.