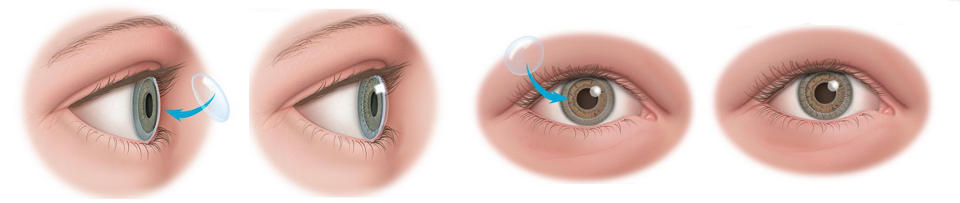
Пересадка (трансплантация) роговицы
При помутнении или искривлении поверхности роговицы затрудняется прохождение световых потоков внутрь глаза. При этом изображение видимых объектов на сетчатке неизбежно искажается, и острота зрения падает вплоть до полной слепоты. Зачастую наилучшим решением роговичных проблем становится операция пересадки (трансплантации) роговицы глаза.
В процессе операции хирург удаляет пораженную область роговичной ткани, которую потом заменяет соизмеримым фрагментом здоровой ткани роговицы от донорского глаза.
Пересадка роговицы весьма эффективна и ежегодно проводится по всему миру десяткам тысяч пациентов. По официальным данным, это самая распространенная операция по пересадки органов.
Показания для пересадки роговицы
Проведение кератопластики рекомендовано для лечения инфекционных и дистрофических поражений роговицы, а также ее травм. Особенно часто эту операцию назначают в следующих случаях:
Перед операцией
При имеющихся у пациента патологиях глаз, способных помешать успешному проведению кератопластики, необходимо предварительно провести их лечение. Затем пациент проходит детальное медицинское обследование для выявления противопоказаний к выполнению операции. При сборе анамнеза врач обязательно интересуется принимаемыми препаратами, так как часть из них, возможно, придется временно отменить или значительно снизить дозировку, с целью предотвращения возникновения кровотечения и прочих операционных осложнений.
За несколько дней до плановой пересадки роговицы пациент начинает закапывать в пораженный глаз капли с антибактериальным действием. Накануне вмешательства хирург рекомендует пациенту с определенного времени воздержаться от еды и питья, чтобы лучше перенести наркоз. Обычно в ночь перед операцией последний прием пищи должен состояться до полуночи, а с утра в день операции разрешается выпить не более ½ стакана воды или чая.
Ход операции трансплантации роговицы
Помещенному на операционный стол пациенту устанавливается капельница для внутривенных вливаний в процессе операции. Для предотвращения непроизвольного моргания хирург использует специальный векорасширитель. По решению хирурга может быть проведено местное обезболивание с применением анестетика, либо сделан общий наркоз. На выбор метода обезболивания при выполнении операции пересадки роговицы, главным образом, влияют следующие факторы: возраст пациента, состояние общего здоровья, объем предполагаемого вмешательства и пр. В любом случае, и местная анестезия, и общий наркоз гарантируют полную безболезненность процесса.
Поскольку операция трансплантации роговицы глаза требует особой точности при проведении хирургических манипуляций, все действия хирурга проводятся с применением операционного микроскопа.
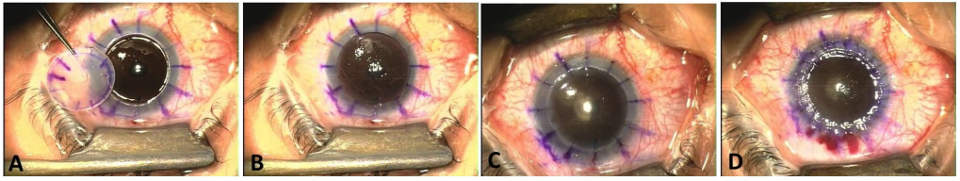
Первым этапом операции становится определение хирургом диаметра роговичной ткани, предназначенной для удаления. Затем с применением специального трепана и прочих хирургических инструментов пораженная часть роговицы в виде круга удаляется. На ее место укладывается соответствующего размера фрагмент роговицы донора. На последнем этапе операции донорскую ткань с помощью очень тонкого синтетического шовного материала подшивают к оставшейся периферической части роговицы пациента.
Завершается операция ревизией равномерности подшитой роговицы хирургом. Он проверяет форму вновь созданной роговичной линзы на предмет возможных неровностей специальным инструментом – кератоскопом, который предназначен для оценки роговичной поверхности. По результатам ревизии, хирургом может быть принято решение об изменении степени натяжения швов, для выравнивания формы роговицы. В конце операции пациенту под конъюнктиву выполняется инъекция дексаметазона для быстрого снятия воспаления в операционной ране.
Послеоперационный период
После операции по пересадке роговицы, прооперированный глаз накрывают мягкой (марлевой) стерильной повязкой, которую рекомендуется не снимать 4-5 недель. Точные рекомендации пациент получает у лечащего врача перед выпиской домой.
В послеоперационном периоде пациенту рекомендуется ограничить прикосновения к оперированному глазу и полностью исключить внешнее давление. Для снятия возможного болевого синдрома и воспаления, а также с целью ускорения процессов заживления тканей и предотвращения отторжения донорской роговицы, хирург назначает несколько препаратов — глазных капель, гелей или мазей. Эти препараты необходимо применять каждый день, с той частотой и длительностью, которую рекомендовал лечащий врач. В большинстве случаев, капли и мази назначаются на период не более 2-х месяцев.
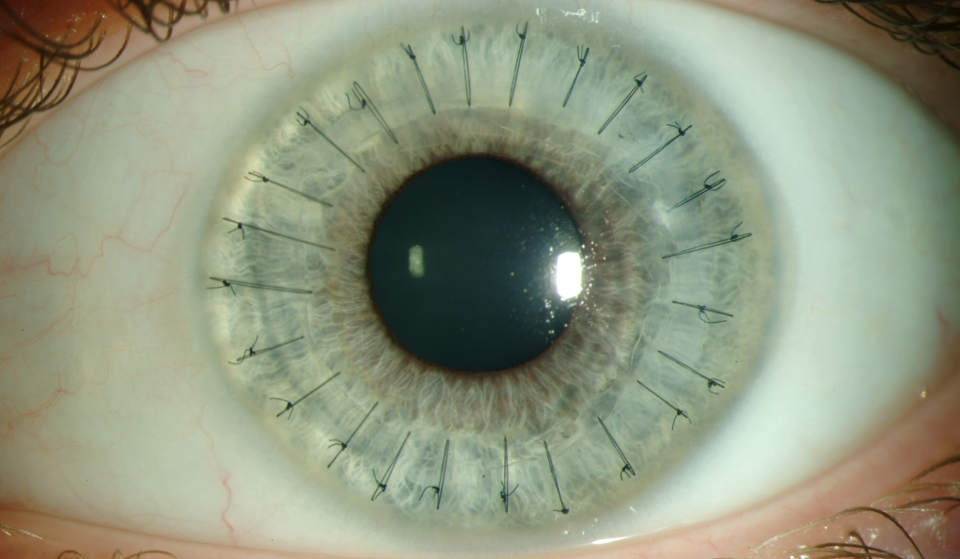
Так как формирование рубца на бессосудистой роговице продолжается довольно длительное время, опасность расхождения наложенных швов много месяцев будет сохраняться. Из-за этого обстоятельства, глаз требует повышенного внимания и особо бережного отношения. Полностью должна быть исключена его травматизация и тяжелая физическая нагрузка. После пересадки роговицы швы удаляются спустя 8-12 месяцев.
Возможные осложнения и риски трансплантации роговицы
Хотя подавляющее количество пересадок роговицы успешны, определенная доля риска все же существует, как при любом хирургическом вмешательстве. К таким рискам специалисты относят: опасность возникновения кровотечения, присоединения инфекции, осложнений наркоза, разрыва швов. Поскольку в процессе операции обнажается большая площадь глазного яблока, существует риск послеоперационного подтекания глазной жидкости наружу. Не исключено аномальное падение или повышение внутриглазного давления, развитие отслойки сетчатки, катаракты и глаукомы. Однако на практике, подобные проблемы случаются редко.
Самым частым осложнением пересадки роговицы является отторжение донорского трансплантата, как ответ иммунной системы организма пациента на присутствие чужеродной ткани. Такое осложнение проявляется, в частности, интенсивной не проходящей гиперемией глаза и помутнением пересаженной роговицы. После современных операций кератопластики данное осложнение развивается в примерно 20% случаев. Большинство из них на ранних этапах снимается медикаментозными средствами.
В целом, не менее 90% операций трансплантации роговицы глаза проходят удачно. Большинство пациентов отмечает после операции значительное улучшение зрения, хотя нередко развивается миопия и астигматизм. В дальнейшем это требует очковой коррекции или проведения лазерной коррекционной операции для достижения в отдаленном периоде максимальной остроты зрения. Как правило, после пересадки роговицы восстановление зрения происходит постепенно в течение нескольких месяцев.
Пересадка роговицы в клинике Шиловой
Для успеха операции огромное значение имеет качество донорского материла, техническое оснащение операционной, а также профессионализм врачей.
«Клиника доктора Шиловой» обладает собственным банком трансплантатов (Вам не придется долго ждать операции!). Донорский материал, используемый для пересадки, проходит сертифицированную подготовку и проверку в государственном банке органов и тканей. Там весь донорский материал, подвергается специальному всестороннему анализу и специальным образом консервируется. На операционный стол, он попадает в строго оговоренное время, с соблюдением всех условий транспортировки. Такие меры предосторожности необходимы для минимизации риска отторжения трансплантата и во избежание заражения реципиента инфекционными заболеваниями и ВИЧ.
Операции в нашей московской клинике проводят профессора, доктора медицины — ведущие российские и немецкие офтальмологи:
Операции по пересадке роговицы выполняют как с помощью кератомов, так и на специальной установке, посредством фемтосекундного лазера (фемтолазерная кератопластика) — в зависимости от индивидуальной ситуации. Это помогает добиться максимального эффекта от хирургии и вернуть зрение пациенту.
Сквозная кератопластика (пересадка роговицы)
Кератопластика – хирургическая операция по пересадке роговой оболочки при кератоконусе необходима примерно 10–20% пациентов. Суть этой операции состоит в удалении пораженной кератоконусом части роговицы и замене ее донорской роговой оболочкой. Процент успешности кератопластики и обретения пациентом хорошего зрения составляет приблизительно 90%, что является довольно высоким показателем.
Восстановление зрения происходит обычно не сразу после операции. Иногда это требует нескольких недель, а в некоторых случаях процесс занимает до 12 месяцев.
Необходимо также знать, что процент выживаемости пересаженной роговой оболочки составляет 74% после 5 лет после операции, 64% после 10 лет, 27% после 20 лет, а через 30 лет – всего 2%. Операция, при которой удаляется только небольшая часть роговицы (частичная кератопластика), позволяет снизить риск отторжения траснплантата. Высокая квалификация хирургов, выполняющих кератопластику, обеспечивает хорошие результаты операций.
Все показания к проведению сквозной кератопластики
ВАЖНО! Сквозная кератопластика при кератоконусе и других заболеваниях глаз является сложной, дорогостоящей операцией с множеством осложнений. Однако, большинство глазных клиник России не предлагают своим пациентам альтернатив: передней глубокой послойной кератопластики (DALK) и вариантов задней кератопластики (DLEK, DSEK, DMEK).
Если вам рекомендовали пересадку роговицы, как единственный оставшийся способ лечения кератоконуса, рекомендуем получить консультацию наших специалистов, которыми разработана уникальная авторская методика послойной кератопластики, с сохранением собственной роговицы пациента, которая позволяет избежать сквозной пересадки, при этом значительно повысить зрение и остановить кератоконус!
В нашем офтальмологическом центре имеются необходимые трансплантаты, технологии и специалисты, чтобы предложить пациенту именно тот вариант, который будет эффективен именно в его случае и гарантированно сохранит зрение!
Роговичный трансплантат (донорская ткань)
Ранее были достаточно большые трудности с пересадкой роговицы, т.к. осуществление забора ткани у донора проводилось не позднее 24 часов с момента смерти. Для этих целей не используют роговицы младенцев, поскольку они обладают большой податливостью, которая обусловливает формирование высокого астигматизма. Роговые оболочки пожилых людей (старше 70 лет) имеют низкую плотность эндотелиальных клеток, поэтому также считаются непригодными. Перед операцией донорская ткань проходит обследование, как минимум, при помощи щелевой лампы, а лучше всего – с использованием зеркальной микроскопии.
Противопоказано использовать роговицу в следующих случаях:
Прогноз операции по пересадке роговицы
На некоторые факторы необходимо обратить внимание перед кератопластикой, поскольку они могут ухудшать прогноз операции. К таковым относятся:
Наиболее благоприятными для кератопластики являются ограниченные рубцовые поражения, дистрофия и кератоконус.
Техника кератопластики при кератоконусе
1. Определение размера трансплантата производится перед операцией с использованием щелевой лампы и во время операции при помощи прикладывания трепанов разного диаметра. Идеальный диаметр лоскута – 7,5 мм. При меньшем его размере есть вероятность развития впоследствии высокого астигматизма, а в случае лоскутов диаметром 8,5 мм и больше существует предрасположенность к формированию в послеоперационном периоде васкуляризации, синехии и гипертензии глаза.
2. Трепанация донорской роговой оболочки осуществляется из подготовленного предварительно корнеосклерального лоскута, который помещается в вогнутый тефлоновый блок эндотелием кверху.
Диаметр трансплантата должен превышать размер зоны трепанации глаза пациента на 0,25 мм. Это необходимо для обеспечения герметичности, минимизации послеоперационного уплощения роговой оболочки и вероятности развития глаукомы.
3. Пораженная ткань удаляется осторожно, чтобы избежать повреждения радужки и хрусталика трепаном:
а) защита хрусталика производится путем создания пилокарпинового миоза перед операцией, а во время ее – введением вискоэластика;
б) возможно выполнение разреза роговой оболочки реципиента ручным трепаном, автоматическим или вакуумным. При использовании вакуумного трепана снижается скольжение, поскольку он плотно прилегает к поверхности. Быструю декомпрессию глаза, создающую риск выпадения глазных оболочек и экспульсивной геморрагии, можно исключить при неполной трепанации и использовании алмазного ножа для последующего вскрытия передней камеры.
в) завершение разреза производится ножом или ножницами.
4. Монофиламентным нейлоном 10/0 производится фиксация донорской ткани. Роговая оболочка прошивается практически на всю глубину таким образом, чтобы отсутствовало зияние глубоких краев раны, и была сопоставлена десцеметова мембрана:
а) вначале накладываются 4 узловых шва;
б) после этого накладываются либо дополнительные узловые швы, либо круговой непрерывный шов, либо их комбинация.
5. Вискоэластик замещается физиологическим раствором (сбалансированным солевым раствором).
Видео сквозной кератопластики при кератоконусе
После операции
а) Для снижения риска иммунной реакции отторжения вживленного трансплантата применяются стероиды. В течение нескольких недель назначают 4 раза в день, а затем, в зависимости от состояния глаза, понижают дозу. В дальнейшем, как правило, стероиды применяют в малых дозах (к примеру, 1 раз в день) в течение года или более;
б) Назначаются мидриатики 2 раза в день на протяжении двух недель или дольше, при наличии признаков увеита.
2. Если в анамнезе наличествует герпесвирусный кератит, для профилактики его рецидива внутрь назначается ацикловир.
3. Удаление швов производится после приживления трансплантата, как правило, через 9–12 месяцев. Однако у пожилых пациентов процесс приживления может занимать значительно большее время.
4. Для повышения остроты зрения у пациентов с астигматизмом могут потребоваться жесткие контактные линзы, но их можно применять только после полного удаления швов.
Возможные осложнения кератопластики
Отторжение трансплантанта
Признаком ранней несостоятельности является помутнение лоскута с первого дня после кератопластики. Причиной могут быть эндотелиальная дисфункция, обусловленная дефектом ткани донора, или операционная травма.
К поздней несостоятельности приводит иммунная реакция отторжения трансплантата, возникающая в течение 6 месяцев после кератопластики в 50% всех случаев или в течение 1 года.
Процесс отторжения может затрагивать как эпителий, так и эндотелий:
а) Характерными признаками эпителиального отторжения являются линейные помутнения эпителия, которые относительно бессимптомны и имеют не особенно значительные отдаленные последствия. В дальнейшем возникает множество мелких субэпителиальных инфильтратов, сходное по клинической картине с аденовирусным кератитом, чему может сопутствовать умеренный ирит. Интенсивная местная терапия стероидами, как правило, останавливает прогрессирование этого процесса.
б) Эндотелиальное отторжение является более серьезным, так как иммунный процесс повреждает клетки эндотелия, вследствие чего они не могут регенерировать. Результатом может стать постоянный отек роговой оболочки. Первыми характерными признаками эндотелиального отторжения являются ирит и воспаление в области контакта роговицы и трансплантата. После этого возникают линейные отложения преципитатов, и развивается отек роговой оболочки. Терапия заключается в интенсивных инстилляциях и парабульбарных инъекциях стероидов, в некоторых случаях требуется системное применение иммуносупрессоров.
Стоит отметить, что даже при успешно проведенной кератопластике и отсутствии осложнений многим пациентам необходимо ношение контактных линз, как правило, жестких газопроницаемых, для коррекции зрения из-за неровности роговой оболочки и высокого астигматизма.
Назначать контактные линзы можно только по завершении стабилизации зрения, для чего требуется обычно несколько месяцев после операции. Хотя в некоторых случаях этот период может значительно варьироваться.
Цены на кератопластику при кератоконусе
Цена указана с учетом донорского трансплантата.
Если стоимость операций кажется Вам высокой, то примите во внимание что мы предоставляем возможность фемтосекундое сопровождение (лазер VisuMax от компании Carl Zeiss) и высокое качество хирургии (оперирует профессор, доктор медицинских наук). Операции проводятся без очередей (трансплантаты в наличии). Желание съэкономить может обернуться необходимостью повторных пересадок или полной потерей зрения.
Добрый день, Татьяна!
Лист нетрудоспособности после сквозной кератопластики выдается сроком от одного до двух месяцев по состоянию глаза.
Сквозная кератопластика
Автор:
Сквозная кератопластика (пересадка роговицы) – микрохирургическая операция, которая позволяет улучшить качество зрения у пациентов с различными патологиями роговицы. Цель операции – восстановить анатомическую форму и функции роговицы, устранить ее имеющиеся врожденные или приобретенные дефекты. В наше время кератопластика является самой распространенной операцией по пересадке (трансплантации) органов. В мире ежегодно выполняется более десяти тысяч подобных операций.
В ходе операции пораженный участок роговой оболочки полностью или частично заменяют донорским трансплантатом. При этом, в зависимости от патологии, трансплантат может замещать ткани роговицы на всю ее глубину, а также размещаться на передних слоях роговицы или в ее толще.
Кому показана пересадка роговицы
По статистике различные виды патологии роговицы составляют 25% от всех заболеваний органов зрения. Нарушения остроты зрения, вызываемые патологиями роговицы, в большинстве случаев необратимы и не поддаются коррекции при помощи очков или контактных линз. Именно поэтому кератопластика является фактически единственным эффективным методом лечения для пациентов с изменением прозрачности (помутнениями) роговицы или нарушением ее сферичности. Пересадка роговицы применяется при:
Перед выполнением хирургического вмешательства все пациенты, которым требуется пересадка роговицы, обязательно проходят тщательное обследование для выявления противопоказаний и факторов риска, а также прогнозирования результатов вмешательства. В случае обнаружения таких факторов риска, как энтропион, эктропион, блефарит, бактериальный кератит и т.п., они должны быть устранены до проведения кератопластики.
Как происходит операция
Операция выполняется в режиме «одного дня», выбор метода анестезии зависит от различных факторов (возраст, вид патологии роговицы, общее состояние пациента и т.п.), может использоваться как местный, так и общий наркоз.
Глазное яблоко фиксируют, хирург определяет точный размер участка роговицы, который подлежит удалению. После формирования роговичного лоскута с заданными параметрами пораженные ткани удаляют. На их место имплантируется роговичный трансплантат, размеры которого полностью совпадают с размерами удаленного лоскута.
По показаниям одновременно может выполняться реконструкция переднего отрезка глаза (удаление катаракты, установка или замена ИОЛ, разрушение синехий, пластика радужки и пр.). После завершения всех необходимых манипуляций трансплантат фиксируют специальным шовным материалом (толщина нити много тоньше человеческого волоса), на прооперированный глаз накладывают тугую давящую повязку, также могут применяться специальные защитные контактные линзы. В день операции пациент возвращается домой.
Видео сквозной кератопластики роговицы
Восстановление после кератопластики
Период реабилитации после кератопластики достаточно длительный и составляет 9-12 и более месяцев, связано это с особенностями строения роговой оболочки глаза. Швы снимают не раньше чем через 6 месяцев (или позднее) после операции. Чтобы избежать послеоперационного воспаления роговицы и снизить риск отторжения трансплантата, назначаются глюкокортикоиды и антибактериальные препараты в виде глазных капель (на срок не менее 2 месяцев после операции). На весь период заживления рекомендуется тщательно оберегать глаз от механических повреждений, избегать тяжелой физической работы.
Возможные осложнения операции
Как при любом хирургическом вмешательстве, при выполнении операции по пересадке роговицы существуют определенные риски (кровотечение, несостоятельность швов, инфицирование, осложнения, связанные с анестезией).
Послеоперационные осложнения чаще всего связаны с отторжением пересаженного материала, реже наблюдается стойкое повышение внутриглазного давления, отек макулы, астигматизм и др.
Может быть полезно
Преимущества кератопластики в МГК
Перед выполнением хирургического вмешательства наши пациенты проходят тщательное обследование глаз с применением самой современной диагностической аппаратуры от главных международных производителей. Наша Клиника располагает всем необходимым оборудованием для пересадки роговицы и собственным банком биотрансплантантов. За 2014 год в МГК была проведена 21 сквозная трансплантация роговицы, что является самым высоким показателем среди негосударственных офтальмологических центров в России.
Индивидуальный подход и внимательное отношение к каждому пациенту являются залогом эффективного лечения в МГК. Мы заботимся о своих пациентах, поэтому готовы оказывать всю требуемую помощь ежедневно без выходных, с 9 утра до 9 вечера. Для удобства наших пациентов имеется стационар (в т.ч. дневной).
Видеоотзывы пациентов
Стоимость лечения
Цена операции кератопластики определяется объемом хирургического вмешательства, необходимостью использования общего наркоза и т.д. Стоимость выполнения сквозной кератопластики в нашей клинике составляет от 90 000 руб. за один глаз, при реконструкции переднего отрезка глаза стоимость операции может быть увеличена. Биоматериал оплачивается отдельно (его стоимость составляет 98 000 руб.).
Узнать стоимость той или иной процедуры можно, обратившись по номеру горячей линии МГК 8(800)777-38-81 (звонок бесплатный с мобильных и регионов РФ) и телефону в Москве +7(499)322-36-36 или онлайн, воспользоваться скайп-консультацией на сайте, также можете ознакомиться с разделом «Цены».
Пересадка сетчатки в Израиле: как новые технологии меняют жизнь к лучшему
Трансплантация сетчатки – достаточно сложный процесс, требующий от врачей высочайшего мастерства. К счастью, в клинике Ассута Комплекс работают лучшие офтальмологи Израиля, поэтому больница стала одной из первых, где процедура проводится с успехом при соответствующих показаниях.
Пересадка сетчатки в клинике Израиля: показания
Сетчатка – это структура глаза, которая отвечает за восприятие и преобразование электромагнитного излучения в нервные импульсы. Затем импульсы поступают в мозг, где происходит их обработка с формированием «картинки». Восприятие электромагнитного излучения возможно благодаря расположению на сетчатке фоторецепторов – колбочек и палочек.
При некоторых патологиях сетчатки, к сожалению, единственным способом помочь больному будет трансплантация сетчатки.
Хирургические вмешательства по поводу трансплантации сетчатки проводятся в определенных случаях, когда у пациента его родная сетчатка становится полностью нефункциональной. Среди патологий, при которых проводится пересадка сетчатки, можно отметить следующие:
Пересадка сетчатки осуществляется в случаях, когда в глазах происходят необратимые изменения; когда в сетчатке глаза нарушается микроциркуляция, что приводит к гибели клеток, необходимых для нормального восприятия электромагнитного излучения; в случае некоторых опухолей.
Как проводят пересадку сетчатки глаза в Израиле
В случае с сетчаткой больному устанавливают пластину, в которой содержатся похожие на фоторецепторы компоненты, улавливающие электромагнитное излучение. После такой имплантации больной начинает различать цвета. Конечно же, пока речь идет лишь о частичном восстановлении зрения, но это уже значительно улучшает качество жизни пациента, вынужденного до этого постоянно пребывать во мраке.
В настоящее время ученые и медики продолжают кропотливую работу над созданием новых методов по трансплантации сетчатки и надеются, что в скором будущем подобные операции войдут в список процедур во многих клиниках мира.
Ожидаемые методы
В настоящее время ученые и медики продолжают кропотливую работу над созданием новых методов по трансплантации сетчатки.
Основная задача для исследователей – создать условия, при которых станет возможной трансплантация фоторецепторов – живых клеток. Одна из проблем донорского материала – иммунологическая несовместимость. Но это лишь полбеды. Даже если иммунитет нормально воспримет чужие клетки, то не факт, что они смогут срастись с нервными клетками, передающими в мозг сигнал. Таким образом, перед исследователями две серьезные задачи.
В настоящее время основной упор ученых делается на стволовые клетки. Исследователи пытаются создать условия, при которых стволовые клетки пациента можно было бы запрограммировать на образование фоточувствительных рецепторов – колбочек и палочек. Такую культуру клеток можно выращивать в лабораторных условиях, после чего – имплантировать пациенту.
Преимущества лечения патологий сетчатки стволовыми клетками, прежде всего, заключается в том, что глаз является сравнительно небольшим органом. Это значит, что для лечения потребуется относительно небольшое количество стволовых клеток.
Цены на пересадку сетчатки в Израиле
Израиль продолжает удерживать лидерство на карте медицинского туризма, прежде всего, благодаря наиболее оптимальному соотношению цены и качества предоставляемых медицинских услуг, о чем в ом числе говорят и отзывы о пересадке сетчатки в Израиле. Благодаря хорошему финансированию со стороны государства клиники Израиля предлагают своим пациентам современные медуслуги по сравнительно низкой цене. Так, стоимость лечения на Земле обетованной примерно на 30% ниже, чем в странах Западной Европы. При этом уровень медицины Израиля ничуть не хуже, чем в Германии, Австрии или Швейцарии.
Окончательная цена за лечение пациенту оглашается после проведения диагностических мероприятий, когда врачи будут понимать, о каком объеме терапевтических вмешательств идет речь. Одним из преимуществ Израиля является и тот факт, что на Земле обетованной оплачивать лечение можно поэтапно (отдельно за каждую диагностическую и лечебную процедуру).
Преимущества пересадки сетчатки в Израиле
К преимуществам трансплантации сетчатки в израильских медучреждениях можно отнести следующие: