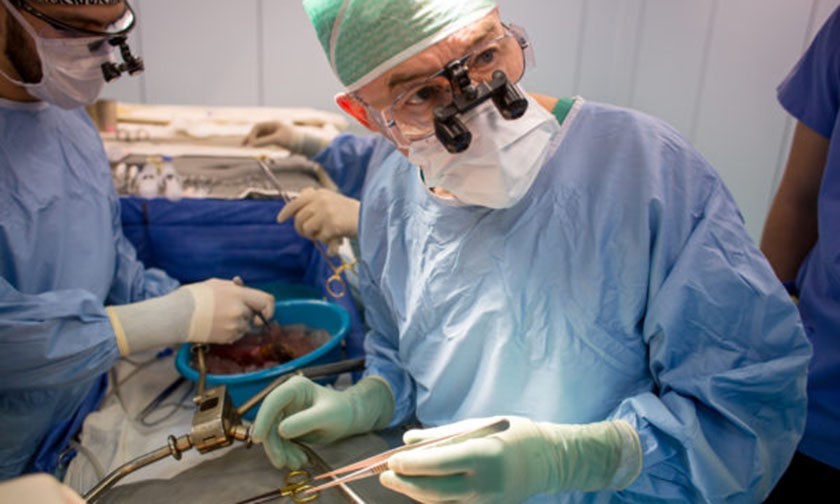
«Легких для вас нет». 100 пациентов ждут пересадки
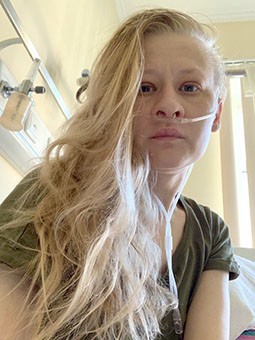
Веронике Соковниной 33 года. Она филолог, окончила аспирантуру. Вероника полностью зависит от кислородного концентратора. С рождения у нее бронхоэктатическая болезнь. Разрушаются бронхиальные стенки. Сейчас, чтобы дышать, ей почти постоянно нужна кислородная поддержка. Несмотря на свою болезнь, она получила высшее образование, работала дизайнером, путешествовала, вышла замуж.
— Примерно два года назад у меня случилось воспаление, которое привело к тому, что я стала полностью зависеть от кислородной поддержки, — говорит она. — В родном Екатеринбурге врачи мне сказали, что единственный способ выжить — это трансплантация легких.
Лист ожидания
Вероника переехала с мамой в Москву. В августе 2020 года ее включили в лист ожидания на трансплантацию. С тех пор она ждет.
Фото: из личного архива Вероники Соковниной
— Для меня сложно даже помыть посуду, — рассказывает Вероника. — Пять тарелок приходится мыть с несколькими перерывами, чтобы отдышаться. Мне сложно принимать душ, приходится даже это делать с кислородом. Я практически не могу выходить на улицу. У меня есть мобильный кислородный концентратор, который может 1,5 часа подавать мне кислород без зарядки, я с ним выхожу на улицу, но дальше, чем вокруг дома, я не хожу, потому что одышка очень тяжелая.
Сейчас Вероника в больнице. У нее началось кровотечение в легких.
Но с 2020 года трансплантаций стали делать все меньше и меньше. Так, в центре Шумакова с ноября 2020 года сделано пять операций, в институте Склифосовского за год проведено всего две операции.
Пересадки легких ждут долго. Те, кому нужна пересадка, подвержены инфекционным заболеваниям. Если ткани истощились или в легких есть какая-то флора, которая вызывает воспаление, то ожидание становится более коротким, потому что человек быстро погибает. Многие просто не дожидаются.
За последний год из листа ожидания умерли 4 человека. Трансплантации легких ждут в основном молодые люди 25–36 лет.
Раствор
Раствор для хранения донорских легких Perfadex был снят с производства в 2018 году. Производитель начал выпускать Perfadex Plus с улучшенной формулой. Раньше выпускался раствор и добавочное вещество, которые врач смешивал, теперь все поставляется в одном пакете.
В компании XVIVO, которая занимается дистрибьюцией раствора на территории СНГ, говорят, что сообщали всем поставщикам о необходимости регистрации новой формы раствора. И страны СНГ регистрировали ее. Например, в Беларуси Perfadex Plus зарегистрировали в 2019 году. А вот в России пользовались остаточной партией первого варианта, пока она не начала заканчиваться.
— В ноябре 2020 года мы, реципиенты, заметили, что операции совсем перестали делать, даже перестали говорить о них, — говорит Вероника. — Мы стали нервничать, интересоваться, и врачи нам в кулуарных разговорах рассказывали, что на самом деле проблема в растворе, которого нет, он закончился.
По словам представителя компании «Имэкс» (распространяет раствор Perfadex в России), они очень заинтересованы зарегистрировать препарат как можно быстрее.
«Но все процедуры длятся достаточно долго».
— Поначалу нам говорили, что процедура регистрации будет достаточно быстрой, — говорит Вероника, — потому что это препарат жизненной необходимости. Это говорили и в Склифе, и в Шумакова. Сначала нам сказали, что зарегистрируют в марте, потом это был май, потом это был конец июня. Сейчас в компании «Имэкс» говорят, что процедура регистрации займет еще как минимум 2 месяца, «если все будет хорошо».
Я созванивалась с Сергеем Владимировичем Готье — это главный трансплантолог страны, — продолжает Вероника. — И он мне сказал, что недавно звонил в ту структуру, которая занимается регистрацией, и ему ответили, что есть какие-то административные недоработки по документации, из-за которых придется еще раз делать токсикологические пробы этого препарата. Это может занять определенное время. Если они не успеют это сделать в ближайшие 50 дней, то регистрацию придется начать заново.
«Регистрация не может быть продолжена»
« Замедление темпов трансплантации легких в 2020–2021 годах связано не с отсутствием препаратов для консервации донорских легких, а с частотой повреждения донорских легких вследствие перенесенного COVID-19», — заявил прессе главный внештатный трансплантолог Минздрава России Сергей Готье.
Сергей Готье. Фото: Анны Даниловой
И пока Perfadex Plus проходит «заключительные этапы регистрации», в Центре имени Шумакова для консервации донорских легких используется препарат Celsior, который тоже не зарегистрирован в России, но оказался доступнее, чем Perfadex Plus. По жизненно необходимым показаниям незарегистрированный препарат можно использовать, но для этого нужно особое одобрение Минздрава.
Оптимистичное заявление о «заключительных этапах регистрации» опровергает Росздравнадзор, который и занимается регистрацией раствора. Ведомство сообщает, что в марте 2021 года к ним поступило заявление от АО «Имэкс» с целью актуализации регистрационного досье препарата.
«Так как был изменен состав препарата — добавлены вещества трометамин и хлористый калий, — потребовалось проведение токсикологических исследований для подтверждения его безопасности, были запрошены дополнительные материалы. Следует отметить, что по состоянию на 8 июля 2021 года заявителем дополнительные материалы, отвечающие на замечания Росздравнадзора, не представлены, в связи с чем государственная регистрация пока быть продолжена не может».
Один из поставщиков препарата анонимно поделился информацией, что, возможно, «Имэкс» просто не успел вовремя подать документы на регистрацию препарата, так как компания в данный момент перегружена работой.
— Минздрав долго регистрирует, компания долго собиралась подать заявку, а пациенты оказались между жизнью и смертью, — сказал собеседник «Правмира». — Я не понимаю, почему Россия не закупает раствор в Беларуси. Он там есть, прошел все необходимые проверки. Это можно было бы делать быстро, и никто бы не умирал.
«Пересадка нужна срочно — кровотечение не прекращается»
— В лист ожидания на трансплантацию я встала в мае 2020 года, — рассказывает Влада, ей 34 года, у нее муковисцидоз. — Почти сразу у меня начались сильные легочные кровотечения, мое состояние стало ухудшаться. Еще один эпизод произошел недавно, 18 июня, я была уверена, что умираю. Меня госпитализировали, и ко мне в больницу приезжали врачи из центра Шумакова. Они сделали вывод, что меня нужно включить в лист ожидания на срочную пересадку. У меня опасное состояние. Пересадка мне нужна срочно. Кровотечение не прекращается.
Препараты и ингаляции Владе уже не помогают.
— Для меня из лечения остались только антибиотики, — говорит девушка, — и одна надежда, что пересадка будет до того, как у меня разовьется резистентность ко всем их видам. Врачи из центра Шумакова всегда на связи: держись, только держись, операции идут, мы ждем только донора для тебя.
Такая проблема с препаратом для консервации легких возникает не первый раз. Оксана Петрова — директор благотворительного фонда «Добрый город Петербург» перенесла пересадку легких 6 лет назад. По ее словам, в 2013 году также операции не проводились из-за того, что не было раствора для перевозки донорских легких.
— Также была перерегистрация раствора, — вспоминает Оксана, — мы тоже сидели около 6–9 месяцев в ожидании того, что начнутся операции. И тогда раствор закупался под конкретного пациента. Кто больше всех шумел и требовал, для тех и закупался. Этот раствор нельзя заменить. Потому что он непосредственно влияет на качество пересадки. Этот раствор специально разработан для легких и сердца. Он сохраняет качество органов, которые нельзя изъять, чтобы человек при этом жил. Если почка отказала, пациент садится на диализ и ждет другую почку. Если легкие отказали, ты уже ничего не ждешь, потому что тебя нет на этом свете. В центре Шумакова говорят, что они пока используют другой раствор. Я знаю, что Perfadex лучше и исход операции на этом растворе лучше. Есть такое мнение в медицинском сообществе, и я ему верю.
Оксана ждала пересадки три года. И по ее словам, ожидание могло бы быть короче, если бы был раствор.
— Последний, третий год ожидания дался мне очень тяжело, — говорит она. — Понятно, что вроде как регламенты регистрации препаратов созданы для того, чтобы защитить нас от некачественных медикаментов, но при этом мы все понимаем, что наша система очень сильно забюрократизирована. И никто не отменял войны фармкомпаний — один препарат проходит быстрее регистрацию, другой нет. Те вовремя не подали на регистрацию, эти вовремя не подписали. И из-за этого люди умирают. На мой взгляд, лист ожидания — это не та сфера, где такое вообще может быть. Нельзя ни во что не ставить человеческую жизнь. Когда ты попадаешь в лист ожидания на трансплантацию, это значит, что тебе в принципе осталось мало жить. И тут ты еще сталкиваешься с проблемой, когда никто ничего не может сделать — ни врачи, ни больницы.
Лечение есть, оно существует… Но просто там, на верхах, где происходит эта бумажная работа, какие-то проволочки. И ты от этого можешь умереть.
«Мы ждем, чтобы можно было начать ждать, — написала Вероника Соковнина в социальных сетях, — ждать, когда найдется донорский орган».
И сколько продлится это ожидание ожидания, никто ответить не может.
Трансплантация легкого
Диагностика в любом районе Санкт-Петербурге
Когда необходима пересадка легкого
Трансплантация легких часто рекомендуется, если:
Заболевания, которые можно вылечить с помощью трансплантации легких включают:
Почему трансплантация легкого подходить не всем пациентам.
Основные причины отказа в пересадке легких включают:
Возраст также играет роль, поскольку влияет на вероятную выживаемость пациента после хирургического вмешательства:
Виды операции по пересадке легких
Существует 3 основных типа трансплантации легких:
Подготовка к трансплантации легкого
Прежде чем быть внесенным в список очередников на операцию, пациенту необходимо пройти несколько обследований, чтобы убедиться, что основные органы, такие как сердце, почки и печень, будут нормально функционировать после трансплантации. Для этого пациенту делают:
Кроме того, пациенту необходимо будет пройти:
После завершения оценки будет принято решение о том, подходит ли больному трансплантация легких, и является ли это лучшим вариантом лечения.
Как проходит трансплантация легкого
Есть 2 новых хирургических метода, которые могут увеличить количество донорских легких:
Восстановление после операции
После операции пациенту может будет сделана эпидуральная анестезия для облегчения боли, и его подключат к аппарату искусственной вентиляции легких, чтобы облегчить дыхание. В течение первых 7 суток больной будете находиться под тщательным наблюдением, чтобы команда трансплантологов могла проверить, принимает ли организм новый орган. Мониторинг будет включать регулярные КТ органов грудной полости и биопсии легких. Скорее всего, пациента выпишут из больницы через 2–3 недели после операции и назначат ежедневные осмотры в течение месяца. Обычно для курса наблюдения после операции по трансплантации легких требуется не менее 3–6 месяцев. После завершения курса восстановления больной всю оставшуюся жизнь должен будете сдавать кровь на анализ каждые 6 недель и посещать пульмонолога каждые 3 месяца.
Иммунодепрессантная терапия после пересадки легких
Пациенту нужно будет принимать иммунодепрессанты, чтобы организм не отторгнул донорский орган. В терапии обычно выделяют 3 этапа:
Такая поддерживающая терапия проводится до конца жизни пациента.
Большинство центров трансплантологии используют следующую комбинацию иммунодепрессантов:
Обратной стороной приема иммунодепрессантов является то, что они могут вызывать широкий спектр побочных эффектов, в том числе:
Длительное употребление иммунодепрессантов увеличивает риск развития других заболеваний, таких как болезнь почек.
Лечащий врач попытается подобрать дозу иммунодепрессанта, достаточно высокую, чтобы ослабить иммунную систему, но достаточно низкую, чтобы минимизировать побочные эффекты. Для выявления правильной дозировки потребуется несколько месяцев, но даже если побочные эффекты вызывают беспокойство, больной никогда не должны самостоятельно без разрешения врача прекращать прием лекарства.
Состояние ослабленной иммунной системы называется иммунодефицитом, и пациенту необходимо принять дополнительные меры против инфекции:
Больному также следует обратить внимание на любые признаки, которые могут указывать на то, что у есть инфекция:
Помните, незначительная инфекция может привести к очень серьезным осложнениям и быстро превратиться в состояние угрожающие жизни пациента.
Риски трансплантация легкого
Это состояние развивается обычно через 5 дней после трансплантации, но у многих людей признаки исчезают через 10 дней после трансплантации.
Синдром облитерирующего бронхиолита можно лечить дополнительными иммунодепрессантами.
После трансплантации легкого увеличивается риск развития лимфомы (обычно неходжкинскойлимфомы )- тип рака, поражающий лейкоциты. Это состояние известно как посттрансплантационноелимфопролиферативное заболевание. Оно возникает, когда вирусная инфекция (обычно вирус Эпштейна-Барра) развивается в результате действия иммунодепрессантов, которые используются, чтобы помешать организму отторгать новый орган.
Посттрансплантационное лимфопролиферативное заболевание поражает примерно 1 из 20 больных, перенесших трансплантацию легких. Большинство случаев этого осложнения происходит в течение первого года после трансплантации и лечиться уменьшением или отменой терапии иммунодепрессантами.
Риск инфекционного заражения для больных, перенесших трансплантацию легких, выше среднего по ряду причин, в том числе: иммунодепрессанты ослабляют иммунную систему, что означает, что инфекция с большей вероятностью закрепится, а незначительная инфекция с большей вероятностью перейдет в серьезную инфекцию. У людей часто бывает нарушение кашлевого рефлекса после трансплантации, что означает, что они не могут очистить легкие от слизи, что создает идеальную среду для инфекции операция может повредить лимфатическую систему, которая обычно защищает от инфекции люди могут быть устойчивы к одному или нескольким антибиотикам в результате своего состояния, особенно с муковисцидозом.
Общие инфекции после трансплантации включают:
Диабет, особенно диабет 2 типа, через год после легочной трансплантации развивается примерно у 1 из 4 пациентов.
Высокое артериальное давление развивается примерно у половины всех больных через год после трансплантации легкого и у 8 из 10 человек через 5 лет. Повышенное давление может развиться как побочный эффект иммунодепрессантов или как осложнение заболевания почек. Подобно диабету, высокое давление лечится с помощью изменения образа жизни и лекарств.
Остеопороз обычно возникает как побочный эффект применения иммунодепрессантов. Варианты лечения остеопороза включают добавки витамина D и лекарственные препараты, известные как бисфосфонаты, которые помогают поддерживать плотность костей.
Больные, которым была сделана трансплантация легкого, имеют повышенный риск развития рака в более поздние сроки, особенно:
Из-за этого повышенного риска могут быть рекомендованы регулярные осмотры на наличие таких видов рака.
Перспективы жизни после пересадки легких
Специализация: Терапевт, Гематолог, Токсиколог, Профпатолог, Анестезиолог-реаниматолог
Где ведет прием: Научно-исследовательский институт гематологии и трансфузиологии
Последние статьи о диагностике
Что такое тест на пиковую скорость потока
Что покажет КТ легких с контрастом и без
Что покажет КТ брюшной полости
Проведение компьютерной томографии брюшной полости показано во многих случаях для постановки верного диагноза или оценки последствий травм области живота. В клиниках СПб такое обследование проводится на высокоточных мультиспиральных компьютерных томографах с помощью направленных
Принципы работы МРТ, УЗИ, КТ, рентгена и ПЭТ
В современной медицине благодаря достижениям технологий есть большой спектр диагностической аппаратуры, которая помогает врачам в раннем выявлении заболеваний и патологических нарушений. В это статье мы поговорим о принципах работы МРТ, УЗИ, КТ,
Почему нельзя пересадить легкие
Советы по трансплантации легких
1. Какие существуют основные типы трансплантации легких?
Пересадка одного легкого, пересадка обоих легких (билатеральная трансплантация) и трансплантация сердечно-легочного комплекса.
2. Какой человеческий орган был первым трансплантирован: сердце или легкие?
Хотя вначале сердечная трансплантология развивалась быстрее, и таким образом создается впечатление, что трансплантация сердца была осуществлена ранее трансплантации легких, однако на самом деле трансплантация легких предшествовала трансплантации сердца.
3. Кто произвел первую трансплантацию легких у человека? Когда?
Джеймс Ганди (James Handy) произвел первую трансплантацию легких в 1963 году. Однако прошло более 20 лет пока трансплантация легких стала рутинно осуществляться в клинической практике (за этот 20-летпий период только 1 пациент был выписан из стационара в удовлетворительном состоянии).
Это было обусловлено вторичным повреждением трансплантата вследствие неадекватной консервации органа, продолжительного периода ишемии, отсутствия надлежащей иммуносупрессии и технических сложностей.
4. Кто является кандидатом для трансплантации легких?
Больные при отсутствии альтернативных терапевтических или хирургических методов лечения с вероятностью смерти от легочного заболевания в течение 12-18 месяцев.
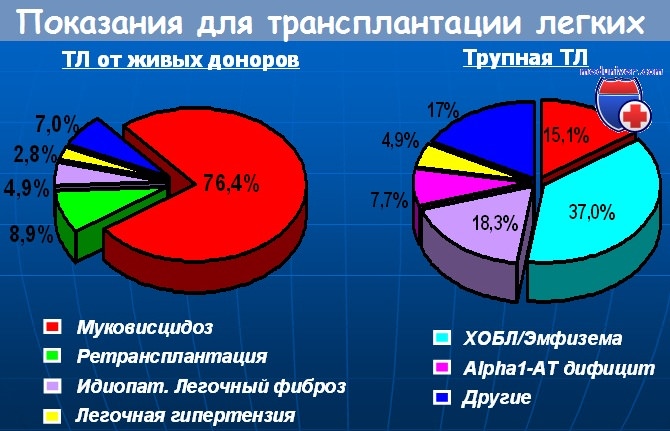
5. Каковы наиболее частые показания к трансплантации одного легкого?
• Эмфизема (40%)
• Идиопатический фиброз легких (20%)
• Недостаточность альфа-1 антигринсина (11%)
• Первичная легочная гипертензия и вторичная легочная гипертензия вследствие врожденного корригируемого заболевания сердца (10%)
6. Каковы наиболее частые показания к трансплантации обоих легких?
• Кистозный фиброз (35%)
• Эмфизема (20%)
• Недостаточность альфа-1 антитринсина (11%)
• Первичная легочная гипертензия и вторичная легочная гипертензия вследствие врожденного корригируемого заболевания сердца (20%)
• Идиопатический фиброз легких (8%)
7. Каковы наиболее частые показания к трансплантации сердечно-легочного комплекса?
Первичная легочная гипертензия (30%) и кистозный фиброз (16%) — примеры когда «плохие легкие разрушают хорошее сердце». И наоборот, при врожденных заболеваниях сердца (27%) «плохое сердце разрушает хорошие легкие».
8. Что к чему подшивается при трансплантации одного легкого? При трансплантации обоих легких?
При трансплантации одного легкого необходимо произвести следующие анастомозы, связывающие структуры реципиента с трансплантатом: бронхиальный, между легочными артериями и между легочными венами (предсердная манжетка). При трансплантации обоих легких осуществляются те же анастомозы, однако в этом случае чаще приходится прибегать к применению искусственного кровообращения. Во время имплантации второго легкого доминирование притока крови к ишемизированному легкому часто приводит к реперфузионному отеку легких и гипоксемии.
9. При каком заболевании трансплантация легких дает наилучшие результаты?
На самом деле отмечаются различия. У больных с эмфиземой и с недостаточность альфа-1 антитрипсииа отмечаются существенно лучшие результаты и достигается годовая выживаемость в 80%.
10. Почему из года в год уменьшается количество проводимых трансплантаций сердечно-легочного комплекса?
В 1990 году было осуществлено около 250 трансплантаций сердечно-легочного комплекса. В 1999 году их количество уменьшилось приблизительно до 150. Так как результаты трансплантаций одного и обоих легких улучшились, пет необходимости в проведении трансплантации сердечно-легочного комплекса у пациентов с изолированным заболеванием легких.
11. Какие осложнения встречаются наиболее часто после трансплантации легких?
• Нарушение хирургического заживление воздухоносных путей (в раннем периоде)
• Отторжение (в раннем периоде)
• Бактериальная и цитомегаловирусная инфекция (в периоде от нескольких недель до нескольких месяцев)
• Бронхолитическая облитерация (от нескольких месяцев до нескольких лет)
12. Что такое бронхолитическая облитерация?
Бронхолитическая облитерация — основная причина отдаленной смертности после трансплантации легких. При этом процессе в перепончатых и дыхательных бронхиолах определяются гистологические признаки субэпителиалнгого склерозирования, которое ведет к окклюзии просвета бронхиол. Клинически это проявляется диспноэ и обструкцией воздухоносных путей.
13. Как диагностируется отторжение трансплантированного легкого?
В отличие от сердца, диагностика отторжения трансплантированных легких неточна и основана на наличии комплекса признаков. Уменьшение насыщения кислородом, лихорадка, уменьшение толерантности к нагрузкам, рентгенологически определяемая инфильтрация говорят об отторжении. Последовательное сканирование легочного кровотока, демонстрирующее уменьшение перфузии помогает в диагностике отторжения после трансплантации одного легкого.
14. Опишите феномен химеризма в трансплантологии.
Химеризм проявляется распределением лейкоцитов между трансплантатом и реципиентом таким образом, что трансплантат становится генетическим объединением донора и реципиента. Химеризм увеличивает толерантность хозяина к трансплантату. Химеризм был впервые описан в 1969 году, когда у жешцин-реципиентов мужской печени было обнаружено (методом определения телец Барра) появление полностью женских клеток системы Капфера (Kupffer) (печеночные макрофаги).
В 1992 концепция распределения была клинически подтверждена, когда было обнаружено что лейкоциты из донорских почек располагаются в отдаленных лимфатических узлах.
15. Существуют ли тканевые макрофаги в сердце и легких?
Да, конечно. Тканевые миокардиальные макрофаги и тканевые альвеолярные макрофаги являются весьма активным клеточным компонентом сердца и легких.
16. Развивается ли химеризм в сердце и легких?
Да. Так как и в сердце, и в легких содержатся лейкоциты, участвующие в химеризме.
17. Чем интересен химеризм?
Природа пытается научить нас осуществлять трансплантацию без применения иммуносупрессии. Наша задача — понять, почему химеризм отмечается у некоторых реципиентов, а у других нет, т.е. обнаружить механизмы индукции химеризма, что бы получить возможность фармокологически индуцировать химеризм у всех реципиентов.
18. Перечислите основные типы растворов для консервации сердца и легких.
Раствор Евро-Колинс (Euro-Colins) и раствор Университета Висконсина для легких и кристаллоидной кардиоплегии и раствор Университета Висконсина для сердца.
19. Какой процент легочного кровотока поступает к трансплантированным легким после трансплантации одного легкого?
Обычно около половины (возможно почти весь) легочного кровотока проходит через слаборезистентную циркуляторную систему трансплантированных легких (в зависимости от пульмонарного сосудистого сопротивления контралатерального нативного легкого). При проведении предоперационного сканирования легочной перфузии и при равных прочих факторах следует сохранять легкое с наилучшей перфузией, а другое заменить.
20. Необходимо ли применение искусственного кровообращения при трансплантации легких?
Нет. Однако у больных с легочной гипертензией (первичной или вторичной) обычно применяют искусственное кровообращение до удаления легкого реципиента. Аппарат искусственного кровообращения всегда наготове.
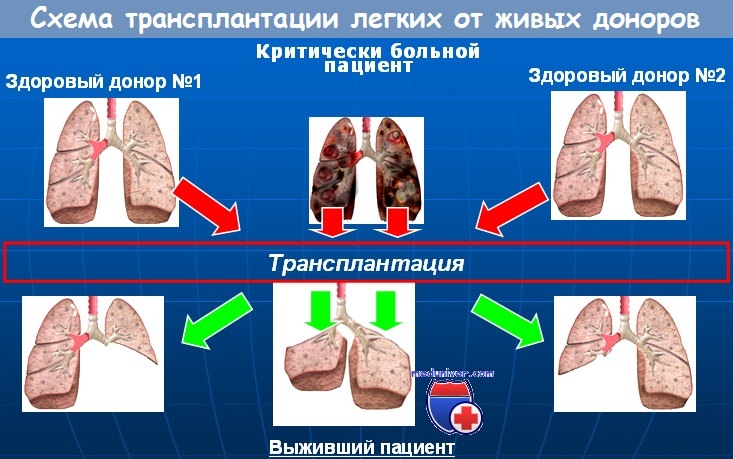
21. Возможна ли living-related (от живых доноров) трансплантация?
Да. Living-related трансплантация представляет собой новый подход с целью увеличения донорского фонда.
22. Что представляет собой объемо-редуцирующая хирургия легких? Насколько она важна для пациентов, ожидающих трансплантацию легких?
Объемо-редуцирующая хирургия легких предполагает консервативные методы лечения для больных: (1) не подлежащих трансплантации легкого или (2) ожидающих трансплантацию. При объемо-редуцирующей хирургии легких удаляются нефунционирующие и разрушенные сегменты легкого. Удаление нефункционирующих частей легких создает больше пространства для воздухообмена.
Таким образом лечат эмфизему, сглаженную диафрагму и диспноэ, связанное с курением (разрушение верхних долей) и недостаточностью альфа-1 антитрипсина (разрушение нижних долей).
23. Кто является наиболее подходящим кандидатом к объемо-редуцирующей хирургии легких?
Больные, не имеющие противопоказаний и у которых отсутствует или редуцирована перфузия приблизительно в 30-40% легких, с сохранением гомогенного распределения кровотока. Таким образом, качественное сканирование легочной перфузии обеспечивает существенной информацией в отборе пациентов.
24. Каковы противопоказания к объемо-редуцирующей хирургии легких?
• Легочная гипертензия (среднее давление в легочной артерии > 35 мм рт. сг. или систолическо > 45 мм рт. ст.)
• Тяжелая ишемическая болезнь сердца
• Торакотомия или плевродез в анамнезе
• Продолжительное течение бронхиальной астмы, бронхоэктазов или хронический бронхит с гнойной мокротой
• Выраженный кифосколиоз
25. В чем разница в составе между раствором Евро-Колинс и раствором Университета Висконсина?
Раствор Евро-Колинс — это раствор глюкозы с ионными компонентами, близкими по составу к межклеточной среде.
Раствор Университета Висконсина не содержит глюкозы, но содержит следующие компоненты, отсутствующие в растворе Евро-Колинс: гидрокси-этил-крахмал (предотвращает расширения интерстициального пространства), лактобионат и раффиноза (подавляют набухание клеток под воздействием гипотермии), глутатион и аллопуринол (уменьшают цитотоксическое действие свободных радикалов кислорода) и аденозин (субстрат для образования аденозинтрифосфата, вазодилятатор; активирует защитные механизмы прекондиции).
26. Сколько производится ежегодно трансплантаций легких? Увеличивается ли их количество или уменьшается?
Интересно, хотя первая трансплантация легких была произведена в 1963 году, до конца 80-х годов их количество было незначительным (в 1986 — 1 трансплантация легких; в 1989 — 132 трансплантации легких). Затем количество производимых трансплантаций резко возросло до 700 в год к 1994, а далее уменьшилось до 625 в год.
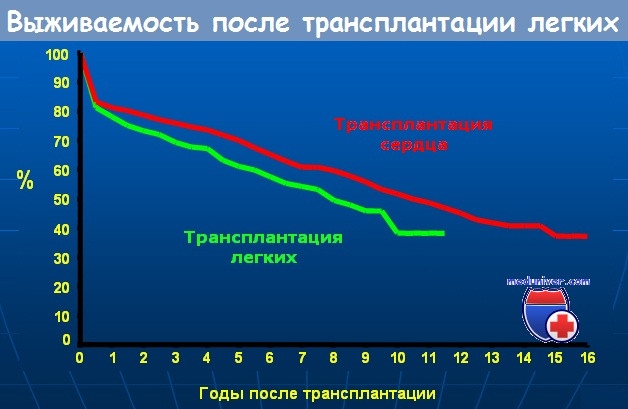
27. Отмечается ли разница в выживаемости при трансплантации одного легкого и двух легких?
Нет. Трехлетняя выживаемость составляет около 50% для каждой.
28. Какова одна-, двух- и трехлетняя выживаемость при трансплантации одного легкого?
Действительная выживаемость составляет соответственно 45%, 40% и 30%. В дальнейшем эти цифры закономерно уменьшаются.
Видео лекция по трансплантации легких в России и в мире
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021