Что убивает поджелудочную железу? Врач-гастроэнтеролог о болезни и путях ее решения
Развитие панкреатита не зависит от возраста, но напрямую связано с образом жизни. Отчасти по этой причине недавно не стало известного шведского диджея и музыкального продюсера Авичи. Парень ушел из жизни в 28 лет. О том, как отличить заболевание от других и с помощью чего бороться с ним, рассказывает врач-гастроэнтеролог и диетолог Лилия Косникович.
Что такое хронический панкреатит, и как разобраться в симптомах
— Хронический панкреатит — воспалительное заболевание поджелудочной железы. Со временем оно может приводить к повреждению структуры органа по типу фиброза — замещения нефункционирующей тканью. Иногда также образовываются микрокамни в протоках, кальцинаты и кисты в железе. Недуг характеризуется наличием болевого синдрома и постепенным развитием ферментативной недостаточности.
Многие пациенты сегодня прежде, чем обратиться к врачу, читают информацию в интернете. Они думают, что панкреатит проявляется эпигастральной опоясывающей болью (боль вверху живота). Если дискомфорт носит другой характер, значит, и болезнь иная.
— Это не всегда так. Основные клинические проявления зависят от фазы, в которой находится болезнь. Первый этап развития заболевания (условно первые 5 лет течения болезни) характеризуется отсутствием боли. Здесь речь может идти о расстройствах пищеварения — диспепсии. Она проявляется вздутием живота, отрыжкой, тяжестью в верхних отделах живота. Часто первые симптомы хронического панкреатита тяжело отличить от функциональной диспепсии — одного из самых частых функциональных заболеваний желудка. Оно возникает из-за повышения кислотности в организме и нарушения сокращения пищеварительного органа. Подобные недуги могут быть проявлениями психосоматики и возникать на фоне депрессии, тревожных расстройств.
О стадиях панкреатита
Панкреатит развивается постепенно. На первой стадии у человека может наблюдаться снижение аппетита, тошнота, отрыжка, вздутие живота… Это так называемые доклинические проявления. Желательно обратиться к врачу уже на этом этапе. Первая фаза хронического панкреатита плохо диагностируется. На ультразвуковом исследовании и магнитно-резонансной томографии изменения структуры органа еще не видны. Вот почему поставить диагноз вначале сложно. Однако при раннем течении болезни ее легче лечить и можно избежать осложнений.
— Вторая фаза характеризуется клиническими проявлениями (у 5% населения эта стадия может быть безболезненной). Распространенность боли зависит от локализации воспалительного процесса (головка, тело или хвост органа). Боли могут быть только в верху живота (в эпигастральной области), распространяться по всей верхней половине живота и иметь опоясывающий характер. Важно понимать: просто так сильнейший дискомфорт не возникает. Не бывает, что сегодня ничего нет, а завтра есть. Болезнь прогрессирует постепенно и не заметить ее нельзя.
Врач объясняет, что в Беларуси около 90% случаев панкреатита связаны с чрезмерным употреблением алкоголя. Остальные 10% — это наследственные факторы и наличие желчекаменной болезни. Ожирение редко становится причиной развития хронического воспаления в поджелудочной железе.
Затем наступает третья фаза, которая характеризуется наличием ферментативной недостаточности поджелудочной железы и проявляется диареей.
Как предотвратить заболевание
— Поэтому, чтобы быть здоровым, нужно ограничить употребление алкоголя и отказаться от курения. Из-за того, что панкреатит может развиться вследствие наличия желчекаменной болезни, пациентам часто удаляют желчный вместе с камнями. Это делается в профилактических целях, чтобы не допустить развитие панкреатита.
О правильной диагностике
— Диагностика имеет большое значение. В мире сегодня проводится исследование панкреагенной ферментативной недостаточности. Для этого проверяется анализ кала на эластазу. Этот фермент выделяется поджелудочной железой и участвует в переваривании пищи. У нас такие исследования пока не проводятся.
Для выявления структурных изменений в железе я рекомендую пациентам не только УЗИ органов брюшной полости, но и магнитно-резонансную томографию поджелудочной железы. Важно также максимальное сотрудничество с врачом, оценка всех клинических проявлений и обследований.
Если случился приступ острого панкреатита, что делать?
Врач объясняет: если случился приступ боли в верхних отделах живота, первым делом нужно принять спазмолитик (2 таблетки но-шпы). Если не помогает, вызывать скорую помощь и далее действовать по рекомендации доктора.
— Именно врач решит, какие анализы необходимо сдать. Как правило, это общий анализ мочи и крови, биохимический анализ крови на ферменты поджелудочной железы. Доктор изучит результаты и отличит острый панкреатит от язвы двенадцатиперстной кишки или функциональной диспепсии, назначит грамотное лечение.
Острый панкреатит: особенности течения болезни, диета и лечение
В противном случае резко возрастает риск развития некроза, формирования кист, абсцессов и других осложнений.
Симптомы острого панкреатита
Основные симптомы острого панкреатита 1 :
Острое воспаление протекает с нарушением оттока панкреатического сока. Поджелудочная железа начинает переваривать собственные ткани, что приводит к сильной опоясывающей боли. Боль обычно возникает внезапно, после переедания, употребления жирных продуктов или алкоголя.
При остром панкреатите начало болевого приступа часто сопровождается ростом артериального давления. Но бывает и так, что, повысившись, давление резко падает, пациент бледнеет, у него возникает сильная слабость, проступает холодный пот. Такие симптомы могут говорить о развитии шокового состояния, которое требует безотлагательной врачебной помощи.
Причины острого панкреатита
Панкреатит может быть инфекционного и неинфекционного происхождения. Вирусный панкреатит возникает вследствие инфекционного поражения поджелудочной железы, например, при кори, вирусном гепатите, туберкулезе.
Распространенные причины острого панкреатита 1 :
Механизм развития болезни заключается в следующем. Пищеварительные ферменты, вырабатываемые поджелудочной железой, в здоровом организме активизируются только после попадания в желудочный тракт. Но под воздействием предрасполагающих факторов нарушается секреторная функция органа и ферменты активизируются уже в поджелудочной железе. Говоря простым языком, орган начинает переваривать сам себя, из-за чего и развивается воспаление.
Диагностика острого панкреатита
Обследование при остром панкреатите назначают гастроэнтеролог или хирург. Крайне важно своевременно провести лабораторные и инструментальные методы диагностики и получить максимально полную информацию о состоянии поджелудочной железы и рядом расположенных органов. Симптомы острого панкреатита можно принять за клинические проявления других заболеваний (аппендицит, холецистит) и выбрать неправильную тактику лечения.
Для диагностики острого панкреатита врач может назначить следующие процедуры 1 :
Важными методами являются УЗИ, МРТ и КТ, с помощью которых врач может определить размер поджелудочной железы, ее контуры, особенности структуры. Ультразвуковое исследование используют для первичной диагностики, определения границ воспаления и выявления новообразований.
Лечение острого панкреатита
При легкой форме панкреатита лечить болезнь можно в домашних условиях, с регулярным наблюдением у специалиста. При при более тяжелых формах заболевания лечение обязательно должно проходить в стационаре. Главная цель лечения — восстановить нарушенные функции поджелудочной железы и предотвратить появление осложнений.
Медикаментозная терапия острого панкреатита может включать прием следующих лекарств:
В случае, если болезнь достигла критического уровня, а консервативная терапия не помогает, специалисты могут прибегнуть к лапаротомии – операционному методу, во время которого врач получает доступ к поврежденному органу.
Определить правильную схему лечения острого панкреатита и помочь устранить симптомы может только врач. Очень важно при появлении первых признаков болезни не затягивать с визитом к врачу: первый же приступ воспаления поджелудочной железы может закончиться переходом болезни в хроническую форму.
Диета при остром панкреатите
Первые сутки после обострения острого панкреатита врачи рекомендуют придерживаться лечебного голодания. Разрешается употреблять простую и щелочную минеральную воду без газа, отвары лекарственных трав, кисели. Суточный объем жидкости составляет 1,5-2 литра. При остром панкреатите назначают диету №5, но меню должен подобрать специалист.
Цель лечебного питания — снизить нагрузку с воспаленной поджелудочной железы и всего пищеварительного тракта, а также постепенно восстановить нарушенные функции.
Из рациона при остром панкреатите исключают все продукты и напитки, которые могут раздражать пищеварительный тракт 2 :
При остром панкреатите диету соблюдают на протяжении всего периода лечения и в течение нескольких месяцев после обострения. Особенно строго следует соблюдать пищевые ограничения в первые недели после обострения. В дальнейшем меню можно расширить, включить в него легкие мясные бульоны, нежирное мясо, куриные яйца, супы, творог, нежирное молоко, йогурт, подсушенный хлеб.
Блюда рекомендуется готовить на пару или отваривать. Пища должна быть теплой, но не горячей или холодной. Ограничения касаются не только жирных и жареных блюд, но и специй, сахара и соли. Противопоказано даже незначительное переедание, которое может приводить к нарушению пищеварения и ухудшению самочувствия больного.
Препарат Креон ® при остром панкреатите
Для качественного переваривания пищи необходимо определенное количество пищеварительных ферментов, вырабатываемых поджелудочной железой. При остром панкреатите железа может быть воспалена и не может выполнять свои функции. В результате пища остается частично непереваренной, начинает бродить и загнивать в кишечнике, вызывая вздутие, метеоризм и боли в животе, а также нарушение стула. Из-за гнилостных процессов повышается риск размножения инфекционных возбудителей.
Как жить полноценно дальше при панкреатите?
Как же много зависит от того, что составляет рацион нашего питания – это здоровье, хорошее самочувствие, легкость во всем теле, здоровая кожа и многое другое. Правильное питание — залог здорового организма! Но не все люди придерживаются такого питания и это чревато последствиями. Одним из таких недугов является панкреатит.
Что такое панкреатит?
Панкреатит — это заболевание поджелудочной железы, она воспаляется, и ее ферменты не выбрасываются, как положено, в двенадцатиперстную кишку, а активизируют свою работу в самой железе и, тем самым, она сама себя уничтожает. Токсины, которые при этом выделяются, могут ухудшить работу и других органов. Существует острая и хроническая форма заболевания, при острой форме необходима срочная госпитализация и последующее лечение. При хронической форме заболевания важно продлевать ремиссии между приступами и свести их к нулю. Но хотелось бы поговорить не столько о самом заболевании, а о его лечении.
Немного о питании при панкреатите
Самым важным при лечении панкреатита, кроме приема лекарственных препаратов, является строжайшая диета. В острый период первые дни нужно лечиться голоданием и постепенно вводить разрешенные продукты, в измельченном, пюреобразном состоянии. Как правило, в такие дни болеющему человеку есть совершенно ничего не хочется, так как боли очень сильные и огромный страх, что все снова повторится. Но, как только приступ позади, начинается новая глава жизни – правильное питание. И это не просто правильное питание, которое привыкли видеть в лентах социальных сетей и на страницах журналов. В такой диете много чего нельзя. Нельзя употреблять жареную, копченую или маринованную пищу, необходимо полностью отказаться от алкоголя, забыть о вкусной, горячей выпечке, любое нарушение может способствовать новому приступу. При панкреатите предлагаются в питании стол № 5. Пищу нужно употреблять в вареном, запеченном или тушеном виде или приготовленной на пару. При употреблении пища должна быть теплой. Разрешено употреблять не свежевыпеченный (вчерашний) хлеб или сухарики, сушки, овсяное печенье и мед, мармелад или зефир. Разные супчики, но только на овощном бульоне с овощами, крупой или тонкой вермишелью. Крупы, в основном, рис, гречка, манка или овсянка. А из овощей можно кабачки, картофель, морковь, также можно зелень укропа, а после того, как острый период миновал, можно добавлять и свеклу, цветную капусту. Постепенно можно употреблять и сырые овощи, такие как огурцы и помидоры. Овощи хорошо добавлять в приготовлении блюд или тушить отдельно. Мясо лучше принимать в пищу в вареном или тушеном виде, можно также готовить на пару. Это может быть кролик, индейка, курица, нежирная говядина или телятина, конина. Также можно употреблять кисломолочные продукты, но только с низкой кислотностью и жирностью, например, творог или сыр, кефир. Разрешаются макаронные изделия и молочные сосиски или молочную вареную колбасу. Из яиц можно готовить паровой омлет или употреблять яйца всмятку, но не более одного-двух в день. А вот из фруктов поначалу придется довольствоваться печеными яблоками и лишь по истечении острого периода и начала ремиссии, можно есть и сырые, например, яблоки или груши, но не кислые, также желтые сорта черешни, красную смородину. Вообще, в острый период в питании идет жесткое ограничение, но в период ремиссии список разрешенных продуктов становится гораздо больше.
В интернете можно найти много рецептов из приведенного списка, которые можно использовать в питании людям, страдающим панкреатитом, и при этом будет разнообразное питание и прекрасное самочувствие.
Диета при панкреатите исключает продукты, которые усиливают кислотообразование и, тем самым, снижается нагрузка на поджелудочную железу. При легкой форме болезни диету все равно нужно соблюдать несколько месяцев, а, вообще, лучше придерживаться общих рекомендаций в течение всей жизни, чтобы избежать обострения заболевания.
Поначалу будет сложно отказаться от привычного ранее рациона, это требует немалых усилий, самодисциплины. Но нужно помнить, что все это на благо здоровья, что основная задача — избавиться от опасной болезни и жить долго и счастливо! Самое приятное во всем таком питании, что уходят лишние килограммы, можно реально похудеть, и это не пустой звук. Более того, организму станет легко, улучшиться самочувствие, появится настроение! Если еще в образ жизни добавить тренировки (а это будет только плюсом), то можно чувствовать себя здоровым и полноценным человеком! Будьте здоровы!
Продукты, которые вредят поджелудочной железе
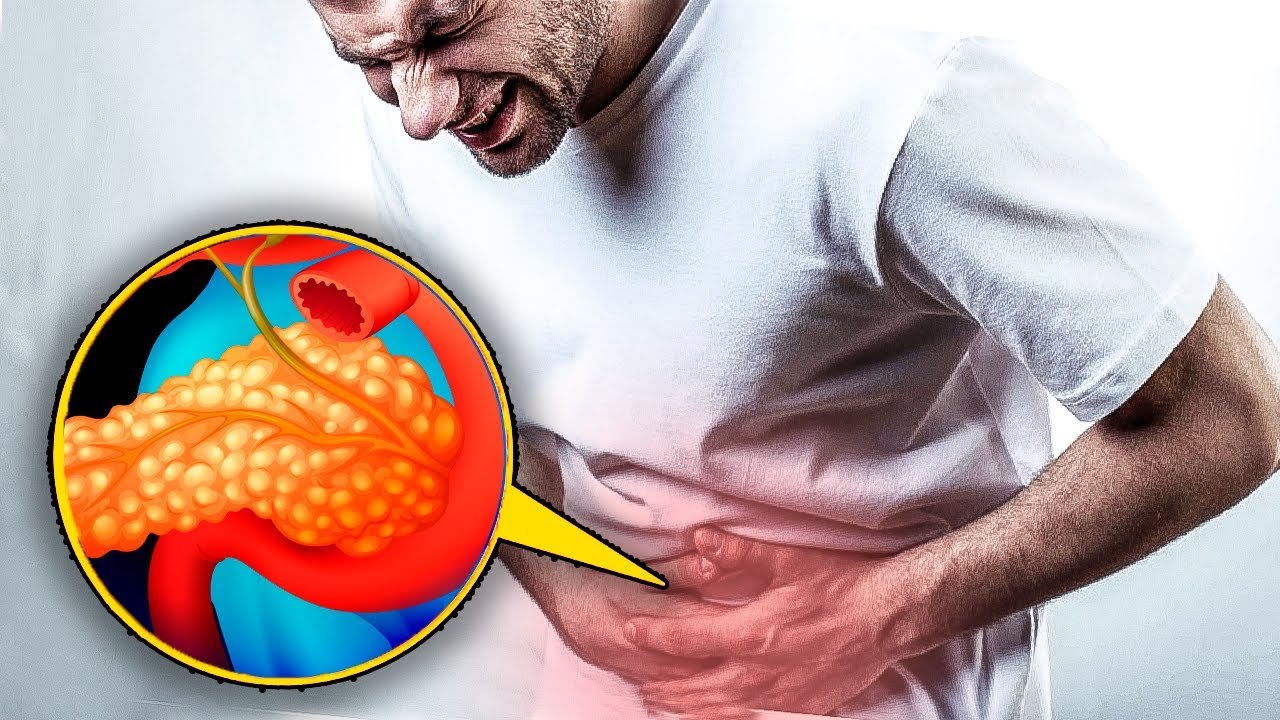
Избыточное неадекватное питание губит поджелудочную железу. Как же обеспечить сохранность этого важного органа и избежать многих бед?
Поджелудочная железа отвечает за расщепление в кишечнике съеденной человеком пищи и выработку гормона инсулина.
С самого рождения мы безжалостно эксплуатируем эту железу, принуждая ее работать круглосуточно и синтезировать ферменты. В процессе орган перегружается, расходуя большое количество энергии. Несвоевременный прием пищи истощает энергетические запасы и поджелудочную железу, возникает диабет, панкреатит, рак поджелудочной железы, самопереваривание и омертвение железы. Поэтому необходимо раз и навсегда уяснить, каким должно быть правильное питание».
Принципы правильного питания
Свойства пищи должны соответствовать нашей физиологии. Сырые фрукты, овощи, проросшие злаки, орехи, пищевые травы расщепляются с минимальным количеством ферментов. Пищеварение происходит естественно без дискомфорта, вздутия, тяжести, диареи или запора. Но для расщепления тушеных или жареных блюд требуется в 100 раз больше ферментов, чем для сырых продуктов.
Поедая термически обработанную пищу, мы вынуждаем поджелудочную железу работать во сто крат активнее. Отчего она изнашивается с каждым годом все сильнее. Вареная, жареная, тушеная пища лишена энергетической ценности, поэтому для насыщения нам нужно употреблять большие порции. Так мы поддаем пищеварительный тракт и поджелудочную железу несвойственной им нагрузке. Не зря говорят: «Ножом и вилкой мы роем себе могилу».
Пищеварительные ферменты перестают вырабатываться после 18 часов. Вот почему все диетологи запрещают ужинать после шести: съеденная вечером пища гниет в двенадцатиперстной кишке до 9 утра, а днем масса следует далее в тонкий кишечник, толстую кишку, отравляя всё на своем пути.
Печени приходится принимать на себя выделяющиеся яды и фильтровать кровь. В результате возникает гепатохолецистит, калькулезный холецистит, инфекционная желтуха, вирусный гепатит и, как следствие, цирроз печени. Лечение печени и поджелудочной железы может быть длительным и потребовать смены образа жизни.
Мясные продукты не относятся к качественной пище. Почему? Наша пищеварительная система не способна обработать животный белок должным образом, отчего он начинает гнить. Только длинный пищеварительный тракт хищников предназначен для переваривания мяса. У человека же система органов пищеварения намного короче, белок находится в них почти 8 часов, и человеческих пищевых ферментов недостаточно, чтобы расщепить мясные продукты.
Категорически нельзя кормить младенцев сладкой манной и рисовой молочной кашей! В этих крупах нет никаких витаминов, а в смеси с молочным белком и сахаром получается бродящая и гниющая в желудке субстанция. Отсюда и детские кожные диатезы и бронхиальная астма. Заботливые родители ошибочно подключают к рациону мясо — «незаменимые аминокислоты и необходимый растущему организму белок».
Здоровая печень и микрофлора кишечника, селезенка и костный мозг сами прекрасно могут синтезировать аминокислоты. Имея свои «родные», а не взятые у мертвого животного, аминокислоты, организм ребенка самостоятельно вырабатывает белковые молекулы, которые не вызывают отторжения и образования антител.
Режим питания на каждый день
Утро следует начать с травяного чая с мёдом, лимонным или ягодным соком. Он гораздо полезнее, чем кофе и черный чай. В напиток можно добавить шиповник, зеленый чай, каркаде (лепестки суданской розы). После этого идеальным будет стакан свежевыжатого сока из сезонных овощей или фруктов.
Завтрак с 10 до 11 часов должен быть фруктовым. В теплое время года — свежие фрукты, зимой и весной — сухофрукты. Через полтора-два часа выпей большую кружку травяного чая или сока.
Обед должен состоять из свежих овощей с зеленью. Натертые овощи заправляются измельченной зеленью, домашней сметаной или растительным маслом, куриным яйцом. Очень полезно будет добавить к блюду пророщенные зерна пшеницы, гречки, гороха, семена льна, подсолнуха. После обеда подожди 1,5 часа и можно выпить любой напиток из вышеупомянутых.
Ужин с 17 до 18 часов должен быть фруктовым или овощным. К салату можно добавить отруби, орехи, твердые сыры. Уместны будут кисломолочные продукты: йогурт, кефир, ряженка. Вместо хлеба — бутерброды из ржаных сухарей со сливочным маслом и чесночным соусом.
Осенью нужно делать упор на все плоды красного и оранжевого цвета — богатый источник витаминов, микроэлементов и антиоксидантов.
Традиционное питание не соответствует реальным потребностям нашего организма. Нужно понять и осознать: чтобы обеспечить себя адекватным здоровым питанием и защититься от болезней: привычки, вкусы придется изменить. Необходимо ограничить поедание мяса и термически обработанной пищи, чтобы не превысить возможности поджелудочной железы, от которой зависит наша жизнь.
Как кофе влияет на поджелудочную железу
Разрешается ли пить кофе при панкреатите? Врачи рекомендуют отказаться от этого напитка, особенно в период обострения патологии, но если человек не представляет себе жизни без кофе, он должен знать, когда, сколько и в каком виде можно употреблять. Врачи рекомендуют отказаться от кофе, особенно в период обострения патологии.
Не знаете, где найти наряд на мероприятие? Заходите на сайт https://marakesh.net.ua/novinki и выбирайте платье на любой вкус!
Польза кофе
Кофе это не только наслаждение для его любителей, но и определённая польза для организма. Из многочисленных исследований всплывает, что этот напиток совсем неоднозначен в отношении различных органов человека и их патологий. Так, доказана его положительная роль в профилактике рака благодаря его антиоксидантам и фенольным соединениям. Он снижает риск заболевания диабетом второго типа, т.к. соединение кафестол в его составе стимулирует выработку инсулина поджелудочной.
Кофеин подавляет аппетит, направляет энергию на обмен веществ путём высвобождения гормона гипоталамуса окситоцина, поэтому оказывает хорошую услугу худеющим. Замечена и его положительная роль в предупреждении болезни Альцгеймера, Паркинсона. Он повышает силу мышц у пожилых людей.
Влияние кофе на поджелудочную железу
Для здоровой поджелудочной железы кофе не опасно, не причиняет никакого вреда и никак не мешает сложной и многозадачной работе органа.
В нем содержатся биологически активные вещества, которые активизируют работу пищеварительной системы. Если чашка кофе выпита после обеда, то это идет даже на пользу организму, помогает справится с перевариванием пищи.
Кофе натощак активизирует поджелудочную, побуждает ее вырабатывать пищеварительные ферменты. Железа получает сигнал о том, что пора приступить к своим прямым обязанностям. Начинается выработка ферментов, но им не на что влиять, нечего расщеплять и синтезировать, ведь пищи не поступало. Это кофе обманул всех и заставил поджелудочную работать вхолостую. Выделенные ферменты никуда не деваются, они воздействуют на ткани пищеварительного тракта. Если пищеварительная система и без того нарушена, то такое воздействие для нее может стать опасным. Так что при проблемах поджелудочной железы кофе следует употреблять с осторожностью.
При хронических заболеваниях поджелудочной железы, например, при панкреатите, бодрящий напиток вообще рекомендуют исключить из рациона. Особенно, в период обострения. В период относительно спокойного течения болезни врачи разрешают 1-2 порции кофе после еды.
Если обобщить все основные беспокойства по поводу влияния кофе на поджелудочную, то их можно свести к нескольким основным вопросам:
Медики считают, что растворимый кофе наносит больший вред. Химические вещества, которыми он обработан, крайне негативно влияют на поджелудочную железу, разрушая ее ткани. Натуральный кофе имеет гораздо более щадящее действие даже на заболевший орган.
Симптомы воспаления поджелудочной
Какие симптомы обязательно должны насторожить? Конечно же, боль в верхней части живота слева, либо «под ложечкой», нередко опоясывающая. Кроме того, расстройство стула (понос), обилие газов, тошнота, рвота, потеря аппетита.
Читайте также:
Если боль в верхней части живота беспокоит достаточно часто (не менее 3 раз в неделю), если диета, нормализация образа жизни не приводят к улучшению состояния, нужно обязательно обратиться к гастроэнтерологу, который порекомендует необходимое обследование и назначит лечение.
При лечении острого панкреатита и обострений хронического пациент должен полностью воздерживаться от приема пищи первые 2–3 дня. Кроме этого врач назначает специальные ферментные препараты.
После периода голодания на 5–7 дней назначается строгая диета. Прием пищи 5–6 раз в сутки маленькими порциями. Из рациона исключается острая, жирная пища, копчености, сырые овощи и фрукты, бобовые, мясные, рыбные, грибные отвары и бульоны, кофе и какао, кислые фруктовые и овощные соки, газированные напитки, квас.
Исключается алкоголь во всех видах.
Возможные риски
Кофе способен усугубить воспалительный процесс пищеварительной системы, а вымывание с его помощью ценных для человека микроэлементов может привести к замедлению выздоровления после острой фазы заболевания. Другие риски и возможные осложнения связаны с его способностью сужать сосуды, а значит повышать давление, затруднять усвоение кальция, что приводит к ломкости костей, стимулировать диурез, вызывать тревогу и зависимость.
Можно ли кофе при панкреатите
Нельзя пить кофе в период острого и хронического панкреатита. В это время больной должен соблюдать строгую диету, чтобы не ухудшить состояние поджелудочной железы.
Чем этот напиток может быть опасен? В некачественном продукте содержатся хлорогеновые кислоты, которые негативно воздействуют на желудок, поджелудочную железу и печень. Кофеин не только стимулирует работу нервной системы, но и активизирует желудочно-кишечный тракт. Под влиянием этого напитка увеличивается количество желудочного сока.
В результате панкреатит в стадии обострения ухудшает и без того плохое состояние больного. Может начаться сильная изжога, рвота, мучительные боли в поджелудочной железе.
Когда у больного наступает ремиссия, он может немного выпить слабый кофе с молоком. Важно следить после этого за своим состоянием. Если оно не ухудшилось, то продукт не оказал негативного влияния. Если же чувствуется дискомфорт, то от кофе следует отказаться.
В острой стадии
Несмотря на споры о пользе и вреде кофе, специалисты сходятся во мнении, что при остром панкреатите употребление его недопустимо, но почему нельзя, понимают не все больные. Нарушение запрета может стать причиной сильных болей, вызвать приступ, ухудшить состояние челвоека.
В хронической стадии
При обострении хронического воспаления поджелудочной железы правила такие же, как и для острого панкреатита. В этот период кофеиносодержащие напитки категорически запрещены.
Для хронического панкреатита правила не такие строгие. Многие продукты разрешают вернуть в рацион. Однако кофеиносодержащие жидкости остаются запрещенными, употребление их опасно, вредно для поджелудочной железы. Даже небольшие порции могут навредить, стать причиной рецидива, вызвать обострение болезни.
При стойкой ремиссии, когда симптомы заболевания окончательно исчезли, доктора иногда разрешают вернуть в рацион сильно разбавленные молоком кофейные напитки. От эспрессо придется отказаться: он слишком крепкий, а латте или капучино можно пить в ограниченных количествах. В сутки допустимо употреблять маленькую чашку напитка. Выбирайте только натуральный кофе, изготовленный из зерен высокого качества. Молоть и варить их лучше дома: это позволит снизить количество кофеина, избежать попадания запрещенных компонентов, сахара в кружку.
Некоторые гастроэнтерологи советуют заменять кофе цикорием. Этот напиток не содержит вредных веществ, легче усваивается организмом, обладает большим количеством полезных свойств.
Как кофе влияет на поджелудочную железу
Диетологи сходятся во мнении, что кофе нежелателен при остром приступе. Вопрос о безопасности его употребления по наступлении ремиссии и при хронической форме панкреатита во многом остается открытым. Большинство гастроэнтерологов не рекомендуют напиток при панкреатической болезни вне зависимости от стадии заболевания и сорта кофе.
Почему кофе опасен при панкреатите:
Какой кофе можно употреблять без опаски за здоровье
Вопрос о допустимости употребления бодрящего напитка следует решать с доктором индивидуально. Врач поможет подобрать разрешенные дозировки, учитывая личные особенности больного, состояние его здоровья, стадию патологии.
Начинать следует с небольших дозировок, внимательно отслеживая реакцию организма. Для первого раза подойдет 1 ч. л. разведенного молоком напитка. Если негативной реакции не последовало, можно постепенно повысить дозировку до разрешенной лечащим врачом. Если же больной почувствует себя хуже, следует немедленно исключить продукт из рациона и обратиться к специалисту для получения помощи.
Кофе при панкреатите можно употреблять только натуральный. Растворимый аналог содержит слишком большое количество кофеина, обрабатывается вредными для организма химическими веществами, опасными даже для здоровых людей. Вреден и вариант без кофеина: чтобы удалить из зерен это вещество, сырье подвергают агрессивной обработке, используют химикаты. Кроме того, такой напиток повышает уровень «плохого» холестерина.
Натуральный кофе для поджелудочной железы наименее вреден. Рекомендуется выбирать сорта с минимальным содержанием кофеина и молоть их перед завариванием напитка: это позволит снизить количество опасного для больного вещества. Кроме того, уменьшить содержание кофеина можно, если не варить сырье, а залить кипятком и дать настояться в течение 5 минут.
Не стоит покупать кофейные коктейли в кафе: туда добавляют сиропы, сахар, запрещенные для страдающего панкреатитом человека. Недобросовестные производители могут добавлять растворимое сырье в чашку, поскольку оно дешевле. Не покупайте и кофейные напитки в магазине: чтобы увеличить срок хранения, производители добавляют консерванты.
Панкреатит и зеленый кофе
Не прошедшие термическую обработку зерна полезны для здорового человека. Изготовленный из них напиток способствует сжиганию жировых клеток, снижению массы тела. В составе содержатся антиоксиданты, замедляющие процессы старения, препятствующие развитию раковых клеток, предотвращающие появление онкологических заболеваний. Употребление напитков из не обжаренных зерен улучшает циркуляцию крови, ускоряет обменные процессы, нормализует работу органов желудочно-кишечного тракта и печени, прочищает желчные протоки.
При панкреатите кофе из зерен, не прошедших термическую обработку, разрешен в небольших количествах. Он поможет избавиться от лишнего веса, повысит тонус организма. Общее состояние больного улучшится. При регулярном употреблении человек заметит, что вызывающие патологию факторы постепенно уходят.
Панкреатит и кофе с молоком
Кофе с молоком при панкреатите разрешено употреблять только при стойкой ремиссии. Пить его следует через полчаса после завтрака. Добавлять сливки не рекомендуется, поскольку они слишком жирные, тяжелее усваиваются организмом.
Если после употребления кофе у больного появляется изжога, метеоризм, диарея, ощущение тяжести в желудке, дискомфорт, следует исключить продукт из рациона. Повторить попытку его возвращения в меню можно только после получения разрешения от лечащего врача. Делать это следует не раньше, чем через месяц.
Цикорий как альтернатива
Когда поражается поджелудочная железа вместо запрещенных продуктов выбирается цикорий, как альтернатива. По вкусовым качествам и аромату он схож на кофе, но в нем не присутствует кофеина, поэтому он не ведет к нарушению функциональности желудка и кишечника у больных панкреатитом, кроме того цикорий имеет много положительных свойств.
Цикорий можно пить, если имеются заболевания ЖКТ, воспаленная железа, желчный пузырь, имеется гастрит.
Важно учитывать, что выпивать кофе допустимо лишь в устойчивую ремиссию, незначительными дозами, после еды. Если же после распития продукта возникают боли в брюшине, необходимо вовсе убрать кофе из меню.












