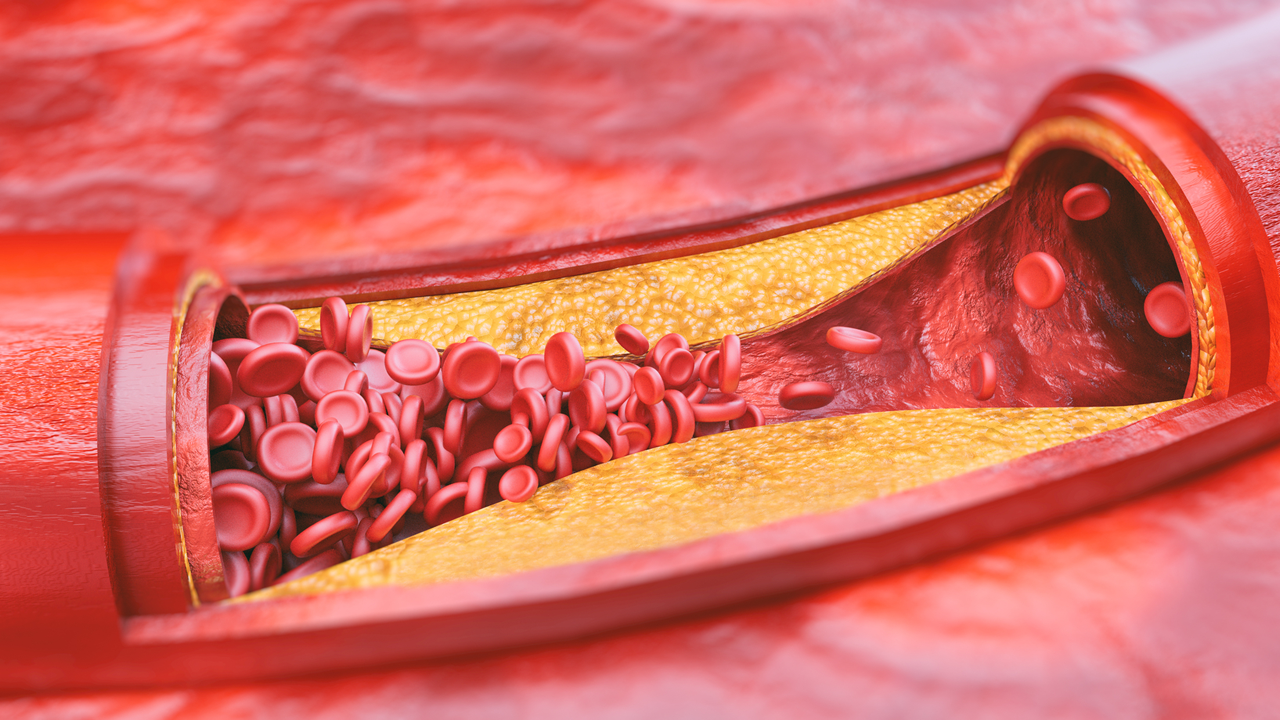
Мифы о статинах
«Доктор, только не назначайте мне статины, все равно не буду их принимать!»
«Соседка сказала, что больше трех месяцев подряд принимать статины нельзя!»
«Зачем мне статины! Вы что не видите, что у меня нормальный холестерин!»
Эти и подобные фразы каждый кардиолог много раз слышал на приёме.
В 2021 году статины отметят полувековой юбилей!
В 1971 году японский доктор Akira Endo выделил первый ингибитор синтеза холестерина из продуктов жизнедеятельности пенициллиноподобных рибов. Это вещество, названное компактином стало родоначальником современных статинов.
В середине 90 гг, статины широко вошли в клиническую практику, были исследованы в многочисленных международных исследованиях.
Статины по праву стали «звёздным хитом» кардиологии, как препараты, влияющие на прогноз, а не только на симптомы!
Тем не менее, эти хорошо изученные и доказавшие свою эффективность препараты воспринимаются некоторыми пациентами, как вредные и ненужные, их назначение, зачастую, окутано мифами и опасениями.
Попробуем разобраться с самыми частыми:
На самом деле, точкой фармакологического действия статинов, действительно является печень, где находится фермент, участвующих в синтезе холестерина. Действие этого фермента ослабляется под воздействием статинов, таким образом, синтез холестерина и его фракций уменьшается.
Однако, частота лекарственных поражений печени при приёме статинов крайне невысока, и составляет по разным данным 2-5%, из которых 90-95 % составляет повышение уровня печёночных ферментов (АЛТ, АСТ), зачастую не требующее отмены или даже снижения дозы.
Гепатотоксичность парацетамола в 10-15 раз выше гепатотоксичности любого из статинов, даже в самых высоких дозах. Существуют болезни печени, такие как жировая болезнь печени, жировой гепатоз, в лечении, которых используются именно статины!
Ни хронические вирусные гепатит, ни камни в желчном пузыре не являются противопоказаниями к назначению статинов.
На самом деле, не существует никаких научных данных, свидетельсвующих даже о небольшом риске подобных заболеваний при приёме статинов.
Наоборот, лечение атеросклероза является эффективной профилактикой сосудистой деменции и эректильной дисфункции, особенно у пациентов старших возрастных групп и у пациентов высокого риска
Диета с ограничением животных жиров, является важным компонентом здорового питания.
Однако, даже самое строгое её соблюдение не может снизить уровень холестерина плазмы более, чем на 10-15%. Это связано с тем, что только 25% холестерина поступает в организм с пищей, а оставшиеся 75% синтезируются в организме, и мало зависят от характера питания
На самом деле, показания к приёму статинов и их целевые уровни могут быть определены только врачом. Лабораторные нормы указаны для здоровых людей. Для пациентов, уже имеющих сердечно-сосудистые заболевания, нормы другие.
На самом деле, никакого эффекта привыкания статины не вызывают, их отмена не сопровождается никаким ухудшением состояния.
Однако, действительно, имеет смысл только длительный, многолетний приём статинов, так, как только он позволяет в полной мере реализовать все положительные лечебные эффекты препаратов. Именно по этой же причине, бессмысленно, прекращать приём статинов при нормализации уровня холестерина, так как в этом случае, эффект будет утерян с прекращением приёма.
На самом деле, у статинов есть еще противовоспалительный эффект, выражающийся в снижении воспаления во внутренней стенке кровеносных сосудов, что позволяет им профилактировать разрыв атеросклеротической бляшки, защищать почки, сетчатку глаза и головной мозг, а также помогать в лечении инфекционных заболеваний (в данный момент даже проводится исследование о применении статинов в лечении новой коронавирусной инфекции)
На самом деле, назначить эти препараты с учётом конкретной клинической ситуации у каждого пациента, подобрать конкретный препарат и определить дозу может только врач.
В нашей клинике мы готовы подробно ответить на все вопросы пациентов, связанные с липидоснижающей терапией, и подобрать оптимальное лечение в каждом случае!
Статины: плюсы и минусы
«Высокий холестерин» не болит, но именно он может приводить к развитию атеросклероза. Атеросклероз поражает сердечно-сосудистую систему, приводит к образованию атеросклеротических бляшек и нарушениям кровоснабжения. Нередко это заканчивается инфарктами, инсультами.
Сегодня существует немало препаратов из группы статинов. Доказана их эффективность в снижении смертности от сердечно-сосудистых заболеваний, но продолжаются споры об их безопасности. Для достижения и удержания нужных показателей липидного обмена требуется длительный прием препаратов, но многие пациенты не выполняют рекомендации, отчего эффективность лечения резко снижается. Что говорить о пациентах, когда врачи имеют разные мнения на этот счет.
Что такое статины
Статины — это группа гиполипидемических препаратов. Они замедляют работу одного из главных ферментов, участвующих в синтезе холестерина — ГМК-КоА-редуктазы. Это приводит к уменьшению синтеза холестерина в печени.
Снижение синтеза холестерина в гепатоцитах увеличивает количество рецепторов к липопротеидам низкой плотности (ХС ЛПНП) и последующему захвату их из кровотока. Кроме того, возможно, некоторое снижение образования ЛПНП за счет угнетения синтеза в печени их предшественника — липопротеидов очень низкой плотности (ЛПОНП). Так статины способствуют снижению общего ХС, ХС ЛПНП и ХС ЛПОНП в плазме крови. Одновременно препараты этой группы способны уменьшить уровень ТГ и несколько повысить уровень «хорошего холестерина» (липопротеидов высокой плотности). Эффективность снижения уровня холестерина в крови зависит от дозы препарата. Для получения нужного уровня снижения требуются достаточно высокие дозы.
Вклад в пользу статинов вносят и их многочисленные дополнительные свойства:
Статины полезны не только своей способностью снижать холестерин в крови.
Виды статинов
В группе статинов препараты отличаются путями, по которому идет их обмен, силой подавления образования холестерина, лекарственными взаимодействиями. Лекарства отличаются не только названиями, но и действующим веществом:
Показания
Препараты этой группы назначает только врач и он подбирает какое действующее вещество подойдет, его дозировку. Обычно для этого определяют риск сердечно-сосудистых событий по специальной шкале, опроснику, сдаются анализы для определения липидного спектра и биохимических показателей крови. Сегодня статины назначают не только после инфарктов, инсультов как вторичную профилактику. При определенных условиях, высоком риске, врач может использовать статины в первичной профилактике сердечно-сосудистых заболеваний.
Минусы
Но есть и нерешенные вопросы в лечении статинами. Так от 40 до 75% пациентов прекращают прием статинов в течение 1-2 лет после начала лечения. Причинами этого пациенты называют: опасение развития нежелательных эффектов из инструкции к препарату (46%), неверие в то, что лекарство продлевает жизнь (29,4%), прием большого количества других таблеток (27,6%), забывчивость (26,5%), плохой контроль уровня ХС крови на фоне приема лекарства (18,8%), отмену препарата нелечащим врачом (13,5%). При этом реальное развитие нежелательных эффектов на терапии статинами наблюдалось только у 11,7% пациентов, причем их проявления были легкой и умеренной степени выраженности.
Мышечные симптомы
Частота развития симптомов поражения мышц составляет 7-29% по разным данным. К ним относят:
Причины этого изучены недостаточно. По одной версии происходит снижение коэнзима Q10 в мышечной ткани и снижение уровня витамина D. Затрагивается работа митохондрий.
Мышечные симптомы встречаются в 7-29%.
Симптомы, как правило, появляются в обеих руках или ногах. Срок появления около 4-6 недель после начала приема статинов. Иногда при болезнях суставов, связок происходит усиление боли. Возможно, этому способствует мышечная слабость. Необычно, но физически активные люди чаще страдают от мышечных симптомов.Так в одном из исследований указывалось, что спортсмены хуже переносят липидснижающую терапию.
По данным исследований, эти симптомы встречаются редко. Но в сами исследования часто не допускаются пациенты старшего возраста, с нарушениями функции печени и почек, принимающие определенные лекарственные препараты, то есть нельзя сказать, что это обычный пожилой человек с «букетом болезней».
Сахарный диабет и инсулинорезистентность
Установлено, что длительный прием статинов при определенных факторах может способствовать развитию инсулинорезистентности и сахарного диабета. Об этом говорят не только данные исследований, но и национальные рекомендации некоторых стран.
Факторами риска развития СД при приеме липидоснижающих препаратов могут стать:
Воздействие на печень
При приеме статинов для снижения негативного влияния на печень необходимо исключить прием:
Статины могут негативно влиять на поврежденную печень.
Не следует их назначать при активном вирусном гепатите, пока показатели печени не вернутся к норме.
Взаимодействие с лекарствами
Статины обладают множественным эффектом. Это происходит из-за того, что они действуют не изолированно, а затрагивают многие химические реакции в организме. Особенно это важно у пациентов принимающих множество лекарственных препаратов по поводу сердечно-сосудистых заболеваний.
Что делать?
Задумавшись о приеме статинов стоит понимать, что это не «волшебная таблетка». И даже длительная терапия на многие годы для увеличения продолжительности жизни будет эффективной только в комплексном подходе, так как развитие атеросклероза зависит не только от приема препаратов. Схемы терапии меняются, но никто не отменял собственных усилий, которые должен делать человек. Нужно поменять образ жизни, который десятилетиями приводил к накоплению проблем.
Диета. Оптимальной диетой для профилактики ССЗ, связанных с атеросклерозом, признана средиземноморская диета. Рекомендуется высокое содержание овощей, бобовых, цельнозерновых продуктов, фруктов, рыбы и ненасыщенных ЖК (особенно оливкового масла). Возможно умеренное потребление алкоголя (в основном красного вина, преимущественно с пищей). Держать в рационе низкий процент красного мяса, молочных продуктов и насыщенных жиров.
Отказ от курения. Курение одна из причин развития атеросклероза. Риск смерти или развития острого инфаркта миокарда у продолжающих курить, после успешной операции по восстановлению проходимости коронарных сосудов, почти в 2 раза выше, чем у некурящих. Отказ от курения уже в течение первого года снижает риск развития ИБС на 50%, а при отказе от курения в течение 5-15 лет риск развития ОКС и инсульта уравнивается с некурящими.
Курение — одна из причин развития атеросклероза.
Физическая активность. Установлено, что сокращение сидения перед телевизором до 2 ч в день увеличивает продолжительность жизни на 1,4 года. Лучшее начало увеличения физической активности это ходьба, особенно в возрасте от 60 лет. Основной принцип плавное повышение интенсивности и объема в течение нескольких недель.
Так обсудив с врачом все плюсы и возможные риски приема статинов нужно придерживаться выбранного пути многие годы для достижения результата.
Последствия резкого прекращения приема бета-адреноблокаторов, клонидина, статинов
» data-image-caption=»» data-medium-file=»https://unclinic.ru/wp-content/uploads/2021/08/posledstvija-rezkogo-prekrashhenija-priema-beta-adrenoblokatorov-klonidina-statinov-900×600.jpg» data-large-file=»https://unclinic.ru/wp-content/uploads/2021/08/posledstvija-rezkogo-prekrashhenija-priema-beta-adrenoblokatorov-klonidina-statinov.jpg» title=»Последствия резкого прекращения приема бета-адреноблокаторов, клонидина, статинов»>
Александр Попандопуло, студент медицинского института УЛГУ. Редактор А. Герасимова
Существует ряд препаратов, которые больные с хроническими заболеваниями вынуждены принимать постоянно. Резкое прекращение лечения чревато тяжелыми последствиями для здоровья, в некоторых случаях даже гибелью. В этой части статьи рассмотрим возможные осложнения при резком прекращении приема бета-адреноблокатороов, клонидина и статинов и современные рекомендации для врачей.
Зачем выписывают бета-адреноблокаторы — механизм действия
Бета-адреноблокаторы используются при многих сердечных и несердечных заболеваниях — сердечной недостаточности, гипертонии, гипертиреозе, глаукоме, мигрени, мышечном треморе, портальной гипертензии и др. Но чаще всего, конечно же, их назначают кардиологическим пациентам. Влияние таких препаратов на недостаточность миокарда хорошо изучено.
Повреждение сердечной мышцы снижает ее сократимость и вызывает недостаточность. Следствие этого — уменьшение кровотока в периферических тканях и компенсаторная активация симпатической системы. Кратковременное ускорение частоты сердечных сокращений и увеличение объема выброса облегчает симптомы, но это также приводит к десенсибилизации бета-адренорецепторов, что еще больше ухудшает сократимость миокарда.
Компенсаторная активация симпатической системы приводит к повреждению кардиомиоцитов, их апоптозу (запрограммированной гибели) и интерстициальному фиброзу — причинам патологической реконструкции сердечной мышцы — ремоделирования.
Хотя ремоделирование миокарда увеличивает объем сердечного выброса в краткосрочной перспективе, затем это способствует увеличению повреждений и тяжести недостаточности миокарда, инвалидности и повышения рисков смертности. Активация симпатической системы и реконструкция сердечной мышцы увеличивают риск развития аритмий, способных привести к внезапной смерти.
Бета-адреноблокаторы прерывают эти неблагоприятные компенсаторные механизмы у пациентов с сердечной недостаточностью, уменьшая повреждение кардиомиоцитов, предупреждая фиброз миокарда и риск развития аритмий антиаритмическим действием.
Механизм действия бета-адреноблокаторов
Последствия отказа от бета-адреноблокаторов
Учитывая изменения рецепторов, связанные с хроническим лечением антагонистами бета-адренорецепторов (см. 1 часть), не следует, за исключением особых ситуаций, внезапно прекращать прием таких препаратов. Перед окончанием лечения бета-адреноблокаторами обязательна консультация кардиолога, так как при резком прекращении приема лекарств существует риск «эффекта возврата», выраженный появлением и усилением аритмий, увеличением площади ишемии и инфарктом миокарда.
Анализ обсервационных и рандомизированных клинических исследований показывает, что прекращение приема бета-блокаторов у пациентов с острой декомпенсированной сердечной недостаточностью значительно увеличивает риск внутрибольничной смертности.
Рекомендации по прекращению приема бета-адреноблокаторов
Рекомендации по применению бета-адреноблокаторов при острой декомпенсации сердечной недостаточности варьируются. Например, Американская кардиологическая ассоциация предлагает рассмотривать возможность временного прекращения лечения бета-блокаторами при острой сердечной недостаточности только у госпитализированных пациентов после недавнего введения или увеличения дозы таких препаратов или со значительными признаками объемной перегрузки.
Руководящие принципы Европейского общества кардиологов даже в случае обострения сердечной недостаточности предлагают модифицировать дозу диуретиков, сосудорасширяющих средств и, возможно, сначала вдвое снизить дозу бета-адренолитиков. И только при отсутствии улучшения рассматривать их отмену.
Зачем выписывают препараты клонидина — Клофели́н, Хлофазолин, Гипозин и др. — механизм действия
Согласно врачебным рекомендациям, клонидин входит в группу препаратов, назначаемых при гипертонии. Его можно рассматривать как лекарство центрального действия на более поздних стадиях лечения рефрактерной гипертонии.
Механизм снижения АД ингибиторами ангиотензинпревращающего фермента при гипертонической болезни
Препарат можно назначать перорально при неотложных состояниях (значительно повышается артериальное давление без угрожающего жизни состояния, не требующего госпитализации) и иногда при лечении гипертонии у детей. Также клонидин используется для проверки ингибирования секреции норадреналина при диагностике катехоламин-секреторных опухолей.
Клонидин стимулирует пресинаптические альфа-2-адренорецепторы в центральной нервной системе в ядре одиночной полосы, снижая секрецию норадреналина и, таким образом, активность симпатической нервной системы.
Последствия отказа от препаратов на основе клонидина
Путем агонистического действия клонидина на пресинаптические альфа-2-адренорецепторы, расположенные на концах норадреналиновых нервов, снижается секреция норадреналина. В результате это может привести к увеличению количества адренергических рецепторов в эффекторных органах, например, в сердце и кровеносных сосудах. После резкого прекращения применения лекарства наблюдается «эффект возврата», как и при отказе от бета-адреноблокаторов.
У больных, особенно получавших ранее высокие дозы лекарства, повышается артериальное давление. Внезапная отмена приема клонидина может сопровождаться симптомами абстинентного синдрома в виде:
Рекомендации по прекращению приема клонидина
Прием клонидина следует прекращать постепенно, по согласованию с терапевтом. В случае усиления абстинентного синдрома целесообразно рассмотреть вопрос о повторном лечении клонидином или назначении альфа- и бета-адренорецепторных антагонистов.
Зачем выписывают статины
Стати́ны (ингиби́торы ГМГ-КоА-редукта́зы) — гиполипидемические лекарства, используемые для снижения уровня холестерина. Принимают статины пожизненно, без перерывов.
Последствия отказа от статинов
Исследование, проведенное в 90-х годах, показало, что больные, переведенные с симвастатина на более легкий флувастатин, сталкивались с тромбозом в три раза чаще. Прекращение лечения статинами приводит к снижению оксида азота из-за ингибирования эндотелиальной активности синтазы оксида азота (eNOS). Также важные моменты — генерация свободных радикалов, высвобождение белка хемотака и активность ангиотензина II.
Ангиотензин II путем стимуляции рецептора I типа (AT1) прямо и косвенно (путем высвобождения норадреналина из симпатических окончаний) участвует в сужении сосудов, регуляции водно-электролитного управления и роста клеток, дифференцировке и апоптозе. Введение статинов приводит к снижению экспрессии AT1-рецепторов независимо от снижения уровня холестерина. После резкого прекращения лечения статинами происходит повышение регуляции рецепторов AT1, что, скорее всего, связано с повышенной концентрацией белка RhoA.
Внезапное прекращение приема статинов может привести к увеличению уровня холестерина и маркеров его биосинтеза, и к усилению воспаления. У больных наблюдается повышение активности тромбоцитов и снижение активатора тканевого плазминогена (tPA).
Ингибирование статинами синтеза фарнезилпирофосфата и геранил-геранилпирофосфата приводит к заглушению внутриклеточного пути сигнальных молекул белков ras, rho и rac, связанных с передачей сигнала при воспалительных и свертывающих процессах. Внезапное прекращение приема статинов активирует киназу (фермент) Rho/Rac, ухудшает функцию эндотелия и чрезмерно активирует бляшки, чему также способствует повышенная экспрессия тромбоцита Р-селектина. Кроме того, повышается концентрация интерлейкина 6 и С-реактивного белка (СРБ).
Молекула адгезии сосудистых клеток 1 (VCAM-1) увеличивает миграцию лейкоцитов через эндотелий. Введение некоторых статинов, в частности аторвастатина, стимулирует рецепторы, активированные пролифераторами пероксисомных пролифераторно-активированных рецепторов (PPAR).
Нельзя однозначно исключать повышенный риск повторных сердечно-сосудистых событий у пациентов с высоким риском сердечной деятельности. Этот эффект виден уже в течение первой недели после прекращения приема статинов и не зависит от уровня холестерина. Особенно уязвимы к последствиям внезапной отмены статинов пациенты с острыми коронарными синдромами, ишемическим инсультом и подготовленные к операции.
На основе имеющихся результатов клинических испытаний были сделаны выводы, что у пациентов со стабильным краткосрочным заболеванием коронарной артерии (до 6 недель) прекращение приема статинов не увеличивает риск развития острых коронарных синдромов. Но в этих исследованиях в основном были исключены больные со значительными сопутствующими патологиями и симптомами.
Основываясь на теоретических предположениях об возможных изменениях, проводить проспективные клинические испытания по отмене статинов неэтично, и поэтому большинство доступных выводов сделаны из ретроспективных исследований.
Новые споры о холестерине
Когда на самом деле нужно снижать холестерин и кто может долго жить с высокими показателями? Материал об этом, подготовленный КП, попал в топ самых читаемых на сайте газеты.
ГЛАВНЫЙ ВЫЗОВ ДЛЯ ВРАЧЕЙ
ПРОВЕРЬ СЕБЯ
Какой у вас риск сердечно-сосудистых заболеваний
Человек находится в группе низкого риска, если у него:
а) нет повышенного давления. То есть давление не выше, чем 130/80 мм рт. ст. в возрасте до 65 лет и не выше 140/80 после 65 лет;
б) нет лишнего веса. То есть индекс массы тела не выше 29 (как его посчитать, мы рассказывали в первой части публикации);
в) нет сахарного диабета;
г) нет атеросклероза.
В группу высокого и очень высокого риска (в зависимости от количества факторов риска и степени «запущенности») человек попадает, если:
2) повышенное давление (см. пункт «а» выше);
3) есть диагноз сахарный диабет (ставится, по общему правилу, при уровне сахара в крови выше 6,7 ммоль/л на голодный желудок);
ХОЛЕСТЕРИНОВАЯ БЛЯШКА БЛЯШКЕ РОЗНЬ
— Если я не вхожу в группу высокого или даже среднего риска, это значит, что можно безгранично есть продукты с животными жирами – сливочное масло, жирное мясо и т.д.?
— Вопрос непростой. Когда мы начинаем налегать на продукты, богатые животными жирами, это при современном малоподвижном образе жизни зачастую оборачивается ожирением. Вы получаете как минимум один фактор риска и из более «благополучной» группы переходите в менее благополучную, с более высоким риском. И вообще, нужно признать: регуляция системы выработки и обмена холестерина в организме еще частично остается для ученых загадкой. Мы знаем про нее далеко не все.
— В чем их опасность?
— Как минимум половина инфарктов миокарда происходит из-за бляшек, которые не сужают просвет в кровеносных сосудах или сужают его меньше, чем 50%. Такие бляшки имеют тонкую пленочку-покрышку и жидкое ядро, где постоянно идет воспаление. В конце концов покрышка попросту разрывается. На этом месте образуется тромб, он перекрывает просвет сосуда. И все, что ниже по течению крови, начинает отмирать.
ТРЕНИРОВАТЬСЯ ИЛИ НЕ НАПРЯГАТЬСЯ?
НА ЗАМЕТКУ
Как определить безопасную интенсивность физнагрузок
ВОПРОС-РЕБРОМ: КОМУ НУЖНЫ СТАТИНЫ?
— Существует внутрисосудистый метод, когда мы заводим в сосуд специальный датчик и с помощью ультразвука или оптической когерентной томографии определяем структуру бляшки.
— Нужно проверять каждую бляшку?
— Да. И датчик, к сожалению, дорогостоящий. Другой подход – компьютерная томография. Кладем пациента в компьютерный сканер и делаем рентгенологическое исследование с контрастом сосудов сердца. Разрешающая способность компьютерных томографов сегодня позволяет рассмотреть, какая это бляшка – стабильная или нестабильная.
Третий подход – по анализу крови. Сейчас он активно развивается. Ведутся очень интересные исследовательские работы по микроРНК, то есть малым молекулам, которые ответственны за воспаление, развитие атеросклероза. По их наличию, концентрации и комбинации пытаются строить диагностические системы для выявления нестабильных бляшек.
— Какие-то из этих методов применяются в России?
ПОЗДРАВЛЯЕМ!
«Комсомолка» поздравляет Сеченовский университет и желает новых научно-медицинских прорывов!
Почему нельзя прекращать прием статинов
Как часто следует контролировать уровень холестерина?
Перед началом гиполипидемической терапии следует как минимум дважды выполнить анализ с интервалом 1-2 нед, за исключением состояний, требующих немедленного назначения лекарственных препаратов, например развитие ОКС
Как часто следует определять уровень холестерина после начала лечения?
— Через 8 (±4) нед после начала приема лекарств
— Через 8 (±4) нед после изменения режима терапии до достижения целевых значений контрольных показателей
Как часто следует проверять уровень холестерина или липидов после достижения пациентом целевого или оптимального уровня холестерина?
Один раз в год (за исключением случаев, когда наблюдаются проблемы с соблюдением указаний врача или возникают другие специфические причины для более частого выполнения анализов)
Как часто следует контролировать уровень печеночных ферментов (АЛТ, АСТ) у пациентов, принимающих гиполипидемические препараты?
— Перед началом лечения
— Через 8 нед после начала лекарственной терапии или после любого повышения дозы лекарственных средств
— После этого один раз в год, если уровень печеночных ферментов 5 ВГН, лечение нельзя начинать, анализ следует повторить
— В проведении рутинного контроля уровня КФК нет необходимости
— Уровень КФК следует проверить при появлении у пациента миалгии
Следует проявить особую осторожность в отношении возможности развития миопатии и повышения уровня КФК при лечении пациентов из группы высокого риска: пожилые люди, принимающие сопутствующие лекарственные препараты, при наличии болезни печени или почек
Что делать в случае повышения уровня КФК у пациентов, принимающих гиполипидемические препараты?
Если уровень КФК >5 ВГН:
— Прекратить лечение, проверить функцию почек и проводить анализ каждые 2 недели до нормализации уровня КФК
— Оценить вероятность транзиторного повышения уровня КФК в связи с другими причинами, например, мышечным напряжением
— Оценить вероятность наличия других причин при сохранении высокого уровня КФК
Если уровень КФК ≤5 ВГН:
— При отсутствии какой-либо симптоматики со стороны мышц лечение следует продолжить (пациентов следует предупредить о необходимости без промедления сообщать о появлении каких-либо симптомов; уровень КФК следует определять регулярно)
— При наличии симптомов миалгии (миопатии) необходимо регулярно проверять уровень КФК
— Советы врачу по улучшению степени приверженности пациента проводимому лечению
— Установить хорошие взаимоотношения с пациентом
— Необходимо убедиться в том, что пациент понимает, как изменения образа жизни отражаются на течении сердечно-сосудистых заболеваний, и использовать это для достижения соглашения о необходимости изменения образа жизни
— Необходимо выяснить наличие потенциальных препятствий для достижения этих изменений
— Следует совместно с пациентом разработать план изменения образа жизни, который должен быть реальным и оптимистическим
— Необходимо всячески одобрять старание пациента соблюдать предписанные назначения
— В случае необходимости следует привлекать к участию в лечении других специалистов
— Необходимо разработать программу долгосрочных визитов
— Советы по улучшению приверженности пациента режиму лечения с применением нескольких препаратов
— По возможности следует упростить режим приема препаратов путем снижения кратности приема и отменить другие малоэффективные лекарства
— Следует отдавать предпочтение более дешевым (по цене) лекарственным средствам
— Назначения следует сопровождать четкими устными и письменными инструкциями
— С пациентом необходимо побеседовать о важности соблюдения медицинских рекомендаций
— Режим терапии следует максимально привести в соответствие с образом жизни пациента
— Пациента следует привлекать в качестве партнера при обсуждении плана лечения
— Полезно использовать современные информационные технологии (системы напоминаний, заметки, дневник самоконтроля, обратная связь, поощрение)