Важная победа над природой: как скоро можно будет чинить спинной мозг
В течение ближайшего десятилетия ожидается прорыв, который облегчит положение людей с ограниченными возможностями, а может даже полностью решит проблему восстановления нервных связей и возвращения подвижности парализованным конечностям.
Наши нервные клетки образуют сложные сети, которые непрерывно обмениваются информацией с мозгом. В свою очередь, спинной мозг является «магистральной линией» этой коммуникационной сети и к тому же берет на себя часть двигательных функций, управляет некоторыми процессами жизнедеятельности. Сам спинной мозг весит всего 30-35 грамм, имеет диаметр около 1 см и длину 40-45 см. В сравнении со многими другими органами, спинной мозг просто крохотный, но, тем не менее, он исключительно важен.
Разорванные периферические нервные цепи способны регенерировать и вновь соединятся, хотя и в ограниченных пределах. Проще говоря, если пучок нервных волокон перерезать сверхтонким скальпелем, то нервные волокна довольно быстро прорастут навстречу друг другу и соединятся. Правда соединятся, скорее всего, не все клетки – не все «разлученные» аксоны найдут друг друга. Из-за этого пучок нервных волокон немного уменьшит свою пропускную способность, однако при небольшом порезе пальца вряд ли проявятся какие-либо побочные эффекты. Но спинной мозг выполняет намного более сложные функции, чем простые периферические нейронные пути, поэтому травма позвоночника приводит к тяжелым последствиям, например повреждение самых крупных двигательных нейронов приводит к параличу ниже места травмы.
Существуют перспективные технологии по «сплавлению» нейронов, например с помощью полиэтиленгликоля (PEG) или полисахарида хитозана. В ходе многочисленных лабораторных экспериментов, проводимых с 1999 года, эти вещества, введенные точно в место повреждения позвоночника, смогли частично восстановить функциональность спинного мозга. В частности в 2000 году был проведен эксперимент на свиньях, в ходе которого в спинной мозг животного спустя 8 часов после травмы ввели PEG. В результате удалось восстановить до 90% от изначальной проводимости спинного мозга и частично вернуть животным подвижность.
Проблема этих, казалось бы очень успешных, экспериментов в том, что в них позвоночник травмируется сверхострыми лезвиями, что радикально ускоряет процесс сращивания аксонов, особенно в присутствии PEG или стволовых клеток. В реальности травмы мозга обычно связанны с обширным повреждением нервной ткани позвоночника, с гибелью участков протяженностью в 0,5-1 см. Полностью соединить такой разрыв нервных путей ученые до сих пор не могут.
Казалось бы, при нынешнем уровне развития техники «перебросить» набор электрических импульсов от одного нервного пучка к другому не очень сложно. К сожалению, имплантация и присоединение электродов ко множеству нейронов спинного мозга еще долгое время будет фантастикой и гораздо перспективнее найти способ «заставить» организм самостоятельно излечить травму. Определенные успехи в этой области уже есть.
В ноябре 2012 года команда ученых из Кембриджа и Центра регенеративной медицины Университета Эдинбурга опубликовала результаты эксперимента по исцелению подопытных собак с тяжелым повреждением спинного мозга.
Ученые проводили опыты на 34 собаках, в основном на таксах. Уникальность этих экспериментов в том, что они были максимально приближены к тем условиям, что могут возникнуть в реальных случаях травм у людей. Другими словами, были взяты обычные домашние собаки, которые в различное время получили травмы позвоночника, связанные с разрывом нервных путей и потерей части нервных клеток. После травм собаки в течение 12 месяцев и более не могли использовать свои задние ноги и потеряли чувствительность задней части туловища. Надо отметить, что у такс часто возникают такие же повреждения спинного мозга, как и у людей: связанные со смещением позвонков относительно друг друга.
Для лечения собак применили перспективную технологию имплантации обкладочных нейроэпителиальных клеток (OEC). Эти клетки находятся в носу и обладают свойствами нейральных стволовых клеток, то есть могут превращаться в нейроны. Впервые нейральные стволовые клетки из слизистой оболочки носа взрослого человека выделили в 2001 году, что стало важнейшим достижением, поскольку из носа добывать нейральные стволовые клетки относительно просто.
Собак разделили на две группы: одной ввели стволовые клетки непосредственно в место травмы позвоночника, а вторая группа была контрольной и получила плацебо. Через месяц собак в специальном поддерживающем корсете отправили на беговую дорожку для проверки функций конечностей.
Собаки, которым трансплантировали собственные нейральные стволовые клетки из слизистой оболочки носа, вновь смогли управлять задними конечностями
Группа собак, получившая инъекции OEC, продемонстрировала значительные улучшения: парализованные задние конечности начали двигаться, причем начала появляться скоординированность движений с передними ногами. Это означает, что стволовые клетки восстановили часть нервных путей и через поврежденную часть спинного мозга начали проходить сигналы. К сожалению, исследования показали, что восстановление происходит только на коротких расстояниях – при небольшой ширине разрыва между участками спинного мозга. Больше всего повезло тем собакам, у которых были нарушены связи между близкорасположенными нейронами, что соответствует тонкому хирургическому разрезу или несильному сдвигу позвонков. Тем не менее, уже это является большим достижением. Один из хозяев собаки, отмечает, что это похоже на чудо: «До инъекции наш пес Джаспер не мог ходить и ползал, волоча задние ноги, а теперь он носится вокруг нашего дома и не отстает от других собак».
В настоящее время ученые работают над созданием матриц, которые «укажут» клеткам OEC куда надо расти, чтобы восстановить связь в позвоночнике. Подобная технология сможет обеспечить восстановление нейронных связей даже при потере большого количества нейронов, как бывает, например, в случае компрессионных переломов.
Пока идет работа над полным излечением травм спинного мозга, ученые из Case Western Reserve University и клиники Кливленда пытаются хотя бы частично улучшить состояния людей с очень серьезными повреждениями нервной ткани. В случае с обширной потерей нейронов пока почти нет надежды на полное исцеление, но для пациентов было бы большим облегчением восстановить хотя бы частичную функциональность парализованной части туловища.
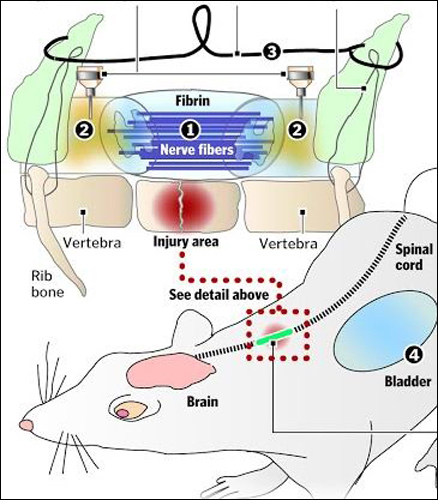
Успехи в этой области уже есть, и они весьма существенные. Американским ученым удалось восстановить у подопытных крыс контроль над мочевым пузырем, причем потеря контроля произошла в результате серьезной травмы позвоночника: полного перерезания позвоночного столба с массивной потерей нейронов.
С помощью двух десятков нервных волокон ученые соединили разорванный спинной мозг. На рисунке видны нервные волокна и тонкий металлический проводок, защищающий новое нервное соединение от обрыва
Ученые не ставили перед собой задачу полностью вернуть подопытным мышам подвижность – это было невозможно при такой серьезной травме. Вместо этого была проделана кропотливая работа по пересадке нервной ткани из груди крыс в место повреждения в позвоночнике. Спустя много месяцев нейроны, подпитанные специальными химическими веществами и факторами роста, смогли прорасти навстречу разорванным участкам спинного мозга и соединить его через огромный по медицинским меркам разрыв шириной более 5 мм. В итоге получилось тонкое, всего в примерно 20 нервных волокон, соединение, которое, конечно, не могло полностью восстановить функциональность спинного мозга.
Тем не менее, впоследствии, мыши восстановили некоторый контроль над потерянными функциями организма, в частности смогли контролировать мочевой пузырь. Потенциально, данная методика может помочь восстановить множество других функций, в частности 2 года назад с ее помощью у крыс с менее тяжелыми повреждениями мозга восстановили контроль над дыхательными мышцами. Возможно, в перспективе с помощью подобной технологии все же можно будет ремонтировать обширные повреждения спинного мозга и полностью восстанавливать его функциональность.
Также, в мае 2012 года ученые из Федеральной политехнической школы Лозанны сообщили об открытии совершенно нового пути лечения травм позвоночника. Эксперименты на крысах показали, что в случае травмы нижняя часть позвоночника, отделенная от головного мозга, может взять на себя управление движением нижних конечностей. Это удивительно, ведь в нормальных условиях движениями тела управляет головной мозг. Тем не менее, оказывается, что и спинной мозг хранит «воспоминания» о том, какие сигналы нужно выдавать конечностям для ходьбы и бега.
В ходе экспериментов ученые вводили крысам химический раствор агонистов рецепторов моноаминов, который вызывает клеточный ответ путем связывания с рецепторами допамина, адреналина и серотонина в нейронах спинного мозга. Весь этот «коктейль» заменяет нейротрансмиттеры, присутствующие в здоровом спинном мозге и активизирует нейроны, контролирующие движения нижней части тела.
Изолированный участок поврежденного спинного мозга почти сразу «вспомнил», как надо управлять конечностями, и подопытная крыса смогла двигать ногами
Через 5-10 минут после инъекции ученые стимулировали спинной мозг подопытной крысы электрическим током через электроды, имплантированные в эпидуральное пространство. Данная стимуляция возбуждает химически активированные нейроны, в результате чего нижний участок поврежденного спинного мозга «думает», что он все еще подсоединен к головному мозгу. Разумеется, головной мозг при этом никаких сигналов не посылает, но изолированный участок спинного мозга начинает действовать «по старой памяти», позволяя ранее парализованным мышам двигаться. Преимущество данной технологии в том, что она работает при любой ширине разрыва спинного мозга и восстанавливает подвижность очень быстро. В настоящее время ученые исследуют возможность применения данной технологии для лечения людей.
Победа над природой
В случае с лечением травм позвоночника, человечество борется с жестокой «несправедливостью» природы. Наши периферические нервы (в мышцах, органах) пускай медленно, но могут восстанавливаться. Например отрезанный палец можно пришить, и он начнет восстанавливать чувствительность и подвижность по мере срастания периферических нервов.
Но нервы в головном мозге и спинном мозге такой возможностью почему-то не обладают. Если их серьезно повредить (ножом, пулей, сильным ударом и т.п.) и затем оставить в покое, нервные пути не будут восстанавливаться – человек станет инвалидом. Ученые пока не понимают, почему так происходит, возможно из-за чрезвычайной сложности спинного и головного мозга, но скорее всего из-за эволюционных «предубеждений». Дело в том, что живой организм в дикой природе все равно не сможет выжить в течение многих месяцев, а может и лет пока спинной или головной мозг восстанавливаются – парализованное животное просто не сможет добывать пищу или станет жертвой хищника. Но люди – разумные существа и не должны мириться с несправедливостью эволюции. Поэтому в ближайшие десятилетия наверняка появятся технологии, частично или полностью восстанавливающие даже тяжелые повреждения нервной системы.
Почему нельзя сшить спинной мозг
нейрохирург д.м.н. профессор А. В. Басков
Позвоночные от растений отличаются своей целостностью. Все части их организма подчиняются единой управляющей системе, частью которой они и являются. Пока голова думает о возвышенном, сама собой переваривается пища, дышат лёгкие, идут ноги.
Нервные центры, которые управляют работой наших органов, могли быть «смонтированы» на каждом органе отдельно, но очень разумно оказались вплетены в одну толстую «косичку» вдоль тела — спинной мозг. Здесь, связанные вместе, они взаимодействуют, и отчасти управляют друг другом. Именно поэтому мочевой пузырь не выбрасывает содержимое, когда ему «захочется», а ждёт подходящего момента. И поэтому же рука сама отдергивается от горячей плиты, но продолжает держать обжигающую ручку кастрюли, если под ногами некстати оказался ребёнок.
Спинной мозг — самый защищённый орган человека. Он подвешен на тонких растяжках в спинномозговой жидкости, налитой в сосуд, который образует жесткая соединительная ткань. Мало того, «сосуд» окружен прочными позвонками и закрыт мощным мышечным щитом.
Но вот однажды, из-за крайне неудачного поворота корпуса, прочная конструкция, занимающая спинной мозг, ломается, и тогда кусочки разрушенного позвонка вдавливаются в нежный спинной мозг. Какие-то из пережатых нервных клеток погибают сразу, какие-то позже — из-за недостатка кислорода, какие-то ещё позже — в результате запуска апоптоза (заложенной природой программы самоуничтожения клетки).
КОГДА ДВЕ ПОЛОВИНЫ НЕ РАВНЫ ЦЕЛОМ
Велика ли потеря — гибель нескольких нервных клеток, микроскопической части организма? Невелика, если погибли те клетки, что отвечают за управление ближайшим органами и группами мышц: их работу возьмут на себя соседние сегменты. Гораздо хуже, если оказались разрушенными проводящие пути, связывающие фрагменты спинного мозга в единое целое. В этом случае верхняя часть тела, в том числе голова (сознание живёт в коре головного мозга), больше не знает, что происходит ниже места травмы, и, естественно, не в состоянии ничем управлять. Было одно тело, а фактически стало два, соединенных лишь механически. Врач видит перед собой человека в самом расцвете сил, который вдруг потерял своё тело, и его обезумевших от горя родственников. И задаёт себе простейший из вопросов — что реально сделать сейчас, сию минуту?
ПРИЧИНА ТРАВМЫ СПИННОГО МОЗГА
Эта трагедия сопутствует, как правило, автомобильной аварии. Но особенно часто она случается с мотоциклистами: ведь у них нет за спиной мягкого сиденья и прочного корпуса вокруг — один шлем на голове. При аварии мотоциклиста бросает на асфальт или на встречную машину со скоростью более 100 км в час.
СЕЙЧАС ЖЕ ПОСЛЕ ТРАВМЫ
Сейчас — ключевой слово в данной ситуации. Что можно и нужно сделать сейчас — в этот час? Что потом смогут сделать самые лучшие врачи (когда угодно, в самых лучших условиях и за любые деньги) зависит от того, что было сделано сейчас, сразу же после травмы.
Всё это время ни мочевой пузырь, ни кишечник нормально не функционируют, и кому то приходится непрерывно ухаживать за не сознающим себя телом. Труду медсестры и санитара в отделении спинальников не позавидуешь, и переоценить его невозможно.
ВОССТАНОВЛЕНИЕ
Но вот спинальный шок прошёл, и тело ниже места травмы начало своё отдельное, автономное существование. Теперь необходимо набраться терпения и ждать. Медленно — по миллиметру в день — восстанавливаются внутри спинного мозга отростки нервных клеток, поврежденные, но не разорванные окончательно. За несколько месяцев они восстановятся. За следующие несколько месяцев установят связь с нервными клетками других сегментов мозга, и благодаря этому в течение полутора лет после травмы можно ждать некоторых улучшений. Возможно вернётся частичный контроль над телом. Может быть, даже способность ходить. Большего, чем то, что за это время восстановится само, добиться уже не получится — никогда, никаким способом, методикой или операцией.
Многого ли ожидать в эти полтора года, скажет врач, взглянув на снимок МРТ (магниторезонансный томограф). Если на снимке виде разрыв, то есть спинной мозг повреждён сильно, — значит, восстанавливаться нечему и к новой жизни надо приспосабливаться. В этот момент близким пострадавшего очень хочется верить шарлатанам, колдунам, знахарям, магам и бабкам, которые не знают, что такое МРТ, но обещают, что «через год ваш сын будет ходить». «Врачеватели» берут все деньги, которые отчаявшиеся люди могут достать, и дают (вернее продают) за них надежду на излечение. А все деньги крепко понадобятся — когда станет ясно, что нужно приспосабливаться к новой жизни и компенсировать утраченные возможности.
Прежде всего нужно будет переоборудовать дома ванную с туалетом и купить две коляски (одну удобную, маленькую — для дома; другую быструю, надёжную — для поездок).
В Америке с родственниками пострадавших сразу же ( а с самими пострадавшими — как только это будет возможно) начинают работать опытные психологи. Их знакомят с людьми, оказавшимися в такой же ситуации, и заставляют увидеть всё как есть, без иллюзий. Спустя два-три года, когда пострадавший и его близкие смогут полностью принять то, что произошло, когда человек освоится с этой громадной переменой в его жизни и ему больше не понадобиться постоянная помощь другого, когда он снова научиться желать чего-то и добиваться своего, используя те возможности, что есть, когда он начнёт работать, на старой работе или на другой, — тогда помощь психолога уже не нужна.
В России, к сожалению, семья пострадавшего и он сам остаются с горем один на один.
Но и это когда-нибудь получится, тем более что уже начали разрабатываться системы, взаимодействующие не с отдельными мышцами, а с целыми группами мышц, и через рефлекторную дугу — с теми сегментами спинного мозга, которые остаются работоспособными.
Спинной мозг можно восстановить даже после полного разрыва
Значительный шаг вперёд в лечении считающихся сейчас безнадёжными травм сделала группа учёных под руководством заслуженного изобретателя РФ, доктора медицинских наук, профессора Красноярского государственного медицинского университета Игоря Большакова. Им удалось в 95-процентном объёме восстановить функциональность опорно-двигательной и иных систем крысы, обездвиженной в результате полного разрыва спинного мозга.
Это стало возможным благодаря нейрональной матрице, способной свободно интегрироваться в места разрыва спинного мозга, которая была создана красноярскими биотехнологами в результате экспериментов с эмбриональными стволовыми клетками.
«После пересадки в спинной мозг крысы матрицы с предшественниками клеток центральной нервной системы, полученных из стволовых клеток мыши, мы наблюдаем животное в течение двадцати недель. В срок после третьей недели в крупных суставах задних конечностей, которые были полностью парализованы, начинаются движения. Через четыре недели мы уже видим явное начало восстановления, в том числе в восстановлении отправлений желудочно-кишечного тракта и мочеполовой системы. Восстановление прогрессирует в течение двадцати недель и выходит на плато, к этому времени мы наблюдаем отсутствовавшие ранее функции спинного мозга: полноценное движение животных, чувствительность мягких тканей этих животных ниже травмы спинного мозга, работают все внутренние органы», – рассказал профессор Большаков.
Следующей задачей красноярских разработчиков станет подготовка подобной матрицы для человека. Они планируют проследить в искусственных системах, что происходит с матрицей, когда в неё вводятся стволовые клетки человека, получающие химические сигналы извне. Готовый бесклеточный продукт по возможности будет сертифицирован. В дальнейшем учёные рассчитывают получить разрешение на трансплантацию матрицы с предшественниками нервных клеток пациента в спинной мозг.
«Трансплантацию мы имеем возможность провести даже в Красноярске, и здесь есть нейрохирурги, которые готовы нам помогать. Конечно, сейчас об этом говорить слишком рано и не следует вселять ненужную, лишнюю надежду пациентам. Пока можно говорить только об эксперименте на животных и каких-то перспективах. Сегодня мы не преследуем коммерческие цели, пока не будет понято все до конца, а для этого требуется время. Сейчас никто пока не может до конца быть уверенным, будет ли подобный высокий положительный результат у человека, такой же эффект, как у животных», – заключает Большаков.
Почему нельзя сшить спинной мозг
Российский научный центр хирургии им. акад. Б.В. Петровского РАМН, Москва
Журнал: Хирургия. Журнал им. Н.И. Пирогова. 2013;(1): 5-12
Российский научный центр хирургии им. акад. Б.В. Петровского РАМН, Москва
Статья посвящена современному состоянию проблемы лечения пострадавших с травмой позвоночника и спинного мозга. Ссылки литературы на данные достаточно полно отражают историю вопроса. Представлены основные направления проблемы как разработанные и устоявшиеся, так и требующие дальнейших исследований. Затронуты вопросы организации оказания помощи спинальным больным.
Российский научный центр хирургии им. акад. Б.В. Петровского РАМН, Москва
Общеизвестно, что история применения погружных фиксирующих устройств на позвоночнике начинается с конца XIX столетия (1891 г.), когда Bertold Ernest Hadra, эмигрировавший из Силезии в США, использовал серебряную проволоку для фиксации шейных позвонков при осложненном переломовывихе С6-7 у пострадавшего с годичной давностью травмы, хотя известно, что еще в 1886 г. Wilkins также связал проволокой остистые отростки сломанных позвонков.
Хирургическое лечение осложненной травмы позвоночника складывается из трех видов операций: декомпрессивно-стабилизирующих, реконструкции позвоночного канала, реконструктивных операций на спинном мозге.
Декомпрессивно-стабилизирующие операции
Понятие «декомпрессивные операции» включает коррекцию позвоночника, собственно декомпрессию позвоночного канала и стабилизацию поврежденного отдела позвоночника.
При осложненной травме позвоночника все эти три вида операций неразделимы и должны выполняться во время каждого оперативного вмешательства, так как своевременное и полноценное воздействие на патологический очаг, устранение деформации позвоночника, сдавления спинного мозга и нестабильности позвонков создает благоприятные условия для функционирования компенсаторно-адаптационных механизмов нервной системы.
В России первая ламинэктомия была выполнена в 1893 г. Ф.И. Березкиным. Коррекция позвоночника с целью устранения передней компрессии спинного мозга с успехом применялась еще
В 40-80-е годы XX столетия сроки выполнения оперативного вмешательства вызывали длительные дискуссии в литературе и на симпозиумах. Большинство авторов говорили об эффективности ламинэктомии в первые сутки после травмы (Е.И. Бабиченко, 1968; З.В. Базилевская, 1962; В.И. Деликатный и др., 1982; В.С. Михайловский и др., 1982;
В.М. Угрюмов, 1973; Г.С. Юмашев и А.Г. Аганесов, 1983-1999 гг.). Другие хирурги оперировали таких больных после ликвидации травматического шока и общего улучшения состояния на протяжении первой недели (В.П. Бондарь и др., 1982; К.К. Родионов, 1959; Я.Л. Цивьян, 1966) или в течение 2-6 нед (А.Л. Поленов 1956; И.Я. Раздольский, 1963; Goldhann и соавт., 1955).
Широкая ламинэктомия (до суставных отростков позвонков) на протяжении 3-5 позвонков позволяет не только произвести ревизию спинного мозга и полноценный менингомиелорадикулолиз, но и устранить переднее сдавление содержимого позвоночного канала за счет резекции клина Урбана или вправления позвонков.
Некоторые специалисты используют ламинэктомию только с целью ревизии содержимого позвоночного канала, иногда даже не вскрывая твердую мозговую оболочку. При обнаружении разрыва твердой мозговой оболочки и размозжения спинного мозга у них складывается мнение о бесперспективности дальнейших манипуляций.
В то же время полноценная декомпрессия и стабилизация, даже при грубой травме позвоночника и спинного мозга может привести к улучшению кровоснабжения в позвоночном сегменте, ликвороциркуляции, включению адаптационно-компенсаторных механизмов и профилактике прогрессирования патологического процесса выше и ниже повреждения.
При тяжелой травме позвоночника, приводящей к вывиху тела позвонка с полным или частичным закрытием позвоночного канала, происходит повреждение спинного мозга, сопровождающееся полной потерей функций спинного мозга.
Одним из ведущих советских вертебрологов проф. Г.С. Юмашевым и его учениками впервые было высказано мнение о возможности применения в клинике реконструктивных операций на позвоночнике, не только полностью корригирующих искривление позвоночного сегмента, но и позволяющих сблизить концы спинного мозга при его дефекте за счет укорочения позвоночника. Этот способ реконструкции позвоночника нашел клиническое применение в хирургии опухолей и метастатических поражений позвонков. В 80-х годах XX столетия при таких операциях единственным способом фиксации стала фиксация пластинами по Roy-Сamille. Декомпрессивно-корригирующие вмешательства должны заканчиваться стабильной фиксацией, не только надежно фиксирующей позвоночник, но и не мешающей дальнейшей реабилитации, простой и доступной для практического врача. Эти задачи сейчас легко решаются при использовании современных транспедикулярных фиксаторов.
Реконструктивные операции на спинном мозге
Реконструктивные операции на спинном мозге при осложненной травме позвоночника известны с конца 90-х годов позапрошлого столетия 7. Эти операции можно разделить на 4 большие группы: 1) способы реиннервации поврежденного сегмента спинного мозга; 2) способы, восстанавливающие анатомию поврежденной части спинного мозга; 3) способы реваскуляризации; 4) клеточные технологии.
Результаты этих исследований достаточно подробно изложены в большом количестве работ советских и иностранных авторов в 80-90-е годы XX столетия. Это 4 больших обзора литературы: А.Н. Ромоданова и К.Э. Рудяка; А.А. Коржа, В.И. Зяблова и В.А. Филипенко; А.В. Лившица; Ф.А. Сербиненко и соавт., а также работы Г.С. Юмашева и соавт., наши работы и др. [3, 5].
Общим выводом из анализа этих работ, по нашему мнению, является следующий: реконструкция спинного мозга возможна, необходима и основана на достоверных гистоморфологических доказательствах регенерации в поврежденном спинном мозге. Однако следует отметить, что имеется большое количество препятствий для этой регенерации, не дающих возможности в адекватной хирургическим вмешательствам мере проявиться компенсаторно-восстановительным механизмам спинного мозга, т.е. соединительная ткань (рубец) растет быстрее нервного волокна, и пока методов, которые позволили бы справиться с этим, нет. Появившиеся в первой пятилетке XXI века отдельные сообщения, посвященные реваскуляризации пораженной части спинного мозга, неубедительны [4]. В настоящее время ограниченное число хирургов сшивают корешки спинного мозга конец в конец при осложненной травме поясничного отдела позвоночника и выполняют реиннервацию корешков (S2-3), иннервирующих детрузор мочевого пузыря межреберными нервами.
Нельзя не верить этим исследователям, однако практика и анализ наших клинических наблюдений показывают, что восстановление некоторых функций наступает только при неполном повреждении мозга.
В СССР также проводились аналогичные исследования. С 1975 г. известны работы проф. В.И. Зяблова и его учеников, посвященные изучению регенерации перерезанных концов спинного мозга при последующем его соединении. Учеником В.И. Зяблова Ю.Д. Розгонюком [6] изучена морфология спинномозгового рубца при различных способах соединения концов спинного мозга после его перерезки в эксперименте. Автором произведено 8 видов операций на 88 животных, что позволило сделать вывод о возможности регенерации спинного мозга соединением его культей конец в конец в условиях изоляции анастомоза от ликвора и сохранения сосудистой сети спинного мозга. Эти условия способствуют формированию рыхлого глиосоединительнотканного рубца между культями и прорастанию сквозь него регенерирующих нервных волокон.
Анализ приведенных экспериментальных исследований позволил перейти к подобным операциям в клинике и продолжать изучение этой проблемы в эксперименте. В 80-х годах XX столетия 3 большие школы вертебрологов занимались разработкой этой проблемы: Харьковский НИИОТ под руководством акад. АМН СССР А.А. Коржа; Киевский НИИОТ, отделение под руководством проф. В.Я. Фищенко; кафедра травматологии, ортопедии и ВПХ ММА им. И.М. Сеченова под руководством члена-корр. РАМН СССР Г.С. Юмашева. Экспериментальные фундаментальные исследования по этой проблеме проводились в Крымском медицинском институте автором настоящей статьи. Этими исследователями экспериментально и клинически доказана возможность соединения культей спинного мозга после укорочения позвоночника. В эксперименте нам удалось добиться положительных результатов регенерации соединенных концов спинного мозга, однако операции, проведенные в клинике, не дали желаемого результата, так как, хотя ортопедическая коррекция позвоночника значительно помогает реабилитации больного, реконструкция собственно спинного мозга не эффективна для восстановления неврологических функций.
Видоизменив идею Freeman, ученики Г.С. Юмашева разработали операцию анастомоза межреберных нервов с корешками конского хвоста. Значимый функциональный эффект операции был достигнут при анастомозе с корешками S2 и S3, иннервирующих детрузор мочевого пузыря [5].
Клеточные технологии в начале XXI века вызвали огромный интерес экспериментаторов и клиницистов и дали новые надежды больным, однако предложенные методики также не привели к ожидаемому результату в клинике.
К настоящему времени реконструктивная хирургия позвоночника и спинного мозга только в остром и раннем периодах травматической болезни спинного мозга, а скорее только в первые часы после травмы, приводит к реальному функционально значимому результату. Мы мало чем можем помочь уже парализованному больному, однако в XXI веке появились не только надежда, но и получены результаты в реабилитации таких больных.
Первый экзоскелет был разработан совместно General Electric и United States military в 60-х годах XX столетия и назывался «Hardiman». Он мог поднимать 110 кг при усилии 4,5 кг, однако оказался непрактичным из-за значительной массы (680 кг). Проект не был успешным и никогда не использовался с человеком внутри.
Хирургическое лечение в остром периоде
До сих пор при осложненной травме позвоночника основным способом оперативного лечения является декомпрессия спинного мозга передним или задним способом, иногда и тем, и другим. В некоторых лечебных учреждениях хирург, обнаружив частичное повреждение спинного мозга в виде мозгового детрита, заканчивает операцию, считая такого больного бесперспективным. Однако неполноценная декомпрессия приводит к ущемлению спинного мозга вследствие отека в декомпрессионном «окне» и развитию дистанционного, еще более тяжелого некроза, в результате больной становится бесперспективным. Это не секрет для большинства специалистов, но мы до сих пор принимаем больных после неполноценно выполненной первичной операции.
Когда оперировать таких больных? Как можно раньше! Большинство специалистов [3, 7] указывают на малую эффективность оперативного лечения больных с осложненной травмой позвоночника, выполняемого позднее 72 ч после травмы. Конечно, часто такие больные поступают с сопутствующими, иногда более тяжелыми повреждениями, несущими угрозу жизни, тогда лечебные мероприятия должны быть направлены на их ликвидацию. Основная проблема связана с организацией работы скорой помощи. Очень часто таких больных доставляют в ближайшую к месту травмы больницу, где нет не только квалифицированного хирурга-вертебролога, но и должного обследования (КТ, МРТ). Опытные специалисты знают, что без этих обследований оперировать нельзя. Необходимо увидеть характер повреждения и оценить его. Такого больного везут, перекладывая с каталки на каталку, в другую больницу, оснащенную магнитно-резонансным томографом. Затем со значительной потерей времени и дополнительной травмой от перемещений оперируют в своей больнице. Да, жизнь спасли, но навсегда оставили инвалидом! В нашем городе мы сталкиваемся с этим постоянно.
Другая проблема не менее важна, и ей также посвящена данная статья. Делать ли фиксацию? Когда? Чем? Эти вопросы давно не возникают у специалистов ведущих вертебрологических клиник, но тогда откуда появляются больные, оперированные «по-другому»? Когда в 1891 г. Bertold Ernest Hadra использовал серебряную проволоку для фиксации шейных позвонков при осложненном переломовывихе С6-7 у больного с годичной давностью травмы, он вряд ли думал, что его метод останется «золотым стандартом» и в XX веке в Москве (рис. 3). 
Доказано, что при отсутствии фиксации или при ее неэффективности в постоянно травмируемых участках спинного мозга в результате нестабильности возникают не только микроциркуляторные расстройства, приводящие к рубцеванию, но и прямая механическая травма нервной ткани. Мы не говорим при этом о таких осложнениях, как миграция имплантов в результате несостоятельной фиксации, которая приводит к повторной, грубой травме. Фиксацию необходимо осуществлять в любом случае осложненной травмы, даже при полном повреждении спинного мозга, так как при этом в культях спинного мозга не возникают ишемические расстройства, могущие привести к вторичным расстройствам выше уровня травмы. К тому же стабильная фиксация позволит рано активизировать парализованного больного и, следовательно, полноценно его реабилитировать. В тех ситуациях, когда повреждение спинного мозга частичное или в виде сдавления, или ушиба, полноценная фиксация направлена не только на раннюю активизацию больных, но и на спасение спинного мозга. Нам казалось, что эти вопросы закончили обсуждать в 80-х годах прошедшего столетия
(А.А. Корж, Н.И. Хвисюк, Я.Л. Цивьян, Г.С. Юмашев и др.), однако практика показывает, что это необходимо и сейчас, когда появились и получили широкое распространение принципиально новые виды фиксаторов.
Преимущество переднего доступа для декомпрессии позвоночного канала и его содержимого в шейном отделе позвоночника доказано многими хирургами, оперирующими пострадавших с неосложненными и осложненными переломами позвонков, опухолями, метастазами в позвонки, воспалительными процессами и др. Проблема декомпрессивной операции заключается в выборе способа стабилизации оперированного сегмента позвоночника, способа, который позволит сразу начать активизацию больного. Показанием к применению фиксирующих операций в шейном отделе позвоночника прежде всего является сама травма шейного отдела позвоночника.
Теперь о ламинэктомии. Доказано, что ламинэктомию необходимо производить минимум на один уровень выше и ниже перелома, иначе в малом ламинэктомическом «окне» происходит еще большее вторичное повреждение в результате ущемления спинного мозга при продолжающемся отеке (рис. 4). 
К нам в клинику часто обращаются пациенты в позднем периоде травматической болезни спинного мозга, оперированные по месту получения травмы. 26% из них ламинэктомия была сделана на одном или двух уровнях. При МРТ после такой «декомпрессии» видно рубцовое сдавление или перерождение спинного мозга.
Следующий важнейший вопрос: вскрывать или не вскрывать твердую мозговую оболочку. Конечно, да! Иначе хирург не сможет удалить подоболочечную или внутримозговую гематомы, сшить корешки или разделить образующиеся спайки. Однако у оперированных больных при повторных операциях или консультациях мы видим другое.
Таким образом, алгоритм хирургического лечения пострадавших с осложненной травмой позвоночника должен быть следующим:
1. Транспортировка только в профильное учреждение.
2. Полноценная диагностика на месте при наличии в клинике компьютерного и магнитно-резонансного томографов.
4. Полное оснащение операции (инструментарий, операционный микроскоп и рентгеномониторинг, фиксирующие системы).
5. Декомпрессия выше, ниже и спереди (360°).
6. Вскрытие твердой мозговой оболочки.
7. Реконструкция поврежденных структур спинного мозга.