Применение антиинфекционных химиопрепаратов у пациентов с почечной и печеночной недостаточностью
Замедленное выведение АМП и их метаболитов при почечной недостаточности повышает риск их токсического воздействия как на отдельные системы, так и на организм в целом. Чаще всего страдают ЦНС, кроветворная и сердечнососудистая системы. Выведение АМП и их метаболитов с мочой зависит от состояния клубочковой фильтрации, канальцевой секреции и реабсорбции. При почечной недостаточности период полувыведения многих АМП может удлиняться в несколько раз. Поэтому перед назначением препаратов, которые активно выводятся с мочой (аминогликозиды, β-лактамы и др.), необходимо определить клиренс креатинина и при его снижении либо уменьшить суточные дозы антибиотиков, либо увеличить интервалы между отдельными введениями. Это особенно актуально при тяжелой почечной недостаточности с дегидратацией, когда даже первая доза должна быть снижена. В ряде случаев, если имеются выраженные отеки, может потребоваться обычная (или даже несколько завышенная) первоначальная доза, которая позволит преодолеть избыточное распределение препарата в жидкостях организма и достичь нужной концентрации (бактерицидной или бактериостатической) в крови и тканях.
В таблице указаны дозы АМП в зависимости от степени выраженности недостаточности функции почек. Некоторые препараты не включены в таблицу, а описание методики дозирования приводится в информации на соответствующий АМП.
Таблица. Дозирование антинфекционных препаратов у пациентов с почечной и печеночной недостаточностью
Клиренс креатинина для женщин = 0,85 x клиренс креатинина для мужчин
Жизнь при хронической почечной недостаточности
Как живут люди с хронической почечной недостаточностью? Если болезнь не на терминальной стадии, то пациенты проходят консервативное лечение. Стадию определяют по скорости клубочковой фильтрации (СКФ). При терминальной 5-й стадии она ниже 15 мл/мин/1,73м² — здесь уже требуется диализ или трансплантация почки. Хронической считают почечную недостаточность с 3-ей по 5-ю стадии — СКФ ниже 60 мл/мин/1,73м². На любой из них пациент должен вести особый образ жизни: соблюдать диету и ряд рекомендаций, назначаемых врачом.
В чем особенности жизни при ХПН и что делать
При хронической недостаточности почки перестают нормально выполнять свою функцию — выведение продуктов обмена с мочой. В результате они копятся в организме человека. В первую очередь это мочевина и креатинин. Именно по уровню последнего оценивают функцию почек. Высокий креатинин — это нарушение функции почек. Поэтому при ХПН важно регулярно сдавать анализы для проверки уровня этого продукта распада. Чтобы он не повышался, необходимо следовать ряду правил.
Избегать тяжелой физической нагрузки
Она повышает уровень креатинина. Это обусловлено тем, что данное вещество — конечный продукт креатин-фосфатной реакции в мышцах при их энергетическом обмене, работе и возникновении травм. Отсюда высокая физическая нагрузка — это высокий уровень креатинина, с которым и без того не работающие почки не могут справиться.
Ограничить белковые продукты
При хронической почечной недостаточности в диете ограничивают белок: при СФК ниже 50 мл/мин — до 30-40 г/сут., ниже 20 мл/мин — до 20-24 г/сут. Это необходимо, чтобы уменьшить нагрузку на почки. В то же время с началом диализа количество белка увеличивают до 1,1-1,5 г/кг/сут. Все потому, что в процессе диализа вымывается много важных компонентов, и белок на состояние почек влияет уже не так сильно.
Употреблять достаточно углеводов и жиров
Вместо белка в рационе должно быть достаточное количество углеводов и жиров. Основу рациона составляют сложные углеводы, которые не повышают глюкозу и медленно всасываются, и ненасыщенные жиры, полезные для сердца и сосудов.
Соблюдать калорийность рациона
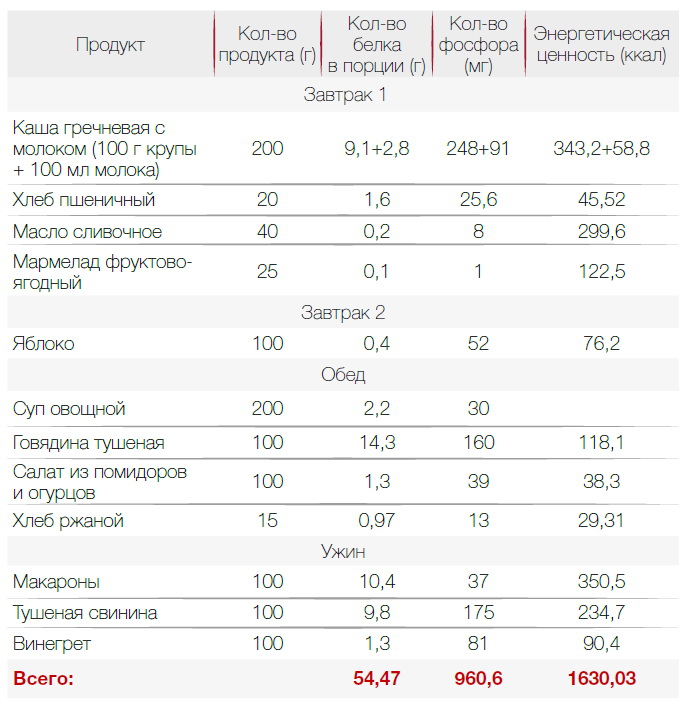
В диете при хронической почечной недостаточности важна калорийность. Она должна быть высокой — около 3000 ккал для восполнения всех витаминов и минералов. Диета назначается индивидуально, поэтому 3000 ккал — ориентировочное число. Пример меню с учетом требований приведен ниже.
Контролировать поступление микроэлементов и воды
Поскольку почки плохо работают, они не выводят калий, а от его избытка нарушается работа сердца. Поэтому количество калия, поступающего с пищей, нужно контролировать. Он содержится в картофеле и других овощах. Чтобы снизить количество калия, эти овощи перед приготовлением нужно порезать и замочить на 6-10 часов, причем как можно чаще воду менять.
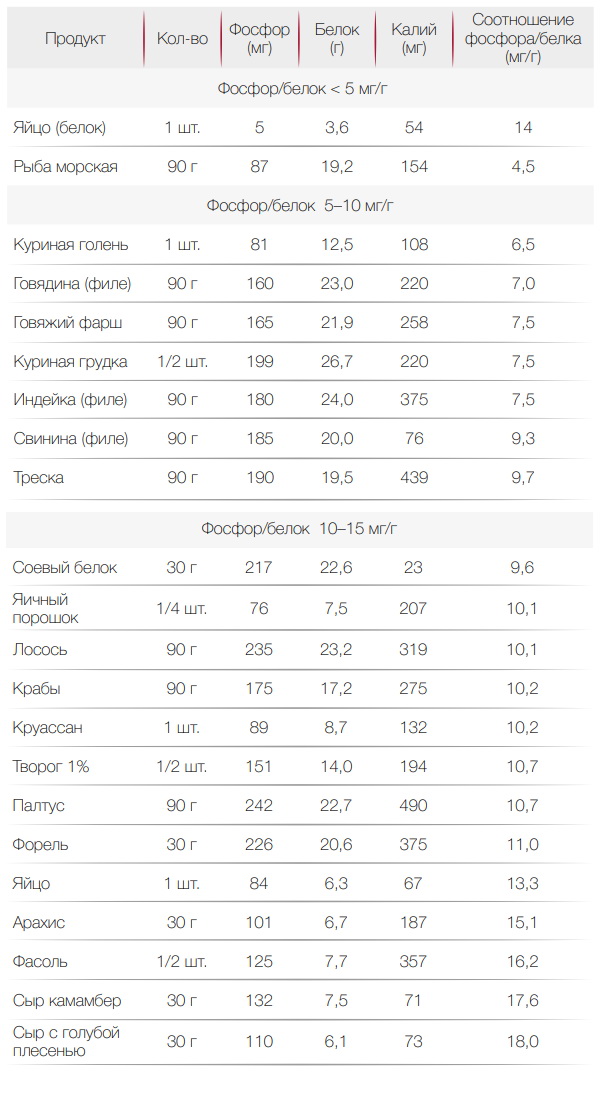
Еще необходимо ограничить поступление фосфора. При ХПН он может привести к поражению костей и сердца. Фосфор содержится в белковой пище. В растительной тоже есть, но из нее фосфор усваивается хуже. Также его количество снижается при термической обработке пищи. Выбирая продукты, стоит обращать внимание на те, что имеют низкий фосфорно-белковый индекс — ниже 20 мг/г. Примеры продуктов питания при почечной недостаточности с таким индексом приведены в таблице.
Другое важное правило питания при ХПН — следить за питьевым режимом. При выраженных отеках приходится уменьшить количество выпиваемой воды. В таком случае нужно ежедневно в одно время, после опорожнения мочевого пузыря и кишечника взвешиваться. Если вес резко увеличился — значит произошла задержка жидкости. При ограничениях количества воды можно рассасывать кусочек льда, а с сухостью во рту поможет справиться полоскание, жевательная резинка, леденцы или долька лимона.
Контролировать артериальное давление
Кровяное давление нужно контролировать, оно должны быть на уровне не выше 130/80, максимальные показатели — 140/90. Для этого на диете при ХПН количество соли в день ограничивается 2-3 г в сутки. При развитии выраженной гипертензии необходимо перейти на бессолевую диету.
Чтобы уменьшить количество соли в сутки, можно следовать таким советам:
Полезные советы для пациентов с ХПН
Образ жизни пациента с хронической почечной недостаточностью действительно полон ограничений, но это помогает долгое время поддерживать организм в нормальном состоянии. Специалисты рекомендуют вести дневник питания, внося в него все употребляемые продукты. Этот дневник в дальнейшем может быть полезен и для врача, который сможет скорректировать рацион, если состояние вдруг ухудшилось.
На кухне под рукой всегда стоит держать таблицы с содержанием в продуктах всех микро- и макроэлементов и их энергетической ценности. Для более точных расчетов рациона нужно иметь кухонные весы. Все это поможет предотвратить повышение креатинина и ухудшение работы почек.
Всегда нужно учитывать, что приведенные советы носят общий характер. Для получения точных рекомендаций необходимо обратиться к врачу. В Государственном центре урологии вы можете получить помощь по полису ОМС. Диагностика и лечение будут для вас бесплатными. Просто запишитесь на прием в онлайн-форме или по контактному номеру клиники.
Лекарства, вредные для почек: корректировка терапии с учетом хронических патологий
Пациентам, которые страдают от нефрологических заболеваний, особенно важно выбирать безопасные лекарства для терапии других состояний. Некоторые медикаменты проявляют токсичность и могут усугубить повреждения почек. Какие препараты следует принимать при хронических заболеваниях и как таблетки влияют на почки, читайте в статье далее.
Антибиотики
Даже при незначительной почечной недостаточности препараты данной группы должен назначать врач. Больным с нефрологией стоит избегать сульфаниламидов, аминогликозидов, ципрофлоксацина, амфотерицина. Препараты нарушают нормальную фильтрацию, вызывают повышение показателей мочевины и креатинина в крови. При подборе терапии следует взвешивать возможные риски и потенциальную пользу. Обязательно нужно известить врача о почечной патологии, поскольку существует целый ряд эффективных аналогов без токсического действия.
При назначении таблеток следует контролировать скорость клубочковой фильтрации, чтобы корректировать режим и дозу антибиотика.
Препараты от гипертензии
Лекарства от давления при заболевании почек также имеют целый ряд противопоказаний. К наиболее щадящим относят ингибиторы ангиотензинпревращающего фермента: фонизоприл, эналаприл, каптоприл. Они усиливают клубочковую фильтрацию, иногда возможно повышение креатинина и калия. Возможные риски наблюдают у пожилых пациентов, поэтому лечение должно проводиться под наблюдением врача. Прием противопоказан:
при стенозе артерий почек (обеих или единственной);
тяжелой почечной недостаточности в сочетании с терапией диуретиками.
Не менее эффективна группа блокаторов кальциевых каналов, также активно используют диуретические средства.
При приеме лекарств от давления почек следует контролировать количество калия в сыворотке крови. Его повышение провоцируется дефицитом почечной функции. Вероятность гиперкалиемии возрастает при одновременном приеме препаратов из разных групп. Терапию начинают с малых доз, при увеличении назначают контрольный анализ.
Нестероидные противовоспалительные средства
К нефротоксичным лекарствам относятся все НСПВП, включая селективные ингибиторы циклооксигеназы. Данные препараты широко используют в общей терапии и отпускают на безрецептурной основе. Часто их принимают в качестве обезболивающих или снижающих температуру.
Пациент обязательно должен читать инструкцию и список противопоказаний каждых конкретных таблеток. Данная группа средств вызывает снижение синтеза простагландинов, что, в свою очередь, может привести к повышению тонуса сосудов почечного клубочка. Дефицит кровоснабжения ухудшает его работу и препятствует нормальному образованию мочи.
Такое состояние может привести к острому почечному повреждению, задержке жидкости, сердечной дисфункции. При длительном приеме НСПВП возможно развитие анальгетической нефропатии.
Если ситуация требует обязательного назначения лекарства, это делают ступенчато, под постоянным контролем показателей почечной функции. Предпочтение отдают препаратам локального действия. Первыми в списке стоят парацетамол, ибупрофен.
Негативное влияние таблеток на почки усиливается при одновременном приеме препаратов лития.
Клиника урологии имени Р.М. Фронштейна предлагает комплексную диагностику и терапию нефрологических заболеваний. У нас вы можете пройти лечение мочекаменной болезни, гидронефроза, онкологических поражений мочевого пузыря. В центре работают опытные специалисты, которые помогут скорректировать назначения других врачей, сделают терапию эффективной и безопасной.
ПРИМЕНЕНИЕ АНТИМИКРОБНЫХ ПРЕПАРАТОВ
У ПАЦИЕНТОВ С ПОЧЕЧНОЙ НЕДОСТАТОЧНОСТЬЮ
Большинство антимикробных препаратов частично или полностью выделяется через почки. Поэтому у пациентов с нарушенной функцией почек режимы их дозирования (дозу и/или интервалы между введениями) необходимо корректировать. В противном случае увеличивается Т1/2 препаратов, причем иногда значительно, что ведет к их кумуляции в организме и повышению риска развития токсических эффектов. Исключение составляют препараты, для которых характерен преимущественно внепочечный путь выведения из организма. Они не кумулируются у пациентов с почечной недостаточностью и, следовательно, могут назначаться им в обычных дозах (табл. 24).
Как известно, одной из основных функциональных характеристик почек является клубочковая фильтрация, которую можно оценивать путём расчета клиренса креатинина. Существуют различные способы определения клиренса креатинина исходя из концентрации креатинина в сыворотке крови и моче. Разработаны специальные формулы, по которым с учетом массы тела, возраста и пола пациента можно рассчитать клиренс креатинина у взрослых пациентов.
Таблица 24. Антимикробные препараты, применяемые при почечной
недостаточности в обычных дозах
| Антибактериальные | |
| Азитромицин Бензатин бензилпенициллин Бензилпенициллин прокаин Джозамицин Доксициклин Клиндамицин Линезолид Метронидазол Мидекамицин Мидекамицина ацетат Оксациллин Орнидазол Пефлоксацин Рифампицин | Рокситромицин Спектиномицин Спирамицин Тинидазол Феноксиметилпенициллин Фузидиевая кислота Фуразолидон Хлорамфеникол Цефаклор Цефоперазон Цефтриаксон Эритромицин |
| Противотуберкулёзные | |
| Пиразинамид | Рифабутин |
| Противогрибковые | |
| Гризеофульвин Итраконазол Кетоконазол | Леворин Нистатин |
| Противопротозойные | |
| Мефлохин Пириметамин | Хинин |
| Противогельминтные | |
| Албендазол Левамизол | Мебендазол Празиквантель |
ДЛЯ МУЖЧИН:
ДЛЯ ЖЕНЩИН:
Данные формулы применимы для взрослых пациентов с любой массой тела (нормальная, сниженная, избыточная), но при ожирении вместо фактической следует использовать долженствующую массу тела. В повседневной клинической практике иногда можно обходиться без расчета клиренса креатинина, используя метод его ориентировочной оценки (табл. 25).
Таблица 25. Ориентировочное определение клиренса креатинина
(По Amsden G.W., Schentag J.J., 2000)
| Концентрация креатинина в сыворотке | Клиренс креатинина, мл/мин | |
|---|---|---|
| мг% | мкмоль/л | |
| 40 | ||
| 2-4 | 177-354 | 20-40 |
| 4-8 | 354-707 | 10-20 |
Для расчета клиренса креатинина у детей используется формула Шварца (Schwarz G.L. и соавт., 1976):
| клиренс креатинина = | длина тела (см) креатинин сыворотки (мкмоль/л) × 0,0113 | × k |
Исходя из степени почечной недостаточности и ее влияния на экскрецию ЛС все антимикробные препараты можно разделить на 3 группы:
I. Препараты, которые применяются в обычной дозе (табл. 24).
II. Препараты, противопоказанные при почечной недостаточности. Они экскретируются с мочой в активной форме и характеризуются особо выраженной кумуляцией при нарушении функции почек (табл. 26).
III. Препараты, режимы дозирования которых изменяются в зависимости от степени почечной недостаточности (табл. 27, 28).
Таблица 26. Антимикробные препараты, противопоказанные
при почечной недостаточности
Сульфаниламиды и ко-тримоксазол *
Таблица 28. Дозы антимикробных препаратов при почечной недостаточности
(По Kampf D., 2000; Gilbert D.N. и соавт., 2000; Bartlett J.B., 2000)
| Препарат | Разовая доза, г | Интервал между введениями, ч (дозы) | |||
|---|---|---|---|---|---|
| Клиренс креатинина, мл/мин | |||||
| > 80 | 80-50 | 50-10 | * | 12 (0,5 г) ** | |
| Цефотаксим | 0,5-2,0 | 8-12 | 8-12 | 12-24 | 24 |
| Цефтазидим | 1,0-2,0 | 8-12 | 8-12 | 12-24 | 24-48 |
| Цефуроксим | 0,75-1,5 | 8 | 8 | 8-12 | 24 (0,75 г) |
| Монобактамы | |||||
| Азтреонам | 1,0-2,0 | 6 | 8-12 | 12-24 | 24 |
| Карбапенемы | |||||
| Имипенем | 0,5-1,0 | 6-8 | 6-8 (0,5 г) | 8-12 (0,5 г) | 12 (0,5 г) |
| Меропенем | 0,5-1,0 | 8 | 8 | 12 | 24 |
| Макролиды | |||||
| Кларитромицин | 0,25-0,5 | 12 | 12 | 12-24 | 24 |
| Линкосамиды | |||||
| Линкомицин, внутрь | 0,5 | 6-8 | 6-8 | 8-12 | 12 (0,25) |
| Линкомицин, парентерально | 0,6-1,2 | 12 | 12 | 12 | 12 (0,2-0,4) |
| Фторхинолоны | |||||
| Левофлоксацин, внутрь | 0,25-0,5 | 24 | 24 | 24 (0,25 г) | 24 (0,125 г) |
| Левофлоксацин, в/в | 0,5 | 24 | 24 | 24 (0,25 г) | 24 (0,125 г) |
| Ломефлоксацин | 0,4 | 24 | 24 | 24 (0,2) | Нет данных |
| Моксифлоксацин | 0,4 | 24 | 24 | 24 *** | Нет данных |
| Норфлоксацин | 0,4 | 12 | 12 | 24 | 24 |
| Офлоксацин | 0,2-0,4 | 12 | 12 | 24 | 24 (0,1-0,2 г) |
| Ципрофлоксацин, внутрь | 0,25-0,75 | 12 | 12 | 12 (0,25 г) | 24 |
| Ципрофлоксацин, в/в | 0,2-0,4 | 12 | 12 | 12 (0,25 г) | 24 |
| Гликопептиды | |||||
| Ванкомицин | 1,0 | 12 | 12 | 24-96 | 4-7 сут |
| Тейкопланин | 0,4 | 24 | 48 | 48 | 72 |
| Сульфаниламиды/триметоприм | |||||
| Ко-тримоксазол **** | 2-5 мг/кг | 6-12 | 18 | 24 | Не применяют |
| Полимиксины | |||||
| Полимиксин В | 1,0-1,5 мг/кг | 12 | 24 | 48-72 | 5 сут |
| Противотуберкулёзные препараты | |||||
| Изониазид | 0,3 | 24 | 24 | 24 (0,15 г) | 24 |
| Капреомицин | 1,0 | 24 | 24 | 24-48 (7,5 мг/кг) | 72 (7,5 мг/кг) |
| Этамбутол | 15-25 мг/кг | 24 | 24 (15 мг/кг) | 24-36 (15 мг/кг) | 48 (15 мг/кг) |
| Этионамид | 0,5-1,0 г/сут (в 1-3 приёма) | Обычная доза | Обычная доза | Обычная доза | 48 (5 мг/кг) |
| Противогрибковые препараты | |||||
| Амфотерицин В | 0,03-0,07 | 24 | 24 | 24 | 24-36 |
| Флуконазол | 0,2-0,4 | 24 | 24 | 24 (0,2 г) | 48 (0,2 г) |
| Флуцитозин | 2,5 | 6 | 6 | 24 | 48 (2,0 г) |
| Противовирусные препараты | |||||
| Ацикловир | 5-10 мг/кг | 8 | 8 | 12 (5-7,5 мг/кг) | 24 (5-7,5 мг/кг) |
| Валацикловир | 1,0 | 8 | 8 | 12-24 | 24 (0,5 г) |
| Ганцикловир | 5 мг/кг | 12 | 12-24 | 24 (3 мг/кг) | 24 (1,5 мг/кг) |
| Занамивир | 0,01 | 12 | 12 | Нет данных | Нет данных |
| Ламивудин | 0,15 | 12 | 12 | 24 (0,1-0,15 г) | 24 (0,025-0,05 г) |
| Озельтамивир | 0,075-0,15 | 12 | 12 | 24 (0,075 г) | Не применяют |
| Римантадин | 0,1 | 12 | 12 | 12 | 24 |
| Фамцикловир | 0,5 | 8 | 8 | 12-48 (0,25-0,5 г) | 48 (0,25 г) |
| Фоскарнет | 60 мг/кг | 8 | 8-12 | 12 (30 мг/кг) | 24 (30 мг/кг) |
| Противопротозойные | |||||
| Атовахон | 0,5-0,75 | 12 | 12 | 12 | Нет данных |
| Дапсон | 0,05-0,1 | 24 | 24 | 24 | Нет данных |
| Пентамидин | 4 мг/кг | 24 | 24 | 24-36 | 48 |
| Хинакрин | 0,1 | 8 | 8 | Нет данных | Нет данных |
| Хлорохин | 0,5 | 12-24 | 12-24 | 12-24 | 12-24 (0,25 г) |
* При клиренсе креатинина 30-15 мл/мин
** При клиренсе креатинина *** Нет данных о применении при клиренсе креатинина **** Ко-тримоксазол дозируется по триметоприму (внутривенное введение)
Адрес этой страницы: http://www.antibiotic.ru/books/mach/mac0701.shtml
Дата последнего изменения: 24.05.2004 19:36
Тактика применения уросептиков в общей практике
Основными средствами патогенетической терапии инфекции мочевыводящих путей до сегодняшнего дня остаются уросептики. Важнейшим путем повышения эффективности лечения является не только создание и внедрение новых уроантисептиков, но и совершенствование тактики применения уже имеющихся средств. Препараты, которые относят к уросептикам, сведены в табл. 1.
Таблица 1. Фармакологические препараты, относящиеся к уросептикам
Проблема оптимального выбора уросептика при лечении конкретного больного диктует необходимость ответа на многие вопросы. Прежде всего необходимо выяснить локализацию инфекции мочевыводящих путей, определить вид возбудителя и его чувствительность к выбранному уросептику, остроту воспалительного процесса, функциональное состояние почек. Кроме того, необходимо иметь четкое представление о фармакокинетике и фармакодинамике препарата.
Только после ответа на эти вопросы выбор препарата становится действительно оптимальным.
Говоря о локализации инфекции, нельзя забывать, что даже у одного и того же больного может быть разная микрофлора в паренхиме почек и в мочевыводящих путях.
Как правило, на ранних стадиях заболевания выявляется моноинфекция, при более длительном течении процесса, в случае неадекватной антибактериальной терапии, появляются микробные ассоциации, включающие до двух и трех видов возбудителей, часто как грамотрицательных, так и грамположительных.
Наиболее частыми возбудителями являются кишечная палочка и энтерококки (т. е. облигатная флора кишечника), а также гемолитический вариант кишечной палочки, протей, синегнойная палочка, золотистый стафилококк, клебсиелла. При этом ассоциации различных видов возбудителей при пиелонефрите встречаются в 20—45,5% случаев. Примерно в 15% случаев хронического пиелонефрита не удается выявить возбудителя обычным способом ни в посевах мочи, ни в посевах почечной ткани. Возбудители, трансформировавшиеся в лишенные клеточных стенок формы (L-формы), и микоплазмы требуют для своего выявления сложных диагностических сред и методик.
Идентификация возбудителя позволяет выбрать наиболее эффективный уросептик. В настоящее время существуют четкие рекомендации по выбору уросептика в зависимости от возбудителя, и в литературе информации по этому вопросу достаточно много. В ситуациях, когда нельзя ожидать результатов посева мочи и чувствительности флоры, могут применяться стандартизированные схемы антибактериальной терапии. Например, возможно применение гентамицина, при необходимости в комбинации с цефалоспоринами, или сочетание карбенициллина (пиопена) с налидиксовой кислотой, колимицина с налидиксовой кислотой.
В настоящее время при тяжелых формах урологической инфекции — пиелонефрите, уросепсисе, при устойчивости к другим классам антимикробных веществ, при наличии полирезистентных штаммов бактерий — рекомендуется применять антибиотики группы фторхинолонов.
При необходимости проведения терапии уросептиками длительно, со сменой препаратов каждые 7-10 дней, целесообразно последовательно применять препараты, действующие на бактериальную стенку и на метаболизм бактериальной клетки. Рекомендуется последовательное применение пенициллина и эритромицина, цефалоспоринов и левомицетина, цефалоспоринов и нитрофуранов для предупреждения выживания протопластных и L-форм бактерий.
Все перечисленные группы уросептиков хорошо проникают в ткани мочеполовой системы и мочу, где создаются достаточные для получения терапевтического эффекта концентрации. В то же время проверка выделительной функции почек обязательна в каждом случае. При выраженных склеротических изменениях и поражении клубочкового аппарата почек успех лечения уменьшается, а при снижении клубочковой фильтрации до 30 мл/мин проводить антибактериальную терапию нет смысла, т. к. невозможно получить терапевтическую лечебную концентрацию препаратов в почечной паренхиме. Кроме того, резко возрастает опасность развития токсических эффектов. Снижение функциональной способности почек заставляет обращать особое внимание на нефротоксичность применяемых средств.
Практически не оказывают нефротоксического действия фторхинолоны, оксациллин, метициллин, карбенициллин из группы пенициллинов, макролиды, цефалоспорины, левомицетин.
Незначительной нефротоксичностью обладают ампициллин, линкомицин, нитрофураны, налидиксовая кислота, некоторые сульфаниламиды пролонгированного действия. При наличии почечной недостаточности нефротоксичными становятся тетрациклины. Всегда высоко нефротоксичны аминогликозиды (гентамицин, стрептомицин, торбамицин, канамицин).
Нефротоксические эффекты препаратов усиливаются при выраженной дегидратации и при одновременном приеме диуретических средств.
Одним из важнейших критериев выбора препарата является рН мочи. Максимальную эффективность в щелочной среде при рН = 7,5—9,0 проявляют аминогликозиды и макролиды, по мере снижения рН мочи их активность снижается. Не зависит от рН мочи эффективность цефалоспоринов, фторхинолонов, гликопротеидов, тетрациклинов, левомицетина. В кислой среде при рН ≤ 5,5 наиболее эффективны пенициллины, производные нафтиридина, нитрофурана, хинолона, 8-оксихинолона, метепамин. Все эти препараты значительно снижают свою активность по мере ощелачивания среды.
С целью повышения щелочности мочи возможно назначение молочно-растительной диеты, бикарбоната натрия. Для снижения рН мочи (ее подкисления) увеличивают потребление хлеба и мучных изделий, мяса и яиц. Назначают аммония хлорид, аскорбиновую кислоту, метионин, гиппуровую кислоту (которая содержится, например, в соке клюквы). Любое вещество, снижающее рН мочи ниже 5,5, тормозит развитие бактерий в моче.
При наличии микробных ассоциаций возможно использование сочетания двух уросептиков.
Хорошую совместимость с большинством антимикробных препаратов и отсутствие нежелательных реакций при комбинированной антибактериальной терапии имеют фторхинолоны.
β-лактамы (пенициллины, цефалоспорины), аминогликозиды и полипептиды обладают синергизмом действия, их можно сочетать при тяжелых формах инфекции. При этом все перечисленные группы антибиотиков при взаимодействии с тетрациклинами, макролидами, линкомицином проявляют антагонизм.
Левомицетин, тетрациклины и макролиды при совместном назначении проявляют индифферентность. Нитрофурантоин ослабляет действие налидиксовой кислоты. Считается нецелесообразным назначать следующие сочетания: фурагина с левомицетином, фурагина с сульфаниламидами, левомицетина с сульфаниламидами, метенамина с сульфаниламидами.
Как выбор комбинации препаратов, так и необходимая длительность курсовой терапии и путь введения препаратов зависят от локализации инфекции, остроты процесса, возбудителя.
Дозы препаратов для курсовой терапии приведены в табл. 2. При проведении лечения следует помнить, что к некоторым препаратам развивается резистентность микроорганизмов. Особенно это надо учитывать, если необходима интермиттирующая терапия. Предпочтение следует отдавать препаратам, к которым резистентность развивается относительно медленно: это фторхинолоны, ампициллин, левомицетин, депо-сульфаниламиды. Особенно медленно вырабатывается резистентность к фурагину, поэтому этот препарат является важнейшим при проведении длительного интермиттирующего лечения.
Довольно быстро и часто развивается резистентность микроорганизмов к налидиксовой кислоте, оксолиновой кислоте, тетрациклинам, стрептомицину, цефалоспоринам.
Учитывая сказанное, всегда следует выяснять, какие препараты использовались в проводившейся ранее терапии, и оценивать степень их эффективности.
Необходимо также уточнять побочные действия, имевшие место на фоне ранее проводившейся терапии, и принимать во внимание возможность их возникновения на фоне проводимого лечения.
Все вышеизложенное указывает на то, что даже при наличии массы рекомендательной литературы с большим количеством различных схем терапии — подход к лечению инфекции мочевыводящих путей не может быть механическим и требует индивидуального выбора тактики терапии для каждого конкретного больного.