Я вышел в ремиссию. Что дальше?
Врач-онколог Марина Тихонова приняла участие в нашем прямом эфире и рассказала о том, что можно, а чего не стоит делать после выхода в ремиссию.
Когда можно считать, что ты выздоровел и возвращаться к привычному образу жизни?
Жизнь после рака однозначно есть. Если ваш лечащий врач сообщил, что вы в ремиссии, значит, в ремиссии. После выздоровления у многих возникает страх, потому что за долгое время в стационаре ты привыкаешь находиться под контролем врачей: ты знаешь, что можно есть, что пить, носить ли маску, куда можно ходить, куда нельзя, нужно ли находиться в стерильном боксе или нет. Когда лечение заканчивается, у человека появляется вопрос: «Как жить дальше?» Вы только представьте — человек заболел, впал в шок от своего диагноза, прошел тяжелое лечение, и тут ему говорят: «Теперь всё в порядке. Идите и живите дальше». Конечно, у него появляется множество вопросов.
После выхода в ремиссию лечащий врач обязан дать рекомендации. Первое время потребуется намного внимательнее относится к своему здоровью, чем до болезни, регулярно сдавать анализы крови, КТ, МРТ ПЭТ. Первый год после окончания лечения — самый нервный: большинство вопросов и проблем потихонечку уходят, и происходит постепенный переход от интенсивной терапии в клинике к нормальной жизни.
Когда можно начинать ездить в общественном транспорте и появляться в общественных местах?
Если говорить о солидных новообразованиях, то спустя несколько месяцев. Если говорить о лейкозах, то всё зависит от того, как восстанавливаются показатели крови. Пациентам, которые перенесли трансплантацию костного мозга, необходимо внимательно следить за здоровьем, сдавать иммунограммы, иммунофенотипирование периферических лейкоцитов, смотреть иммунный индекс. Исходя из этих показателей, врачи либо разрешают посещать массовые мероприятия, либо нет.
Большинство женщин очень волнует вопрос: можно ли после выхода в ремиссию забеременеть и родить здорового ребенка?
Как правило, во время получения химио- и лучевой терапии менструальная функция нарушается. Гормональные препараты, которые назначают на время лечения, не позволяют женщине забеременеть. Многие химиопрепараты воздействуют на плод, поэтому во время химиотерапии беременеть нежелательно. После окончания лечения мы рекомендуем подождать 3-5 лет, прежде чем планировать беременность. Нет никаких подтвержденных данных, что беременность может спровоцировать рецидив. Если женщина находится в стабильной ремиссии, находится под наблюдением гинеколога и эндокринолога, противопоказаний для планирования беременности не возникнет. Многие наши бывшие пациентки рожают, и не по одному разу.
А когда у мужчин восстанавливается репродуктивная функция?
Нормальный сперматогенез восстанавливается очень быстро. Желательно, конечно, подождать какое-то время, чтобы организм восстановился, но каких-то активных противопоказаний к зачатию ребенка нет. Мужчине, как и женщине, необходимо наблюдаться у специалистов — уролога, андролога, но надо помнить, что репродуктивная функция восстанавливается и никаких безусловных противопоказаний нет.
Можно ли красить волосы, делать маникюр и покрытие гель-лаком, косметические инъекции?
Если вы находитесь в ремиссии, то явных противопоказаний к окрашиванию волос или химической завивке нет. Красить ногти обычным лаком можно, гель-лак сам по себе не опасен, но в процессе используется лампа с ультрафиолетовым излучением. Каких-либо крупных исследований по данному вопросу не проводили, но, насколько я знаю, явных противопоказаний тоже нет. Если говорить про ботокс и аппаратную косметологию, то в списке противопоказаний обычно указано онкологическое заболевание. На ранней стадии, в тот период, когда проходит лечение, от таких процедур лучше воздержаться, а если вы находитесь в стойкой ремиссии, то, думаю, это возможно.
Можно ли ездить на море и загорать?
Существует мнение, что после перенесенного онкологического заболевания отдых на море в жарких странах и смена часовых поясов не рекомендована. В первый год ремиссии этого действительно делать не стоит. Потом каких-либо противопоказаний к смене часовых поясов нет – это стресс для любого организма, но но нет никаких данных о том, что это провоцирует онкологическое заболевание. Длительное нахождение на солнце действительно не рекомендуется. В первую очередь потому, даже у здорового человека на фоне длительной инсоляции может развиться онкология. Прежде всего мы говорим о меланоме, которая проявляется все чаще и чаще — даже у жителей Москвы, где солнца не так уж много. Также следует учитывать тип кожи. Светлая кожа и волосы — серьезное противопоказание для активного загара. Это не значит, что надо всё время сидеть в холодных странах и ездить отдыхать на Северный полюс. Можно поехать на море, но не загорать до черноты. Необходимо пользоваться кремом с высоким фактором защиты, в самые жаркие часы не выходить на солнце, носить легкую одежду с длинным рукавом, то есть закрывать максимальное количество открытых участков тела и ни в коем случае не обгорать.
Можно ли пропустить рецидив?
После выписки у каждого переболевшего онкологическим или гематологическим заболеванием есть план наблюдения, который адаптируют под пациента. Человек обязан делать чек-апы – сдавать анализы, делать КТ, МРТ. Это ключевые точки, на которых может быть выявлен рецидив, что особенно актуально для онкологических заболеваний, потому что при они не всегда сказываются на самочувствии. При гематологических заболеваниях, как правило, ухудшение происходит быстрее, и, как правило, люди обращают внимание на свое состояние и идут к врачу. Как правило, рецидив при гематологии проявляется быстро, пропустить его сложно.
Как перестать бояться вновь заболеть?
Этот вопрос очень сильно волнует тех, кто перенес онкологию, и их близких. Но преодолеть страх можно. Помните: вы смогли выйти в ремиссию, сейчас ваша задача — своевременно сдавать анализы и следить за состоянием здоровья. Потихонечку, с течением времени, страх будет уходить. В некоторых случаях целесообразно поработать с онкопсихологом. Необходимо попробовать научиться жить дальше и не бояться планировать: семью, детей, карьеру. Страх смерти есть у каждого. Каждый из нас может внезапно умереть: например, попасть под машину по пути на работу. Каждый из нас может заболеть раком. Этот страх — абсолютно естественный, потому что в в его основе лежит страх смерти, и это абсолютно нормально. Если этот страх мешает жить, можно поработать с онкопсихологом.
Я вышел в ремиссию. Что дальше?
Врач-онколог Марина Тихонова приняла участие в нашем прямом эфире и рассказала о том, что можно, а чего не стоит делать после выхода в ремиссию.
Когда можно считать, что ты выздоровел и возвращаться к привычному образу жизни?
Жизнь после рака однозначно есть. Если ваш лечащий врач сообщил, что вы в ремиссии, значит, в ремиссии. После выздоровления у многих возникает страх, потому что за долгое время в стационаре ты привыкаешь находиться под контролем врачей: ты знаешь, что можно есть, что пить, носить ли маску, куда можно ходить, куда нельзя, нужно ли находиться в стерильном боксе или нет. Когда лечение заканчивается, у человека появляется вопрос: «Как жить дальше?» Вы только представьте — человек заболел, впал в шок от своего диагноза, прошел тяжелое лечение, и тут ему говорят: «Теперь всё в порядке. Идите и живите дальше». Конечно, у него появляется множество вопросов.
После выхода в ремиссию лечащий врач обязан дать рекомендации. Первое время потребуется намного внимательнее относится к своему здоровью, чем до болезни, регулярно сдавать анализы крови, КТ, МРТ ПЭТ. Первый год после окончания лечения — самый нервный: большинство вопросов и проблем потихонечку уходят, и происходит постепенный переход от интенсивной терапии в клинике к нормальной жизни.
Когда можно начинать ездить в общественном транспорте и появляться в общественных местах?
Если говорить о солидных новообразованиях, то спустя несколько месяцев. Если говорить о лейкозах, то всё зависит от того, как восстанавливаются показатели крови. Пациентам, которые перенесли трансплантацию костного мозга, необходимо внимательно следить за здоровьем, сдавать иммунограммы, иммунофенотипирование периферических лейкоцитов, смотреть иммунный индекс. Исходя из этих показателей, врачи либо разрешают посещать массовые мероприятия, либо нет.
Большинство женщин очень волнует вопрос: можно ли после выхода в ремиссию забеременеть и родить здорового ребенка?
Как правило, во время получения химио- и лучевой терапии менструальная функция нарушается. Гормональные препараты, которые назначают на время лечения, не позволяют женщине забеременеть. Многие химиопрепараты воздействуют на плод, поэтому во время химиотерапии беременеть нежелательно. После окончания лечения мы рекомендуем подождать 3-5 лет, прежде чем планировать беременность. Нет никаких подтвержденных данных, что беременность может спровоцировать рецидив. Если женщина находится в стабильной ремиссии, находится под наблюдением гинеколога и эндокринолога, противопоказаний для планирования беременности не возникнет. Многие наши бывшие пациентки рожают, и не по одному разу.
А когда у мужчин восстанавливается репродуктивная функция?
Нормальный сперматогенез восстанавливается очень быстро. Желательно, конечно, подождать какое-то время, чтобы организм восстановился, но каких-то активных противопоказаний к зачатию ребенка нет. Мужчине, как и женщине, необходимо наблюдаться у специалистов — уролога, андролога, но надо помнить, что репродуктивная функция восстанавливается и никаких безусловных противопоказаний нет.
Можно ли красить волосы, делать маникюр и покрытие гель-лаком, косметические инъекции?
Если вы находитесь в ремиссии, то явных противопоказаний к окрашиванию волос или химической завивке нет. Красить ногти обычным лаком можно, гель-лак сам по себе не опасен, но в процессе используется лампа с ультрафиолетовым излучением. Каких-либо крупных исследований по данному вопросу не проводили, но, насколько я знаю, явных противопоказаний тоже нет. Если говорить про ботокс и аппаратную косметологию, то в списке противопоказаний обычно указано онкологическое заболевание. На ранней стадии, в тот период, когда проходит лечение, от таких процедур лучше воздержаться, а если вы находитесь в стойкой ремиссии, то, думаю, это возможно.
Можно ли ездить на море и загорать?
Существует мнение, что после перенесенного онкологического заболевания отдых на море в жарких странах и смена часовых поясов не рекомендована. В первый год ремиссии этого действительно делать не стоит. Потом каких-либо противопоказаний к смене часовых поясов нет – это стресс для любого организма, но но нет никаких данных о том, что это провоцирует онкологическое заболевание. Длительное нахождение на солнце действительно не рекомендуется. В первую очередь потому, даже у здорового человека на фоне длительной инсоляции может развиться онкология. Прежде всего мы говорим о меланоме, которая проявляется все чаще и чаще — даже у жителей Москвы, где солнца не так уж много. Также следует учитывать тип кожи. Светлая кожа и волосы — серьезное противопоказание для активного загара. Это не значит, что надо всё время сидеть в холодных странах и ездить отдыхать на Северный полюс. Можно поехать на море, но не загорать до черноты. Необходимо пользоваться кремом с высоким фактором защиты, в самые жаркие часы не выходить на солнце, носить легкую одежду с длинным рукавом, то есть закрывать максимальное количество открытых участков тела и ни в коем случае не обгорать.
Можно ли пропустить рецидив?
После выписки у каждого переболевшего онкологическим или гематологическим заболеванием есть план наблюдения, который адаптируют под пациента. Человек обязан делать чек-апы – сдавать анализы, делать КТ, МРТ. Это ключевые точки, на которых может быть выявлен рецидив, что особенно актуально для онкологических заболеваний, потому что при они не всегда сказываются на самочувствии. При гематологических заболеваниях, как правило, ухудшение происходит быстрее, и, как правило, люди обращают внимание на свое состояние и идут к врачу. Как правило, рецидив при гематологии проявляется быстро, пропустить его сложно.
Как перестать бояться вновь заболеть?
Этот вопрос очень сильно волнует тех, кто перенес онкологию, и их близких. Но преодолеть страх можно. Помните: вы смогли выйти в ремиссию, сейчас ваша задача — своевременно сдавать анализы и следить за состоянием здоровья. Потихонечку, с течением времени, страх будет уходить. В некоторых случаях целесообразно поработать с онкопсихологом. Необходимо попробовать научиться жить дальше и не бояться планировать: семью, детей, карьеру. Страх смерти есть у каждого. Каждый из нас может внезапно умереть: например, попасть под машину по пути на работу. Каждый из нас может заболеть раком. Этот страх — абсолютно естественный, потому что в в его основе лежит страх смерти, и это абсолютно нормально. Если этот страх мешает жить, можно поработать с онкопсихологом.
Лейкоз в ремиссии что нельзя
Доктор Питер
Трудно лечится у взрослых и лишает жизнь радостей? Мифы от правды при раке крови отделила врач НМИЦ онкологии
Всероссийский центр изучения общественного мнения (ВЦИОМ) накануне представил результаты исследования «Рак крови: что мы знаем о нем и в чем заблуждаемся?». Социологи опросили 1600 россиян, предложив им несколько суждений о болезни — участники должны были сказать, согласны они с ними или нет. «Доктор Питер» выбрал те, с которыми чаще всего соглашались опрошенные. Подтвердить или опровергнуть популярные мифы мы попросили специалиста НМИЦ онкологии им. Петрова.
Рак крови плохо поддается лечению у взрослых (с этим утверждением скорее согласны 61% респондентов)
— Это, скорее, миф. Если рассуждать в общем, то имеет значение возрастной рубеж в 55-60 лет. У пожилых пациентов, действительно, острые лейкозы плохо поддаются лечению. Это связано с тем, что в таком возрасте сложно проводить высокодозную химиотерапию из-за имеющегося у них букета сопутствующих заболеваний. У пациентов моложе 55 острые лейкозы лечатся, как правило, успешнее.
В лечении лейкозов важную роль играет не столько возраст, сколько генетические особенности заболевания. Прежде чем начать лечение, мы обязательно обследуем пациента — выясняем, какой у него вариант лейкоза. От этого зависит всё, включая тактику лечения и прогноз.
Рак крови неизлечим (скорее согласны 31%)
— Это миф. Еще 15-20 лет назад мы могли добиваться какой-то ремиссии и «прощаться» с пациентами. Сейчас лейкоз — болезнь, от которой реально можно вылечиться.
Если рак крови появляется во время беременности, то ребенок родится нездоровым (скорее согласны 26%)
Каких-то конкретных формул нет. Врачи стараются по возможности быстрее разобщить ребенка и маму — неонатологи научились выхаживать 500-граммовых детей, поэтому в последнем триместе выбирается подходящий момент для родов и только потом начинается лечение. Бывает по-другому — первый курс высокодозной терапии проводят во время беременности, потом роды и продолжение лечения женщины. В любом случае развитие лейкоза во время беременности совсем не обязательно говорит о том, что ребенок тоже заболеет лейкозом или родится нездоровым.
Лечение рака крови полностью оплачивается государством (скорее согласны 24%)
— Это правда. Что касается непосредственно лечения пациента — химиотерапии, обследований, лекарств, компонентов крови, операции по пересадке костного мозга — все это действительно полностью оплачивается из федерального бюджета. Под это выделяются так называемые квоты на высокотехнологичную медпомощь.
Сложности возникают на этапе поиска донора костного мозга, при том что пересадка требуется большинству пациентов с острым лейкозом. Если не удается найти донора в российском регистре, который пока не очень многочисленный, приходится обращаться в международные. Так называемую активизацию донора обычно оплачивают благотворительные фонды. В нее входят вызов донора в клинику, типирование, мобилизация (донору вводятся специальные лекарства, которые «выманивают» клетки костного мозга в кровь — в норме их там нет), дорога и проживание, если донор живет в другом городе или даже стране.
Те, кто переболел раком крови, не смогут вести активную жизнь (скорее согласны 20%)
— Это миф. Цель тяжелого и трудоемкого лечения лейкоза — не просто выживание пациента, а достижение хорошего качества жизни. Сейчас все клеточные технологии направлены на то, чтобы человек смог вернуться к полноценной жизни — работе, самореализации, общению. Большинство пациентов, действительно, возвращаются. Помешать может иммунная реакция при неродственной трансплантации костного мозга — так называемая реакция «трансплантат против хозяина» (РТПХ), когда донорские клетки атакуют собственные ткани человека. В таких случаях пациенту дополнительно назначается иммуносупрессивная терапия (для подавления иммунитета), у которой есть свои риски. Когда удается контролировать реакцию с помощью медикаментов, качество жизни пациента не страдает. Если врачи изначально предполагают развитие тяжелой иммунной реакции, от трансплантации отказываются. Тогда используется поддерживающая терапия — для каждого вида лейкоза свои препараты. Новые лекарства появились совсем недавно и большинство из представленных на сегодня в мире уже зарегистрированы в России. С этого года Минздрав выделяет федеральным клиникам квоты на иммунную терапию лейкозов. Наш НМИЦ онкологии тоже участвует в программе. Эта терапия позволяет хорошо контролировать ремиссию и убирать минимальные «остатки» болезни тем пациентам, у которых лейкоз лечат без трансплантации костного мозга.
Острый лейкоз (лейкемия)
Острый лейкоз – тяжелая патология кроветворной системы, при которой в крови появляется большое количество бластных (незрелых) лейкоцитов. Злокачественная мутация стволовой клетки в костном мозге приводит к развитию опухоли. Видоизменившийся кроветворный орган производит бластные клетки, которые с течением времени все больше вытесняют нормальные клетки. У пациента снижается иммунитет, результатом становятся воспалительные процессы, инфекции, кровотечения, состояние больного быстро ухудшается. Острый лейкоз крови никогда не переходит в хроническую фазу. Заболевание характеризуется стремительным течением и высокой агрессивностью злокачественных клеток.
Согласно общепринятой классификации, острые лейкозы подразделяют на лимфобластные, нелимфобластные и недифференцированные, в зависимости от типа патологически измененных клеток.
Эти формы наиболее часто развиваются у детей и у людей старшего возраста. Среди детских онкозаболеваний острые лейкозы занимают первое место по частоте.
Нелимфобластные острые лейкозы:
Симптомы
У всех видов острых лейкозов симптомы практически одинаковы и на начальном этапе выражены довольно слабо. Специфических признаков нет, заболевание может разворачиваться постепенно или, напротив, внезапно и бурно. Наиболее типичными проявлениями становятся:
На начальной стадии заболевание легко принять за грипп или простуду. Если недомогание не прекращается в течение двух или более недель, обязательно следует посетить онколога.
Причины и факторы риска
Единственной причиной развития острого лейкоза является злокачественное изменение гена стволовой клетки костного мозга, запускающей кроветворный процесс. Бесконтрольное размножение мутировавших опухолевых клеток приводит к нарушению кроветворения и постепенному вытеснению здоровых клеток злокачественными. Среди факторов, оказывающих негативное влияние на костный мозг и кроветворную систему, наиболее значительными являются:
Перечисленные факторы характеризуются недостаточной активностью иммунной системы, которая не успевает распознать и уничтожить злокачественные клетки сразу после их появления.
Стадии
Классификация острого лейкоза разделяет течение болезни на три стадии:
Заболевание обнаруживают во время дебюта развернутой стадии острого лейкоза, когда костный мозг начинает активно продуцировать бластные клетки. Активные усилия онкологов-гематологов приводят к снижению их количества в крови больного до 5% или ниже. Если это состояние сохраняется в течение пяти лет, то ремиссия считается полной, а пациент – вылеченным. При неполной ремиссии количество бластных клеток в крови через некоторое время вновь возрастает более 5%.
Диагностика
Для постановки диагноза и определения типа заболевания требуются лабораторные исследования.

Общий анализ крови с подсчетом лейкоцитарной формулы для первичной диагностики патологии.
Биохимический анализ крови, чтобы выявить ухудшения в работе печени и почек.
Биопсия костного мозга для последующего изучения (обычно берется из подвздошной кости).
Гистологическое исследование биоптата. Необходимо для выявления злокачественных клеток.
Цитохимический анализ биоптата. Определяются специфические ферменты, характерные для тех или иных бластов.
Иммунофенотипический анализ. Определение поверхностных антигенов позволяет точно установить вид острого лейкоза.
Цитогенетический анализ. Выявляет повреждения хромосом, что позволяет точно определить разновидность заболевания.
Молекулярно-генетический анализ. Проводится в случаях, когда другие методы не дают однозначного результата.
УЗИ органов брюшины. Подтверждение увеличения размеров печени и селезенки, выявление метастазов в лимфоузлах и других внутренних органах.
Рентген грудной клетки. Выявление увеличенных лимфоузлов, воспалительного процесса в легких.
В дальнейшем могут понадобиться другие диагностические исследования для уточнения диагноза и для наблюдения за изменением состояния пациента.
Вы можете бесплатно получить медицинскую помощь в АО «Медицина» (клиника академика Ройтберга) по программе по программе Государственных гарантий ОМС (Обязательного медицинского страхования) и ВМП (высокотехнологичной медицинской помощи).
Лечение
В настоящее время существует множество способов лечения острого лейкоза.
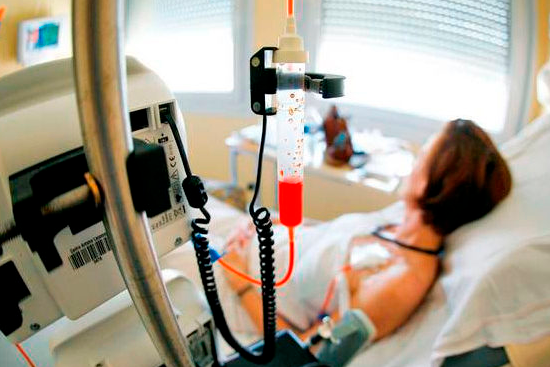
Химиотерапия – основной метод, который заключается в применении специфических медикаментов, уничтожающих злокачественные клетки. Как правило, онкологи-химиотерапевты применяют многокомпонентные схемы, подбирая препараты в зависимости от типа лейкозных клеток и индивидуальных особенностей организма. Схема терапии состоит из четырех основных этапов: индукции – основного ударного воздействия, консолидации – закрепления результата, реиндукции – повторной индукции для уничтожения «спящих» лейкозных очагов, и в качестве завершающего этапа – поддерживающей терапии с невысокими дозами цитостатиков.
Лучевая терапия, как правило, назначается перед пересадкой костного мозга для максимального уничтожения лейкозных клеток.
В перечне клинических рекомендаций при остром лейкозе важнейшее место занимает исключение любых инфекций во время лечения. Перед началом курса пациент должен избавиться от кариозных зубов, пролечить инфекции дыхательных путей и т.д. Во время лечения он находится в стационаре, в котором поддерживается жесткий асептический режим, исключающий случайное инфицирование.
Прогнозы
Несколько десятилетий назад диагностированный острый лейкоз, по сути, являлся приговором. В настоящее время ситуация существенно улучшилась, применение новых, эффективных препаратов позволяет добиваться излечения более чем половины пациентов. При своевременно начатом лечении полная ремиссия наступает у 45-80% больных. Лучшие показатели – у детей до 10 лет, среди которых полностью выздоравливают до 86% пациентов, худшие – у пожилых людей, пятилетняя выживаемость которых не превышает 30%.
Профилактика
Специальных мер по профилактике острого лейкоза в настоящее время не существует. Чтобы снизить риски заболевания, необходимо придерживаться здорового образа жизни, отказаться от курения, соблюдать требования безопасности при работе на вредном производстве.
Реабилитация
Восстановление после тяжелого химиотерапевтического воздействия направлено на снижение риска осложнений острого лейкоза, и в первую очередь – на восстановление функций иммунной системы при помощи:
Диагностика и лечение острого лейкоза в Москве
Если у вас обнаружены симптомы острого лейкоза, обратитесь в клинику «Медицина». Мы предлагаем своим пациентам;
Позвоните нам, чтобы записаться на первичную консультацию к одному из лучших онкологов Москвы.
Вопросы и ответы
Сколько живут с острым лейкозом крови?
При отсутствии лечения летальный исход наступает в течение 1-2 лет после диагностирования острого лейкоза. Современные методы и эффективные препараты позволяют добиваться полной ремиссии у 80% больных, в зависимости от их возраста, текущего состояния, стадии процесса и других факторов. Более половины пациентов по окончании лечения проживают свыше 10 лет.
Как проявляется лейкоз?
Внешние проявления заболевания на начальной стадии напоминают симптомы обычной простуды, поэтому на них часто не обращают внимания. Если в течение двух недель не снижается повышенная температура, не проходит слабость, недомогание, потливость и другие «простудные» ощущения – необходимо как можно скорее обратиться к онкологу для обследования.
Можно ли вылечить острый лейкоз?
При остром лейкозе своевременное начало лечения во много раз повышает шансы больного на выздоровление. Поэтому при обнаружении беспокоящих признаков следует посетить онколога, ведь они могут оказаться симптомами тяжелой и опасной, стремительно развивающейся болезни. В этом случае нельзя терять время, ведь каждый день снижает шансы на успех лечения.





